Определение заболевания
В литературе часто тиреотоксикоз и гипертиреоз представляются синонимами. В большинстве случаев это действительно так, но между этими понятиями есть разница. Гипертиреоз — это повышенная функция щитовидной железы, что выражается в избыточной продукции соответствующих гормонов (трийодтиронина (Т3) и тироксина (Т4)). Тиреотоксикоз — это результат (осложнение) повышенного содержания в организме этих гормонов, который проявляется комплексом симптомов поражения сердца, глаз, мышечной системы, изменениями в эмоциональной сфере и другими симптомами.
Тиреотоксикоз не всегда связан с гипертиреозом. Например, человек может принять слишком большую дозу синтетических тиреоидных гормонов. В таком случае у него будет тиреотоксикоз, но не гипертиреоз. При этом нужно отметить, что в подавляющем большинстве случаев тиреотоксикоз — это следствие гипертиреоза, и устранять этот синдром нужно лечением первопричины — повышенной активности щитовидки. Такая картина возможна при различных ее заболеваниях, например, диффузно-токсическом, узловом зобе и других.
Щитовидная железа и гипофиз
Гормональная система человека — это своего рода оркестр, который должен играть слаженно, чтобы мы чувствовали себя хорошо. У любого оркестра есть и свой дирижер. В данном случае их даже два — это гипоталамус и гипофиз. Гипоталамус — это небольшое скопление клеток в промежуточном мозге, которые регулируют нейроэндокринную деятельность.
С помощью специфических веществ (рилизинг-факторов) гипоталамус активирует или угнетает деятельность гипофиза — мозгового придатка, регулирующего деятельность всех желез организма. В гипофизе вырабатываются тропные гормоны. Например, тиреотропный гормон (ТТГ) стимулирует активность щитовидной железы. В этой связи повышенная продукция тиреоидных гормонов возможна и при здоровой щитовидке (но при повышенной концентрации ТТГ).
Тиреотоксикоз встречается у 1-1,5% населения Земли¹. У женщин это состояние диагностируют в 4-10 раз чаще, чем у мужчин. Примерно у половины заболевших тиреотоксикоз протекает с выраженными симптомами, у остальных — долгое время не проявляет себя. Чаще всего повышенная активность щитовидной железы возникает в молодом возрасте (до 50 лет).

- Поставьте диагноз. Сдайте необходимые анализы, по возможности повремените с лечением до постановки окончательного диагноза.
- Узнайте о необходимости помещения в стационар. Оно может быть рекомендовано пациентам с мерцательной аритмией, сердечной недостаточностью, сильной диареей, психозом, а также тем, кому сложно обслуживать себя самостоятельно.
- В случае амбулаторного лечения следите за появлением побочных эффектов от приема лекарств.
- Регулярно проверяйте концентрацию гормонов щитовидной железы в крови, планово посещайте эндокринолога.
- Срочно обратитесь к хирургу, если отек щитовидной железы явно выражен и есть симптомы сдавления трахеи.
- Как можно быстрее получите медицинскую помощью в случае, если гипертиреоз и отек щитовидной железы развились на фоне: одиночного растущего узла в железе, неблагоприятной истории семейной болезни (у ближайших родственников наблюдались опухоли), появления хрипоты и изменений голоса, юного (до наступления пубертата) или пожилого (после 65 лет) возраста.
Симптомы тиреотоксикоза
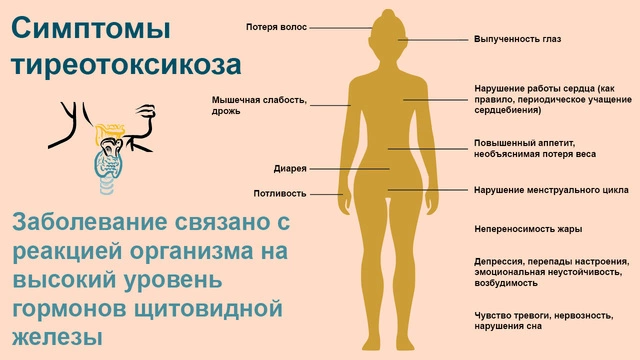
Гормоны щитовидной железы влияют на работу ряда органов и систем. Поэтому при высокой их концентрации у человека появляются разнообразные симптомы (рис. 1), среди которых:
- эмоциональная неустойчивость;
- возбудимость;
- нарушение сна;
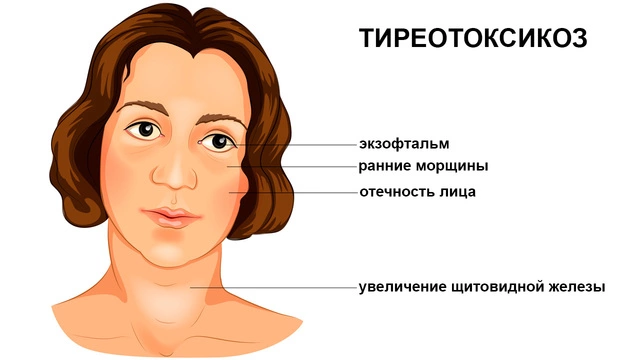
- экзофтальм (выпученность глаз);
- ощущение необъяснимого беспокойства;
- слабость во время ходьбы;
- повышенная потливость;
- нарушение работы сердца (как правило, периодическое учащение сердцебиения);
- дрожь в теле;
- анемия;
- сухость глаз;
- мышечная слабость и атрофия мышц;
- необъяснимая потеря веса.
Тиреотоксикоз и сердце
Тиреоидные гормоны влияют на работу сердца. Они усиливают амплитуду и частоту сердечных сокращений, повышают возбудимость и увеличивают проведение возбуждения в сердце. Поэтому одним из первых симптомов при повышенной концентрации тиреоидных гормонов является нестабильная работа сердца, в частности, тахикардия.
Самым явным симптомом болезни при этом остаются заметные изменения во внешности — выпученность глаз и одутловатость лица, худоба. При нарушениях работы щитовидной железы она бывает увеличена.
Тиреотоксикоз также сопряжен с развитием таких симптомокомплексов (или синдромов), как:
- Астено-невротический — синдром, при котором наблюдается истощение нервной системы, повышенная слабость и утомляемость.
- Тревожно-депрессивный — состояние, характеризующееся беспокойством, паническими атаками, ощущением приближающейся катастрофы и сниженным настроением.
- Желудочно-кишечные синдромы, проявляющиеся усиленной перистальтикой, недостаточным перевариванием пищевого комка, болевыми ощущениями в животе и другими симптомами со стороны органов пищеварения.
- Нарушение работы желез внутренней секреции. На фоне тиреотоксикоза может нарушаться работа и других эндокринных желез. Результатом может стать недостаточность надпочечников, гинекомастия (увеличение молочных желез у мужчин), фиброзно-кистозная мастопатия и другие.
Лечение тиреотоксикоза
В зависимости от формы и тяжести болезни при тиреотоксикозе могут применяться следующие виды терапии:
- Лекарственное лечение тиреостатическими (антитиреоидными) препаратами.
- Лечение радиоактивным йодом.
- Хирургическое вмешательство.
Лекарственная терапия
Основой лекарственного лечения при тиреотоксикозе являются антитиреоидные препараты. Даже если пациенту назначена терапия йодом или хирургическое лечение, изначально ему предлагают тиреостатические препараты для устранения гипертиреоза.
К основным антитиреоидным лекарствам относятся препараты с тирозолом и пропицилом. Эти вещества блокируют выработку тироксина и трийодтиронина щитовидной железой. Важно понимать, что терапевтический эффект от таких лекарств наступает не сразу. Связано это с тем, что препараты блокируют синтез новых гормонов, но не высвобождение уже накопленных.
Как правило, на первом этапе, после проведения оценки состояния печени, пациенту назначают высокую дозу антитиреоидных гормонов. Когда лечебный эффект достигнут, дозу снижают до поддерживающей.
Тактика «блокируй и замещай»
Если пациент получает препараты в большой дозировке (особенно на начальных этапах лечения), высока вероятность развития гипотиреоза². Это состояние, при котором уровень гормонов щитовидной железы становится слишком низким. В такой ситуации пациенты жалуются на повышенную утомляемость, нарушение сна и стремительный набор веса.
У некоторых больных так и не удается нормализовать уровень тиреоидных гормонов при помощи одних лишь тиреостатических препаратов. В таком случае прибегают к тактике «блокируй и замещай»: пациент одновременно принимает тиреостатические препараты и синтетические аналоги гормонов щитовидной железы. Таким образом удается контролировать уровень гормонов, чтобы пациент чувствовал себя хорошо.

Побочные эффекты антитиреоидных препаратов
При приеме тиреостатических препаратов могут возникнуть побочные нежелательные эффекты. К наиболее тяжелым относятся:
- Агранулоцитоз — снижение и исчезновение иммунных клеток, обладающих антимикробной активностью. Развивается редко — у 0,1-0,5% пациентов. Как правило, агранулоцитоз проявляется в первые недели лечения тиреостатиками. Пациента беспокоят сильные головные боли, высокая температура тела, ангина и другие проявления.
- Поражение печени — встречается у 0,1-0,2%. Возможно развитие воспалительных заболеваний печени (гепатитов) с некрозом тканей. Для своевременного выявления таких поражений назначают контрольные исследования крови на печеночные ферменты (АСТ и АЛТ) и общий билирубин.
Наличие серьезных побочных реакций — это основание для отказа от вызвавших их лекарств. В этом случае пациента переводят на лечение радиоактивным йодом или рекомендуют хирургическое вмешательство³.
Миф: антитиреоидные препараты приводят к ожирению
Многие ошибочно полагают, что прием тиреостатических препаратов приведет к набору лишних килограммов. Это не так. Лекарства этой группы нормализуют обмен веществ и позволяют устранить патологическую худобу (которая возникает на фоне повышенной активности щитовидки).
Риск ожирения на фоне антитиреоидной терапии существует в том случае, если у человека нарушено пищевое поведение. Например, при длительном тиреотоксикозе человек привык есть очень много и не поправляться. Если при приеме тиреостатических лекарств эта привычка сохраняется, проблема лишнего веса действительно может возникнуть. Это обязательно нужно учитывать во время лечения.
Лечение радиоактивным йодом
Клетки щитовидной железы проявляют высокую тропность к йоду — они поглощают его из крови. Йод, в свою очередь, необходим для синтеза тиреоидных гормонов. Одна из идей лечения некоторых заболеваний щитовидной железы состоит в том, чтобы прицельно разрушить ее ткани, начав снабжать ее радиоактивным йодом вместо обычного.
К этому виду терапии приступают, если лекарства не помогают на протяжении 12-18 месяцев или когда препараты приводят к серьезным побочным реакциям. Принимают изотоп йода 131 в виде жидкости или капсул. Делается это в специализированных центрах, где соблюдены все меры радиационной и экологической безопасности.

За 3-7 суток до приема радиоактивного йода следует прекратить прием антитиреоидных препаратов. Все женщины детородного возраста перед таким лечением проходят тест на беременность. Женщинам после терапии следует отложить зачатие на 4-6 месяцев, а мужчинам — на 3-4 месяца (для обновления цикла сперматогенеза).
При захвате радиоактивного йода часть тканей щитовидки разрушается. Таким образом удается снизить активность железы и нормализовать уровни гормонов Т3 и Т4. В большинстве случаев симптомы диффузно-токсического зоба при лечении радиоактивным йодом исчезают через 4-8 недель. Если после этого срока симптомы тиреотоксикоза сохраняются, проводят повторный курс терапии.
Миф: радиоактивный йод приводит к раку молочной железы
Существует несколько мифов про радиоактивный йод. Самый распространенный — о том, что он приводит к выпадению волос. Это не так. Происхождение этого мифа связано, судя по всему, с тем, что йод применяют при раке щитовидной железы, когда выпадение волос и правда присутствует, но бывает вызвано химиотерапией или облучением.
Второй распространенный миф гласит, что применяемый изотоп йода способствует развитию рака молочной железы. Женщина, прошедшая курс лечения радиоактивным йодом, действительно в будущем может заболеть раком груди, но это несвязанные явления. Проведено немало исследований, где показано, что риск развития рака молочной железы не зависит от того, принимала ли женщина изотопы йода⁴ или нет.
Хирургическое лечение
Хирургия — самый быстрый и радикальный способ лечения диффузного токсического зоба (одной из причин тиреотоксикоза). К оперативному вмешательству прибегают, когда пациенту не помогают консервативные методы лечения.
В зависимости от конкретной ситуации, операция заключается в полном или частичном удалении щитовидной железы с целью снизить выработку ею гормонов.
Наступающий при этом гипотиреоз легко поддается коррекции при помощи заместительной гормональной терапии. Пациенту после операции назначают синтетические гормоны щитовидной железы (левотироксин). А если удалена лишь часть железы, некоторые пациенты могут обойтись и без заместительной терапии.

3 факта о хирургическом лечении тиреотоксикоза
Рассуждая о плюсах и минусах частичного и полного удаления щитовидной железы, нужно отметить следующие факты:
- Послеоперационные осложнения при частичном или полном удалении железы наступают крайне редко.
- И частичное, и полное удаление щитовидки приводит к снижению уровня антител к рецепторам тиреотропного гормона (которые и стимулируют повышенную активность железы).
- Вероятность рецидива тиреотоксикоза при полном удалении щитовидки исключена (при частичном удалении существует небольшой риск рецидива — до 5-7%).
Прогноз и профилактика
При своевременной диагностике и лечении прогноз благоприятный. Если тиреотоксикоз долго не лечить, он может приводить к проблемам с сердцем, что осложняет прогноз.
Для минимизации риска рецидива после лечения пациентам следует придерживаться следующих рекомендаций:
- ограничить физические нагрузки на протяжении 3-6 месяцев после лечения;
- отказаться от тяжелой работы (например, ночных смен, деятельности, которая сопряжена со стрессом);
- создать условия психологического покоя.
Специфических мер профилактики в отношении тиреотоксикоза не существует. Снизить вероятность развития такого состояния можно, соблюдая принципы здорового образа жизни.
Осложнения тиреотоксикоза
Поскольку от состояния щитовидной железы зависит работа всего организма, то и осложнения при тиреотоксикозе могут быть самыми разными. Прежде всего, это нарушение работы сердца. Возможны фибрилляция предсердий (хаотичная электрическая активность предсердий) и тромбоэмболические осложнения.
Если тиреотоксикоз долго не лечить, возникают проблемы с костной системой. Кости становятся менее плотными, что повышает риск их переломов. Примечательно, что у женщин в менопаузе нередко развивается остеопороз. Если на него накладывается и тиреотоксикоз, проблема с опорно-двигательным аппаратом только усугубляется.
Крайняя степень тиреотоксикоза — тиреотоксический криз. Для него характерны:
- необъяснимая внезапная возбудимость;
- повышение температуры тела;
- учащение пульса до 180-200 ударов в минуту;
- тошнота (иногда рвота);
- повышенная жажда;
- повышение артериального давления;
- признаки недостаточности надпочечников (слабость, обмороки, мышечные, суставные боли и другие симптомы).
Вышеописанные симптомы требуют незамедлительной медицинской помощи. В случае появления признаков криза больному нужно вызвать скорую помощь.
Тиреотоксикоз и беременность
Если у женщины детородного возраста диагностирован тиреотоксикоз, это не является помехой для планирования зачатия. Единственное условие — лечение нужно провести до беременности. Тиреотоксикоз во время беременности повышает риск преждевременных родов, задержки развития плода, а также развития тиреотоксикоза у плода (неонатальный тиреотоксикоз).
Если же беременность наступила при тиреотоксикозе, ее не прерывают, если нет состояний, угрожающих жизни матери. Лечение в данном случае также сводится к приему тиреостатических препаратов, но в меньших дозировках. Связано это с тем, что такие препараты преодолевают плацентарный барьер и способны вызвать гипотиреоз у плода. А пониженный уровень гормонов щитовидной железы у ребенка приводит к задержке интеллектуального развития. Тиреостатики также проникают в грудное молоко, поэтому женщине рекомендуют отказаться от грудного вскармливания.
Если лекарства беременной женщине не помогают, принимается решение о хирургическом вмешательстве, поскольку радиоактивный йод в данном случае противопоказан.
В связи с возможностью серьезных осложнений тиреотоксикоз не следует запускать. Людям из групп риска могут быть рекомендованы регулярные осмотры у эндокринолога, а также сдача соответствующих анализов, показывающих уровень гормонов щитовидной железы в крови.
Причины тиреотоксикоза
Выделяют три основные причины развития тиреотоксикоза:
- заболевания, при котором повышена продукция тиреоидных гормонов (чаще всего это диффузно-токсический зоб);
- разрушение тканей щитовидной железы, из-за чего в кровь попадает избыточное количество гормонов;
- передозировка синтетических тиреоидных гормонов или побочное действие других лекарств (в частности, амиодарона⁵).
Группы риска
Исходя из возможных причин, более всего тиреотоксикозу подвержены:
- лица с некоторыми заболеваниями щитовидной железы;
- принимающие синтетические тиреоидные гормоны (риск передозировки);
- имеющие заболеваниями гипофиза;
- принимающие амиодарон;
- беременные женщины (риск временного тиреотоксикоза).
С возрастом вероятность развития таких патологий только увеличивается. Поэтому женщины постменопаузального возраста находятся в группе риска.
Диагностика тиреотоксикоза
Диагностикой тиреотоксикоза занимается врач-эндокринолог. Диагноз ставится на основе анализов крови, выявляющих:
- ТТГ (норма — 0,45–4,0 мЕд/л);
- свободный Т3 (3,1 - 6,8 пмоль/л) и Т4 (10,8 - 22,0 пмоль/л);
- общий Т3 (1,2 - 3,1 нмоль/л) и Т4 (66 - 181 нмоль/л);
- антитела к тиреоглобулину (0 - 115 МЕ/мл) и тиреоидной пероксидазе (0 - 34 МЕ/мл) — белки клеток щитовидной железы⁶;
- антитела к рецепторам ТТГ (<1.5 мЕд/л - отрицательный результат).
В ходе диагностики врач обязательно оценивает размеры щитовидной железы, а также проводит ультразвуковое исследование (УЗИ) органа.
Когда обратиться к врачу
При появлении подозрительных симптомов нужно обратиться к терапевту, который определит, связано ли состояние пациента с эндокринной системой. Затем человека направляют к эндокринологу, который назначит соответствующее обследование.
Классификация
В зависимости от влияния тиреотропного гормона тиреотоксикоз бывает ТТГ-независимым, ТТГ-зависимым и без избыточной продукции ТТГ. К заболеваниям с ТТГ-независимым тиреотоксикозом относятся:
- Диффузно-токсический зоб (болезнь Грейвса, Базедова болезнь) — аутоиммунное заболевание, возникающее вследствие выработки антител к рецепторам ТТГ.
- Тиреотоксическая аденома — доброкачественное разрастание щитовидной железы с повышенной секрецией тиреоидных гормонов.
- Многоузловой токсический зоб — появление нескольких узлов в щитовидной железе, секретирующих повышенные дозы тиреоидных гормонов.
- Йодиндуцированный тиреотоксикоз — развивается на фоне избыточного поступления йода в организм.
- Гестационный тиреотоксикоз — временное повышение активности щитовидной железы у беременных. Связано с активностью хорионического гормона, который стимулирует образование тироксина.
К заболеваниям с ТТГ-зависимой формой тиреотоксикоза относятся:
- Тиреотропинома — аденома гипофиза, активно секретирующая ТТГ.
- Синдром неадекватной секреции ТТГ — избыточная секреция ТТГ, возникающая из-за резистентности клеток гипофиза к тиреоидным гормонам.
Без избыточной продукции ТТГ тиреотоксикоз бывает при подостром аутоиммунном тиреоидите, а также на фоне приема некоторых лекарств (например, антиаритмического препарата амиодарона).
Заключение
Подведем итоги:
- Тиреотоксикоз — патологическое состояние, при котором в крови наблюдается избыточное количество гормонов щитовидной железы.
- Основные причины тиреотоксикоза — болезни, при которых активность щитовидной железы повышена (диффузно-токсический зоб, аденомы щитовидной железы и другие). Также тиреотоксикоз может возникать во время беременности и при передозировке синтетических тиреоидных гормонов.
- Лечение тиреотоксикоза сводится к приему антитиреоидных препаратов. Если лекарства не помогают, назначают лечение радиоактивным йодом или операцию по частичному или полному удалению щитовидки.
- Прогнозы при тиреотоксикозе благоприятные при условии своевременной диагностики и лечения.
Источники
- Bahn Chair RS, et. al. Hyperthyroidism and other causes of thyrotoxicosis: management guidelines of the American Thyroid Association and American Association of Clinical Endocrinologists. Thyroid. 2011 Jun;21(6):593-646. doi: 10.1089/thy.2010.0417. Epub 2011 Apr 21. Erratum in: Thyroid. 2011 Oct;21(10):1169. Erratum in: Thyroid. 2012 Nov;22(11):1195. PMID: 21510801.
- Fumarola A, Di Fiore A, Dainelli M, Grani G, Calvanese A. Medical treatment of hyperthyroidism: state of the art. Exp Clin Endocrinol Diabetes. 2010 Nov;118(10):678-84. doi: 10.1055/s-0030-1253420. Epub 2010 May 21. PMID: 20496313.
- Catania A, Guaitoli E, Carbotta G, Bianchini M, Di Matteo FM, Carbotta S, Nardi M, Fabiani E, Grani G, D'Andrea V, Fumarola A. Total thyroidectomy for Graves' disease treatment. Clin Ter. 2013 May-Jun;164(3):193-6. doi: 10.7417/CT.2013.1548. PMID: 23868618.
- Zhang Y, Liang J, Li H, Cong H, Lin Y. Risk of second primary breast cancer after radioactive iodine treatment in thyroid cancer: a systematic review and meta-analysis. Nucl Med Commun. 2016 Feb;37(2):110-5. doi: 10.1097/MNM.0000000000000419. PMID: 26513055.
- Bartalena L, Bogazzi F, Chiovato L, Hubalewska-Dydejczyk A, Links TP, Vanderpump M. 2018 European Thyroid Association (ETA) Guidelines for the Management of Amiodarone-Associated Thyroid Dysfunction. Eur Thyroid J. 2018 Mar;7(2):55-66. doi: 10.1159/000486957. Epub 2018 Feb 14. PMID: 29594056; PMCID: PMC5869486.
- Ferracci F, Moretto G, Candeago RM, Cimini N, Conte F, Gentile M, Papa N, Carnevale A. Antithyroid antibodies in the CSF: their role in the pathogenesis of Hashimoto's encephalopathy. Neurology. 2003 Feb 25;60(4):712-4. doi: 10.1212/01.wnl.0000048660.71390.c6. PMID: 12601119.