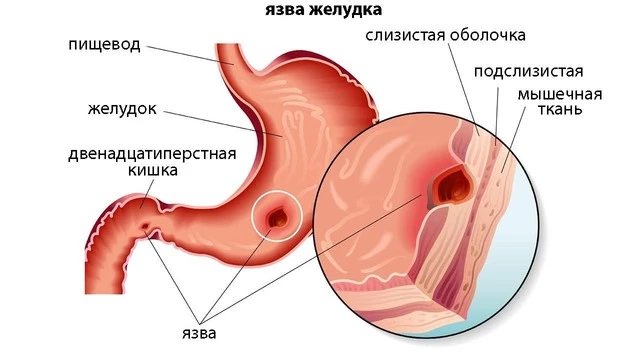
Что такое язва желудка?
При этом хроническом заболевании на слизистых органов пищеварения образуются язвенные дефекты. Они могут появляться не только на стенках желудка. Например, язвы образуются даже чаще на слизистой оболочке двенадцатиперстной кишки. По симптомам, причинам появления, подходам к лечению язва желудка и язва двенадцатиперстной кишки схожи, поэтому часто о них говорят как об одном и том же заболевании — язвенной болезни.
Язвенная болезнь возникает, если в пищеварительной системе нарушается баланс между защитой слизистой и действием агрессивных факторов. «Агрессоры» — это пепсин и соляная кислота. Они выделяются для переваривания пищи. В норме слизистая оболочка защищена от их действия барьером из защитной слизи и щелочей. Даже если клетки разрушаются, быстро происходит их восстановление. Это защищает слизистые от повреждения. Если действие агрессивного фактора усиливается (кислота и пепсин вырабатываются в избытке), баланс нарушается, и поверхность слизистой повреждается — со временем образуется язва.
Риск заболеть язвенной болезнью повышается при наличии следующих факторов:
- инфекционное поражение. Возникновение язвы желудка связывают заражением бактериями Helibacter Pylori. Они выделяют цитотоксины и ряд ферментов с агрессивным действием, из-за чего травмируется защитный барьер слизистой. Хеликобактерную инфекцию выявляют более чем в 30% наблюдений язвенной болезни;
- постоянный приём нестероидных противовоспалительных, некоторых обезболивающих, гормональных препаратов;
- влияние стресса, депрессии или нервного истощения;
- неправильное питание. Риск увеличивается при нерегулярном приёме пищи, частом употреблении продуктов с высокой кислотностью, жареных, острых, жирных блюд, для переваривания которых в желудке выделяется больше кислоты;
- наследственность. У 20% пациентов с язвенной болезнью в семье уже были случаи этого же заболевания;
- курение.
К другим факторам относят действие вирусных инфекций, появление злокачественных новообразований, связанные с лучевой и химиотерапией побочные эффекты, а также состояния, которые провоцируют избыточную выработку соляной кислоты и пепсина.
Причины возникновения язвы желудка
Есть ряд основных причин заболевания, и зачастую оно развивается под влиянием нескольких факторов. Главным считается заражение хеликобактерной инфекцией. Бактерии быстро распространяются по поверхности слизистой, вырабатывают агрессивные ферменты и цитотоксины, травмирующие её клетки. Инфекция провоцирует воспаление. Из-за повышения уровня гастрина выработка соляной кислоты возрастает. Это дополнительно увеличивает травму слизистой. Воспаление становится хроническим, образуется язва.
Хеликобактер пилори (Helibacter Pylori) — очень распространённые бактерии. Примерно половина населения во всём мире заражена ими. Инфекция легко передаётся при контакте и бытовым путём, а также с водой и едой. Заражение обычно не причиняет вреда, но у 1% носителей развивается язва желудка. При инфицировании H. pylori риск появления язвенной болезни увеличивается в 6-10 раз.

Язва не всегда образуется из-за инфекции. Она может появляться при постоянном приёме некоторых лекарственных средств: обезболивающих, нестероидных противовоспалительных. Чтобы остановить воспаление, некоторые лекарства блокируют действие ферментов циклооксигеназа 1 и 2. Циклооксигеназа 1 участвует в синтезе простагландинов, являющихся медиаторами воспаления, и простагландинов, необходимых, чтобы защищать слизистую желудка от повреждений. При постоянном приёме нестероидных противовоспалительных средств «защитные» простагландины не вырабатываются, и слизистая становится уязвимой. В группе риска в связи с этой причиной оказываются люди, которые вынуждены постоянно принимать обезболивающие средства:
- люди старше 70 лет;
- те, у кого есть одно или несколько хронических заболеваний, которые сопровождаются болью;
- люди с заболеваниями опорно-двигательного аппарата, после тяжёлых травм, с больными суставами;
- те, кто одновременно принимает сразу несколько безрецептурных препаратов.
Важно! Если язва развивается из-за приёма лекарств, она может вообще никак не проявляться, потому что обезболивающие будут снимать связанные с нею боли. Из-за этого есть риск не заметить начало заболевания и столкнуться с опасными осложнениями. Поэтому долго и системно принимать любые обезболивающие можно только по назначению врача, с соблюдением рекомендованной дозировки и продолжительности приёма.
Язвенная болезнь может появляться и по другим причинам:
- хронический гастродуоденит или гастрит: заболевания, при которых воспаляются слизистые органов пищеварения;
- неправильный режим или рацион питания;
- наследственная предрасположенность;
- курение и злоупотребление алкоголем;
- стресс, повышенная тревожность, депрессивные расстройства. Не являются прямыми причинами заболевания, но влияют на режим питания и могут увеличивать риск появления язвы желудка;
- другие болезни и состояния, включая злокачественные новообразования, синдром Золлингера-Эллисона (гастринома, опухоль, повышающая уровень гастрина, гормона, стимулирующего выработку соляной кислоты), диабет, инфекции, попадание в желудок инородных тел.
Признаки и симптомы
Главный симптом — регулярные, частые и сильные боли в животе. Обычно самочувствие ухудшается после приёма пищи. Живот может болеть долго, до нескольких часов, днём или по ночам. Среди других признаков — общие нарушения пищеварения, тошнота, отрыжка с кислым запахом, рвота.
Боль появляется только во время обострений, в периоды ремиссии её нет. Ремиссия может продолжаться несколько месяцев или лет. Чем внимательнее человек относится к питанию и рекомендациям лечащего врача, тем меньше риск обострения язвы.
Первые признаки на ранней стадии
На ранней стадии болезнь может проявляться дискомфортом, умеренной болью в животе. Они появляются после еды, могут постепенно слабеть или усиливаться, приводить к рвоте, после которой наступает облегчение.
Заболевание на этом этапе не всегда сопровождается болью. Оно может проявляться дискомфортом, общими проблемами с пищеварением, ощущением тяжести в желудке, редкой изжогой, отрыжкой. Если язва развивается из-за приёма обезболивающих препаратов, они же могут приглушать связанные с нею боли. Бывают случаи, когда на начальной стадии язвенной болезни её проявлений нет вообще.
Как проявляется язва желудка у взрослого человека?
У взрослых могут появляться следующие симптомы:
- спустя некоторое время после еды начинает болеть живот;
- регулярно бывает изжога и отрыжка с кислым запахом;
- тошнота, рвота частично переваренной пищей;
- дискомфорт, вздутие живота, тяжесть;
- снижение аппетита, быстрое насыщение;
- нарушения стула и метеоризм.
Аппетит снижается, питание становится недостаточным, пища хуже усваивается. Из-за этого общее состояние здоровья ухудшается. Может появляться общее недомогание, бессонница из-за ночных болей в животе, слабость, быстрая утомляемость.
Какие клинические симптомы при язве желудка?
Клиническая картина зависит от расположения язвы, от общего состояния здоровья человека и некоторых других факторов. Чаще всего болезнь проявляется болью в эпигастральной области (чуть ниже грудины по средней линии). Боли похожи на чувство голода. Они могут быть острыми, интенсивными. Приём еды может усиливать, и ослаблять их. Это зависит от локализации язвенного дефекта:
- если поражён кардиальный или субкардиальный отдел желудка, живот болит сразу после приёма пищи;
- при поражении тела желудка между приёмом пищи и появлением боли проходит 30-60 минут;
- поздние боли типичны для поражения слизистой ампулы двенадцатиперстной кишки, пилорического канала. Живот начинает болеть спустя 2-3 часа после еды, натощак или по ночам.
Язвенная болезнь протекает как хроническое заболевание. Её обострения могут продолжаться от 3 до 8 недель. Периоды ремиссии между ними — несколько недель, месяцев или лет. Во многом это зависит от профилактики обострений: режима питания и рациона, образа жизни, других факторов. Часто обострения бывают сезонными (появляются весной или осенью), начинаются из-за провоцирующих факторов (если человек начинает принимать обезболивающие или употреблять спиртное, если он испытывает стресс, перенапряжён, если состояние его здоровья ухудшается).
Когда обратиться к врачу?
Обратитесь к врачу, если у вас есть серьезные признаки или симптомы язвы желудка:
- жгучая боль в желудке;
- необъяснимая потеря веса;
- рвота кровью;
- темная кровь в стуле;
- внезапная резкая боль в животе, которая становится только хуже;
- затрудненное дыхание, ощущение слабости.
Также обратитесь к врачу, если безрецептурные антациды и блокаторы кислоты уменьшают вашу боль, но боль возвращается.
Признаки обострения
При язвенной болезни периоды ремиссии сменяются обострениями. У них есть ряд типичных признаков:
- боли в животе, которые появляются вместе с тошнотой, запорами, изжогой;
- возможна рвота содержимым желудка. После неё состояние часто улучшается;
- потеря веса. Даже если аппетит не нарушается при обострении, люди, страдающие от язвы желудка, стараются меньше есть, чтобы боли появлялись реже.
Важно! Если обострения повторяются часто, но человек не идёт к врачу и не лечится, симптомы могут постепенно слабеть и пропадать. При этом воспаление будет продолжаться, а язва увеличиваться. Это опасно серьёзными осложнениями: внутренними кровотечениями, перфорацией стенок желудка.

Синдромы при язве желудка
Болезнь может сопровождаться несколькими типичными синдромами.
- Болевой синдром. Он считается основным симптомом язвенной болезни. Живот может болеть после приёма пищи, по ночам, на фоне голодания. Часто боль является сильной и появляется приступами. Если развиваются осложнения, которые затрагивают поджелудочную железу, боль может распространяться на область поясницы или спины.
- Диспептический синдром. Основное проявление — изжога, которая может сопровождаться тошнотой и рвотой кислым содержимым желудка, отрыжкой с кислым запахом. При диспептическом синдроме могут развиваться запоры.
- Синдром неспецифической интоксикации. Это набор проявлений общего недомогания. Среди них слабость, быстрая утомляемость, головная боль, потливость, нарушения сна.
- Синдром Золлингера-Эллистона. Это опухоль поджелудочной железы с высокой секрецией гастрина. Гормон гастрин увеличивает выработку соляной кислоты, слизистые органов пищеварения повреждаются, образуются язвы. Синдром проявляется поносами, продолжительными болями. Они локализованы в верхней части живота, и обычное противоязвенное лечение не снимает их.
Диагностика язвы желудка
Чтобы пройти диагностику, нужно обратиться к гастроэнтерологу. Проконсультироваться с врачом нужно, если регулярно болит живот или возникает ощущение дискомфорта, появляется изжога, тошнота, рвота. Врач проведёт опрос, уточнит, какими являются боли, при каких обстоятельствах они возникают, какие симптомы их сопровождают, задаст вопросы об общем состоянии здоровья.
Гастроэнтерологу нужно будет рассказать обо всех принимаемых лекарствах. Врач пропальпирует живот. Если мышцы брюшной стенки при прощупывании напряжены и болезненны, это может указывать на наличие язвы.
При диагностике выполняют ряд специальных исследований:
- ЭГДС (эзофагогастродуоденоскопия или гастроскопия). Это эндоскопическое исследование, при котором выполняют осмотр слизистых органов пищеварения, используя эндоскоп. Если при осмотре обнаруживают язвенный дефект, его исследуют, определяя размеры, локализацию, глубину поражения, состояние дна, краёв. Во время ЭГДС может выполняться биопсия, при которой забирают небольшой фрагмент тканей, чтобы исследовать их под микроскопом;
- рентгенография с использованием контрастного вещества. Выполняется, если есть противопоказания для ЭГДС. Это — серия снимков, перед выполнением которых пациент принимает рентгеноконтрастный препарат. Контрастное вещество будет скапливаться там, где образовалась язва;
- внутрижелудочная рН-метрия. Выполняется для измерения кислотности. Для процедуры используется эндоскоп, через канал которого Ph-зонд вводится в полость желудка;
- другие методы визуального исследования. Их назначают дополнительно. Компьютерную томографию рекомендуют проводить при подозрении на перфорацию стенок желудка или другие тяжёлые осложнения. Если её нельзя сделать, выполняют ультразвуковое исследование или рентгенографию органов брюшной полости.

Лабораторные исследования назначают в качестве вспомогательных:
- клинический анализ крови. Если уровень гемоглобина и эритроцитов снижается, это может указывать на скрытое кровотечение. Если повышается СОЭ и увеличивается количество лейкоцитов, это может указывать на пенетрацию (распространение язвы на соседние органы) или на другие осложнения;
- исследование кала на скрытую кровь. Назначается для диагностики скрытого желудочно-кишечного кровотечения.
При симптомах язвенной болезни рекомендовано тестирование на наличие хеликобактерной инфекции. Его проводят в виде дыхательного теста либо как исследование кала на антиген. Если проводится ЭГДС, одновременно можно выполнить быстрый уреазный тест.
Лечение
Лечение язвенной болезни должно быть комплексным. Нужно не только принимать назначенные врачом лекарства, но и придерживаться рекомендованной диеты, отказаться от вредных привычек.
Чтобы ускорить заживление язвы, гастроэнтеролог может назначить противоязвенные средства:
- H2-антигистаминные средства. Эти препараты препятствуют возбуждению H2-рецепторов гистамина, и соляная кислота вырабатывается в меньших количествах, а «агрессивность» желудочного сока снижается;
- ингибиторы протонной помпы. Связывают фермент, который участвует в работе протонного насоса клетки и обеспечивает выход ионов водорода из неё в полость желудка, где в результате реакции с ионами хлора образуется соляная кислота. Образование соляной кислоты снижается, угнетается образование пепсина. Лекарства этого класса дополнительно могут иметь гастропротективные свойства;
- гастропротекторы. Препараты, увеличивающие стойкость слизистой к повреждениям или образующие механический защитный слой на её поверхности при контакте с соляной кислотой. Гастропротекторы могут ускорять восстановление слизистой оболочки, но они не должны применяться вместе с препаратами, подавляющими образование соляной кислоты.
Антибиотики
Если язвенная болезнь спровоцирована хеликобактерной инфекцией, для её лечения врач назначит антибиотики. Есть несколько схем антибактериальной терапии. При лечении язвенной болезни применяют антибиотики, активные в отношении бактерий Н. pylori: амоксициллин, кларитромицин, тетрациклин, метронидазол, фуразолидон. Препараты назначают парами. План лечения должен составлять врач: он учтёт состояние здоровья, особенности течения язвенной болезни, возможные противопоказания. Нельзя подбирать антибиотики самостоятельно. Эти препараты могут иметь много побочных эффектов и противопоказаний. Принимать их без назначения врача нельзя.
Антибактериальная терапия дополняется приёмом лекарств, снижающих выработку соляной кислоты, а также специальной диетой. Пройти курс лечения нужно полностью. Если не завершить антибактериальную терапию, возможен рецидив язвенной болезни (причина не будет устранена). Также есть риск, что бактерии Н. pylori приобретут лекарственную устойчивость, после чего вылечить инфекцию будет намного сложнее.
Диета
В лечение язвенной болезни обязательно используют диету. Диетическое питание строится на основе нескольких основных принципов:
- питание должно быть частым и дробным. Желательно есть 5-6 раз в сутки небольшими порциями;
- нужно исключить жареные, острые, солёные блюда, заменив их отварными, тушёными или приготовленными на пару продуктами;
- из рациона исключают продукты, раздражающие слизистую желудка или стимулирующие выработку соляной кислоты. Это копчёности, консервированные продукты, газированные напитки, соления, маринованные продукты, крепкие бульоны, цитрусовые, кофе, алкогольные напитки;
- рекомендуется есть больше продуктов, которые связывают соляную кислоту, нейтрализуют её действие: отварное или приготовленное на пару мясо, рыба, яйца, молоко, тушёные, приготовленные в виде пюре овощи, макаронные изделия, подсушенный белый хлеб, каши, кисели, некрепкий чай.
Врач поможет разработать индивидуальный и сбалансированный план питания, для того, чтобы обеспечить длительные периоды ремиссии заболевания.

Хирургическое лечение
Хирургическое лечение может понадобиться при тяжёлых осложнениях язвы желудка. Это язвенное кровотечение, перфорация, другие неотложные состояния. При операции может быть выполнено ушивание прободной язвы, иссечение поражённого участка слизистой, резекция (удаление тканей). Если прободное отверстие хорошо доступно, расположено не на задней, а на передней стенке желудка или двенадцатиперстной кишки, если сама язва имеет небольшие размеры, может быть выполнена лапароскопическая операция.
Народные средства
Язвенная болезнь не лечится народными средствами. Используя их, можно потерять время, спровоцировать тяжёлые осложнения. Важно обращаться к гастроэнтерологу при первых же признаках язвы желудка. Любые методы лечения, диеты, рецепты, лекарства можно применять только под контролем врача.
Осложнения
Без лечения язвенная болезнь может стать причиной опасных осложнений.
Язвенное кровотечение. Чаще возникает, если язвенный дефект расположен на стенках желудка. Признаком кровотечения является стул или рвота с примесью крови. Если кровотечение является массивным, возможно головокружение, слабость, частое сердцебиение, потеря сознания.
Перфорация. Язвенный дефект становится сквозным, и в стенке двенадцатиперстной кишки или желудка образуется отверстие. Через него содержимое желудка попадает в брюшную полость. При перфорации может развиваться перитонит (тяжёлое воспаление). Живот становится твёрдым на ощупь, появляется острая боль.
Пенетрация. Язвенный дефект распространяется на соседние, прилегающие к желудку или двенадцатиперстной кишке органы. Это может быть желчный пузырь, поджелудочная железа, печень, желчные пути, толстая кишка, другие органы. При пенетрации может повышаться температура тела, она сопровождается ноющими болями.
Стеноз привратника. Часть желудка, переходящая в двенадцатиперстную кишку, сужается. Эвакуация содержимого желудка нарушается, из-за чего может появляться рвота, боли после еды, чувство переполнения, отрыжка. Есть четыре стадии стеноза:
- формирующийся — часто не имеет симптомов;
- компенсированный — появляется чувство тяжести, переполнения;
- субкомпенсированный — симптомы нарастают, появляется боль;
- декомпенсированный — содержимое желудка не может попадать в кишечник, что провоцирует постоянную рвоту.
Малигнизация. На месте язвы развивается злокачественное новообразование.
Осложнения язвенной болезни могут проявляться изменением болей (они усиливаются, меняется их характер или расположение), примесями крови в стуле, рвоте, ухудшением общего самочувствия. Такие состояния могут угрожать жизни. Они требуют срочного обращения к врачу.
Рак желудка. Исследования показали, что у людей, инфицированных H.pylori, чаще развивается рак желудка.
Профилактика язвы желудка
Есть ряд рекомендаций, соблюдение которых поможет снизить риск появления язвы желудка:
- нужно контролировать режим питания и рацион. При этом необязательно полностью отказываться от острых продуктов, они не вызывают язву (но могут провоцировать её обострение, если она уже есть). Желательно, чтобы питание было дробным (3-5 раз в день), разнообразным;
- важно отказаться от вредных привычек: не курить и употреблять как можно меньше спиртного. Алкогольные напитки раздражают слизистую стенок желудка и стимулируют выработку соляной кислоты;
- любые лекарственные препараты и, в особенности, нестероидные противовоспалительные средства длительным курсом можно принимать только по назначению врача;
- если в семье есть случаи гастрита или язвы желудка, если вас периодически беспокоят боли в животе или проблемы с пищеварением, стоит проконсультироваться с гастроэнтерологом и, если он порекомендует, сдать тест на инфекцию H. pylori.
Риск язвенной болезни можно снизить, улучшая общее состояние здоровья. Важно уменьшать уровень стресса, укреплять иммунитет, регулярно проходить профилактические осмотры у терапевта.
Если язвенная болезнь уже была диагностирована, для профилактики обострений важно придерживаться диеты, рекомендованной врачом, а также регулярно посещать гастроэнтеролога. В течение пяти лет с момента последнего обострения рекомендовано ежегодное обследование.
Прогноз
Язвенная болезнь лечится, и её обострения могут вообще не беспокоить человека, если он вовремя обращается к врачу, соблюдает назначения, придерживается правильного режима питания. Без своевременного лечения, в случае, если обострение продолжается дольше шести месяцев, необходимо проконсультироваться у онколога: на месте язвы может появляться злокачественное новообразование. Чем раньше начинают лечить язву желудка, тем быстрее удаётся снять обострение и тем меньше риск последствий для здоровья.
Заключение
Язва желудка и двенадцатиперстной кишки — болезнь, при которой важно вовремя обратиться к гастроэнтерологу. Чем раньше начато лечение, тем меньше будет последствий заболевания. Если не лечить язвенную болезнь, она становится опасной и угрожает тяжёлыми осложнениями. При регулярных болях в животе, тошноте, других симптомах язвы желудка нужно как можно быстрее проконсультироваться с врачом.
Источники
- Nimish Vakil, MD. Язвенная болезнь. // Справочник MSD - 2018
- Российская гастроэнтерологическая ассоциация, Российское общество колоректальных хирургов. Клинические рекомендации. Язвенная болезнь. - 2019












