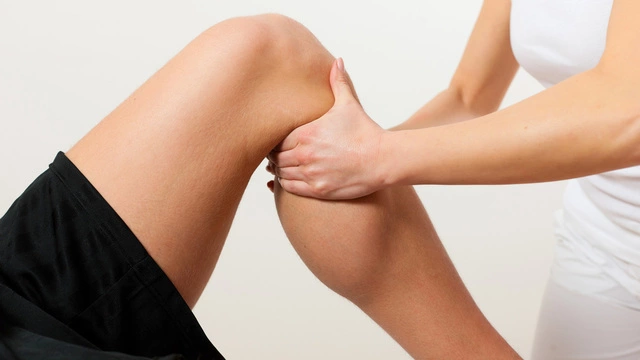
Что такое бурсит?
Бурсит – это острое или хроническое воспаление синовиальной сумки сустава, при котором нарушается его подвижность, возникает боль и другие признаки воспаления (рис. 1). При этом в полости сустава накапливаются патологические массы (серозный или гнойный экссудат), из-за чего сустав существенно увеличивается в объеме.
Заболевания мягких околосуставных тканей, такие как бурсит, далеко не редкость. Согласно статистике, ими страдают порядка 8% населения и около 25-30% всех пациентов, которые обращающихся амбулаторно за медицинской помощью к хирургам, травматологам, невропатологам и ревматологам¹.
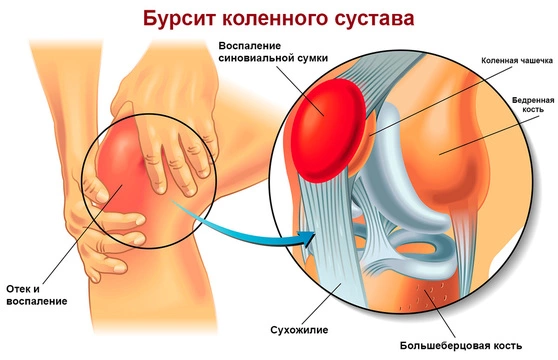
Что такое синовиальная сумка?
Синовиальная сумка или бурса (лат. bursa – сумка, кошель) – это полость внутри сустава, чаще всего плоской или щелевидной формы, заполненная синовиальной жидкостью. Она нужна, чтобы уменьшать трение между элементами суставов. При этом чем сложнее сустав, тем больше бурс у него должно быть для сохранения нормальной работы (рис. 2). Всего в организме человека находится около 160 синовиальных сумок.
Каждая бурса имеет два слоя: наружный из плотной соединительной ткани и внутренний – синовиальную оболочку. Последняя отвечает за выработку синовиальной жидкости, своеобразной смазки для суставов.
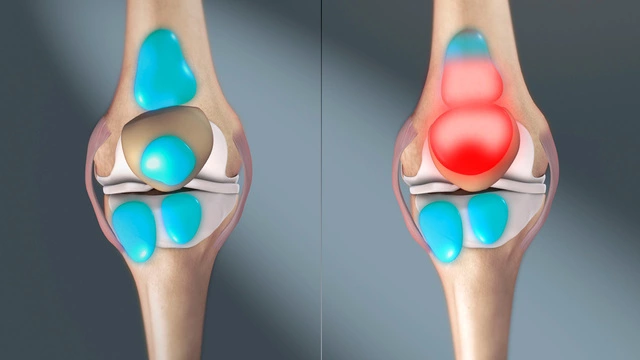
В зависимости от месторасположения выделяют 4 варианта синовиальных сумок:
- Подкожные: находятся под кожей в местах костных выступов на разгибательных поверхностях суставов, например – на задней поверхности локтевого сустава. Чаще выполняют функцию амортизатора, уменьшая трение между кожей и суставом и обеспечивая нормальную подвижность сустава.
- Подфасциальные. Расположены под фасциями – оболочками из соединительной ткани, покрывающими мышцы. Выполняют те же функции, что и подкожные бурсы.
- Подсухожильные. Находятся под сухожилиями – пучками соединительной ткани, при помощи которых мышцы прикрепляются к костям и соединяются с суставами.
- Подмышечные. Располагаются между мышцей и костью, мышцей и суставом. Способствуют амортизации и уменьшению трения между тканями.
Причины бурсита
Бурсит может быть вызван разными причинами или их сочетанием. Среди наиболее частых:
- Травмы суставов. Это могут быть как одноразовые травматические повреждения (удары, падения на сустав с образованием гематом, разрывы сухожилий и связок), так и повторяющиеся повреждения, например, при занятиях контактными видами спорта.
- Воспаление в прилегающих тканях. Бурсит может быть осложнением воспалений кожи и подкожной жировой клетчатки (пиодермии, флегмоны, фурункула, карбункула), костей (остеомиелит).
- Воспалительные поражения суставов – артриты. Бурсит может возникнуть при ревматоидном или псориатическом артрите, подагре, системной красной волчанке, склеродермии.
- Чрезмерные физические нагрузки и длительное пребывание в вынужденном положении, например при работе грузчиком или маляром.
- Инфекционные заболевания, например сифилис, бруцеллез, туберкулез, гонорея.

Какие травмы провоцируют бурсит?
Существуют характерные виды повреждений суставов, которые чаще других приводят к бурситу. К ним относятся:
- «Локоть теннисиста» – хроническое воспаление синовиальной сумки локтевого сустава в результате повторяющихся однообразных движений во время игры в теннис.
- «Колени священника» – вариант бурсита, обусловленный постоянным механическим воздействием на сустав при частом и/или длительном пребывании на коленях.
- Бурсит голеностопного сустава при неправильном выборе обуви или длительной, интенсивной ходьбе. Чаще наблюдается у бегунов и конькобежцев.
Кто в группе риска?
В группу риска по бурситу входят представители некоторых профессий и люди с определенными заболеваниями. Наиболее значимыми факторами риска являются:
- Эндокринные нарушения: сахарный диабет, длительный прием гормональных препаратов, стероидов, злоупотребление алкоголем.
- Нарушения работы иммунной системы: ВИЧ-инфекция и СПИД, онкологические заболевания и их лечение при помощи химиотерапии и лучевой терапии, наркомания, аутоиммунные заболевания (ревматоидный артрит, волчанка).
- Хронические инфекционные заболевания.
- Избыточный вес, ожирение.
- Занятия спортом на профессиональном уровне.
- Работа, связанная с тяжелыми физическими нагрузками: грузчики, строители и т.д.
- Пожилой возраст.
Классификация
В клинической практике все воспаления синовиальных сумок делятся по следующим критериям:
- Месторасположение пораженного сустава: локтевой, плечевой, голеностопный, коленный и др.
- Длительность течения и особенности проявлений: острый, подострый, хронический.
- Причина воспаления: инфекционный (вызванный проникновением в полость бурсы патогенных микроорганизмов) и асептический.
Характер воспалительной жидкости (экссудата) в синовиальной сумке зависит от причины заболевания. Часто его характеристики позволяют установить этиологию бурсита и выбрать правильную тактику лечения. Выделяют следующие виды экссудата:
- Серозный. Экссудат представлен плазмой крови с небольшим количеством ее форменных элементов, преимущественно лейкоцитов.
- Гнойный. Синовиальная сумка заполняется гнойными массами, продуктами распада ткани, патогенными микроорганизмами и распавшимися форменными элементами крови.
- Геморрагический. Бурса наполняется плазмой крови с большим количеством эритроцитов.
- Фибринозный. При этом варианте жидкость содержит большое количество белка фибрина.
Инфекционный бурсит принято разделять на два варианта:
- Специфический. Вызывается характерным для того или иного заболевания возбудителем, например, бледной трепонемой (Treponema pallidum) при сифилисе, палочкой Коха (Mycobacterium tuberculosis) при туберкулезе и др.
- Неспецифический. Обусловленный патогенами, которые могут вызывать различные заболевания. Наиболее частый возбудитель инфекционного бурсита – золотистый стафилококк (Staphylococcus aureus).
Осложнения
Осложнения бурсита развиваются при нарушении иммунитета или неправильном лечении. Тогда в результате распада тканей патологический процесс может распространиться на прилегающие области. К возможным осложнениям заболевания относят:
- Абсцессы и флегмоны – локальные или разлитые гнойные полости в подкожной жировой клетчатке.
- Гнойный артрит – гнойное воспаление прилегающего сустава.
- Остеомиелит – гнойно-некротическое поражение рядом расположенной костной ткани.
- Сепсис – попадание гнойно-некротических масс и инфекции в системный кровоток. Приводит к гнойным поражениям и образованию абсцессов внутренних органов, полиорганной недостаточности и часто заканчивается смертью.
Симптомы
При бурсите могут возникать³:
- Болезненная припухлость в области синовиальной сумки. Она имеет четкие границы и упругую консистенцию.
- Боль, покраснение и отечность тканей в области припухлости. На ощупь пораженный сустав может быть несколько более теплым, чем окружающие ткани.
- Ощущение переливания жидкости (флуктуация), которая возникает в зоне пораженной синовиальной сумки.
- Незначительное ограничение подвижности в области пораженного сустава.
- Повышение температуры тела до 39-40°С, общая слабость, головная боль и недомогание. При неинфекционном происхождении бурсита эти симптомы могут быть слабо выражены или отсутствовать вовсе.
При хроническом течении область бурсита более мягкая, а покраснение и отечность отсутствуют. Также заболевание не сопровождается выраженной болью, а первое время подвижность сустава сохраняется в полном объеме. При этом происходит постепенное утолщение бурсы и формирование складок, что со временем становится причиной дискомфорта и невозможности полноценных движений в суставе.
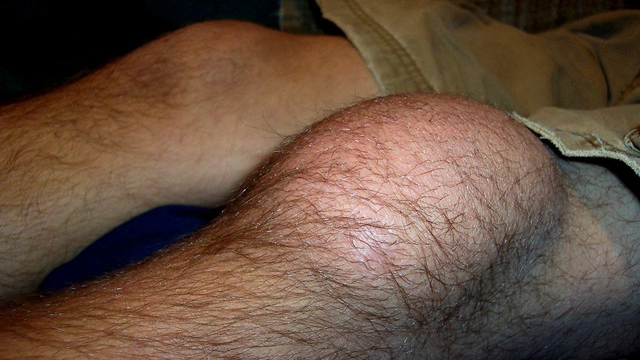
Когда обратиться к врачу?
Обращение к специалисту необходимо при первых признаках развития бурсита, а именно – при образовании уплотнения в области синовиальной сумки. Чем раньше будет начато лечение, тем быстрее наступит выздоровление и меньше шансов на переход заболевания в хроническую форму. Также раннее начало терапии снижает риск развития гнойных осложнений. Без правильного лечения хронический бурсит часто приводит к стойкой утрате трудоспособности.
Диагностика
В большинстве случаев диагноз устанавливается на основе данных анамнеза и клинических проявлений патологии. При опросе пациента акцентируется внимание на физических нагрузках, полученных травмах, а также наличии сопутствующих патологий.
Для подтверждения диагноза, исключения других заболеваний и определения тактики лечения могут проводиться следующие дополнительные методы исследования:
- Ультразвуковая диагностика (УЗД). Дает возможность изучить структуру околосуставных тканей (сухожилий, связок, мышц) и менисков, наличие или отсутствие избыточной жидкости в полости сустава и околосуставных сумках, определить характер экссудата и его приблизительный объем.
- Рентгенография. Используется с целью изучения костных тканей, формирующих сустав, выявления разрушения костей.
- Магнитно-резонансная томография (МРТ). Позволяет получить полную визуализацию всех тканей, формирующих сустав, и внутрисуставные структуры. Используется при низкой информативности УЗД и рентгенографии.
- Диагностическая пункция. Инвазивная процедура, при которой из бурсы при помощи иглы извлекается экссудат для дальнейшего его изучения. Это позволяет определить характер экссудата, а при инфекционном происхождении заболевания – выявить возбудителя.
Также могут назначаться лабораторные исследования:
- Тесты на ВИЧ, сифилис, вирусные гепатиты В и С.
- Биохимический анализ крови с измерением следующих показателей: глюкоза крови, печеночные ферменты, (аланинаминотрасфераза, АлАТ; аспартатаминотрасфераза АсАТ; билирубин, щелочная фосфатаза), мочевина, креатинин.
- Анализы крови на С-реактивный белок, ревматоидный фактор. Применяются при подозрении на аутоиммунное происхождение бурсита.
Лечение бурсита
Тактика лечения будет зависеть от причины заболевания и его выраженности. Важную роль при неосложненных формах бурсита отводят общему уходу за пораженным суставом. Для того чтобы сустав быстрее восстановился, важно:
- Обеспечение покоя. Необходимо минимизировать физические нагрузки на сустав, в котором находится воспаленная синовиальная сумка.
- Фиксация сустава. Для этого используются эластичные бинты, различные повязки.
- Ледяные компрессы, которые прикладываются к пораженной бурсе. Может быть в виде специальных гипотермических пакетов из аптеки или кусочков льда, замотанных в ткань.
Медикаментозное лечение
Из медикаментозных средств при бурсите могут использоваться:
- Нестероидные противовоспалительные средства (НПВС): ибупрофен, диклофенак, анальгин. Подавляют воспалительный процесс, уменьшают боль и другие симптомы заболевания, снижают температуру тела. Используются в течение 1-2 недель при остром бурсите или при обострении симптомов хронической формы.
- Антибиотики. Используются при инфекционных бурситах. Выбор группы и конкретного препарата зависит от возбудителя и его чувствительности к лекарствам, которая определяется после пункции.
- Внутрисуставные инъекции кортикостероидов. Используются при выраженном воспалении, которое не удается подавить при помощи НПВС.
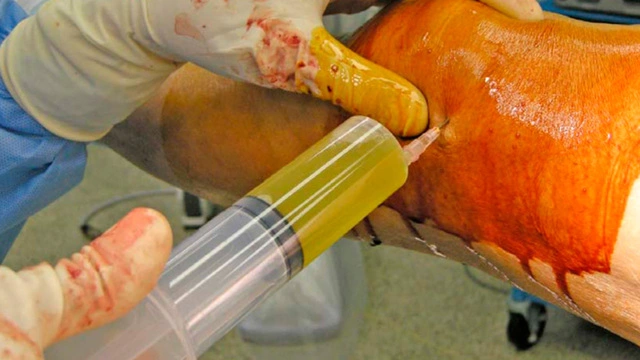
Показания к пункции сустава
Пункция сустава с пораженной бурсой проводится по следующим показаниям:
- Скопление в синовиальной сумке большого количества экссудата, который необходимо эвакуировать.
- Необходимость идентификации возбудителя заболевания и подбора антибиотиков для лечения или анализ суставной жидкости на атипичные клетки при вероятных опухолях кости или хрящевой ткани (диагностическая пункция).
- Потребность во внутрисуставном введении кортикостероидов.
- Подозрение на ревматизм, волчанку и другие коллагенозы.
Пункция, независимо от причины заболевания, должна проводиться только квалифицированным специалистом. Эта процедура требует понимания анатомии и может привести к вторичному заражению внутрисуставных структур.
Хирургическое лечение
Оперативное лечение показано при развитии гнойного процесса, формировании абсцесса или флегмоны. Вмешательство может подразумевать вскрытие под местной или общей анестезией или иссечение пораженной, сильно утолщенной бурсы. Впоследствии подвижность сустава восстанавливается без синовиальной сумки. В некоторых случаях перед операцией предварительно извлекаются гнойные массы при помощи пункции.
Для удаления синовиальной сумки делают 2-3 небольших разреза (до 5 мм), через которые вводят микро видеокамеру и хирургические инструменты. Операция длится от получаса до часа и после ее окончания на область операции накладывают асептическую повязку или шину. Период реабилитации составляет 2-4 дня, в течение которых сустав должен находиться в покое. После заживления он может выполнять свои функции в полном объеме.
Физиотерапия
Физиотерапевтические процедуры могут применяться в качестве вспомогательного лечения и широко применяются при хроническом бурсите. Они позволяют нормализовать процесс обмена веществ в затронутых тканях, снимают отек и болевой синдром. Чаще всего назначаются:
- магнитотерапия;
- ударно-волновая терапия;
- бальнеотерапия;
- криотерапия;
- лекарственный электрофорез (чаще – с новокаином);
- УФ-облучение;
- парафиновые аппликации, озокерит.
Лечение в домашних условиях
Чтобы быстрее поправиться, следует придерживаться следующих рекомендаций:
- Избегать дополнительных нагрузок на пораженный сустав. Необходимо не только ограничить движения в нем, но и максимально сократить осевые нагрузки – например не упираться на руки при поражении локтевых или плечевых синовиальных сумок.
- В течение первых 48 часов после появления симптомов бурсита рекомендуется приложить лед к месту поражения.
- В качестве местного лечения могут использоваться мази на основе НПВС (диклофенака).
- Снять боль может помочь сухое или влажное тепло, например грелка или теплая ванна. Однако этот момент лучше обсудить с лечащим врачом, так как при развитии гнойного процесса нагревание может спровоцировать осложнения.
- При бурсите коленных суставов во время сна на боку можно положить между ног небольшую подушку. Это снизит нагрузку на суставы и позволит избежать болевых ощущений.
- С целью минимизации физической нагрузки и механического воздействия на сустав могут использоваться специальные шины или эластичные повязки, тейпирование.
Прогноз и профилактика
Сроки восстановления после бурсита составляют от 2 недель до 2 месяцев, что связано с причинами заболевания и возможными осложнениями. Быстрее всего выздоровление наступает при консервативном лечении. При перенесенном хирургическом вмешательстве сроки увеличиваются в среднем до 2-х месяцев. На протяжении всего периода реабилитации сустав следует беречь и минимизировать любые физические нагрузки на него.
Развитие бурсита не всегда можно предотвратить. Однако существует ряд рекомендаций, которые позволяют минимизировать патологические изменения, снижают тяжесть симптомов и вероятность рецидивов. Чтобы оградить себя от проблем с суставами, не забывайте об этих рекомендациях²:
- Используйте наколенники или налокотники. Если ваша работа или хобби требуют длительного стояния на коленях или упора на локти, рекомендуется использовать специальные наколенники, налокотники или подкладки, которые помогут снизить нагрузку на суставы.
- Поднимайте и перемещайте тяжести правильно. При подъеме большого веса необходимо сгибать колени, чтобы снизить нагрузку на бедренную синовиальную сумку. Перенос тяжелых грузов создает нагрузку на бурсы плеч. Используйте тележки с колесами, если это возможно.
- Делайте перерывы. При длительном выполнении однотипных движений (например малярных работах) рекомендуется делать частые паузы или чередовать их с другими занятиями.
- Поддерживайте здоровый вес. Избыточный вес и ожирение увеличивают нагрузку на суставы, тем самым повышая вероятность развития бурсита.
- Правильно питайтесь. Это позволит избежать не только ожирения, но и нарушений обмена веществ, поможет предупредить подагру, сахарный диабет и другие патологии, которые могут спровоцировать бурсит.
- Занимайтесь спортом. Укрепление мышц при умеренной физической активности может помочь защитить суставы. Однако нагрузки должны быть дозированными и разнообразными, без ударов или длительного механического воздействия на колени или локти.
- Делайте разминку перед занятиями. Разминка и растяжка перед физическими нагрузками позволяет защитить суставы от травматических повреждений и развития бурситов.
Заключение
Бурсит – это сравнительно распространенная патология опорно-двигательного аппарата, которая хорошо поддается лечению при должном внимании. Также ее легко предотвратить, соблюдая правила техники безопасности и используя соответствующую экипировку во время занятий спортом.
Источники
- Ахтямова Н.Е. Современные подходы к лечению бурсита (рекомендации хирургу амбулаторного звена) // РМЖ. 2016. № 3. С. 193–196.
- Bursitis. Mayo Clinic.
- Острые гнойные бурситы и артриты конечностей: учеб.-метод. пособие / П. А. Левченко, С. А. Алексеев, В. С. Деркачев. ‒ Минск : БГМУ, 2012. ‒ 15 с.