Что такое диабет 2 типа
Сахарный диабет 2 типа (СД 2 типа) — это нарушение углеводного обмена веществ, которое сопровождается стойким повышением уровня сахара (глюкозы) в крови. Поскольку высокая концентрация глюкозы токсична для тканей, то, со временем, болезнь приводит к ряду серьезных осложнений, в первую очередь сосудистых и неврологических.
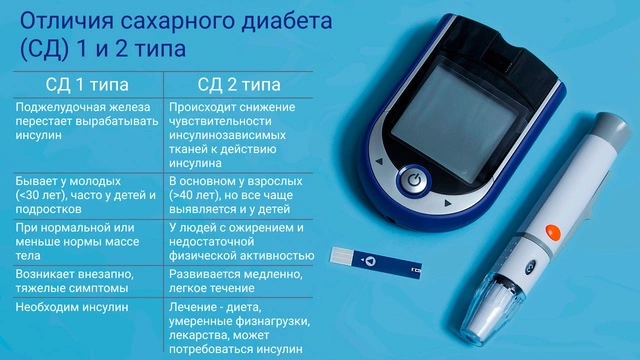
Сахарный диабет 1 и 2 типа: в чем разница?
Следствием сахарного диабета 1 и 2 типа является высокий уровень глюкозы в крови. Однако это принципиально разные заболевания.
Для утилизации глюкозы необходим гормон инсулин, который вырабатывается в бета-клетках поджелудочной железы. Как только повышается уровень глюкозы, поджелудочная начинает синтезировать гормон. Инсулин связывается с инсулиновыми рецепторами клеток, после чего возможен транспорт глюкозы из крови внутрь клетки. Другими словами, инсулин играет роль своего рода отмычки, которая открывает «двери» клеток для сахара (являющегося основным топливом).
Вышеописанный процесс может нарушаться в двух случаях: когда инсулина мало (его не хватает на все клетки организма) и когда клетки теряют чувствительность к инсулину. В первом случае развивается сахарный диабет 1 типа. Считается, что основной причиной СД 1 типа является аутоиммунный процесс, при котором разрушаются клетки поджелудочной железы. СД 2 типа — это потеря чувствительности клеток к инсулину (который может вырабатываться в нормальных или даже повышенных количествах).
СД 2 типа распространен как в развитых, так и развивающихся странах. Причины такого феномена пока неизвестны, учитывая тот факт, что население развитых стран потребляет намного больше углеводов. В процентном отношении больше всего диабетиков на Ближнем Востоке, в Северной Африке, Грузии, Чили.
Сахарный диабет 2 типа — глобальная проблема
«Распространенность сахарного диабета во всем мире ежегодно растет: согласно данным ВОЗ, за период с 1980 по 2014 год количество людей, страдающих диабетом, выросло со 108 до 422 миллионов. В 2019 году диабет занял 9-е место в структуре причин смерти в мире. Помимо этого, примерно 400 млн человек, или 1 из 13 взрослых, имеют преддиабет. Согласно прогнозам Международной диабетической федерации, к 2045 году число пациентов с СД достигнет 700 млн.
Причина этого роста — в изменении образа жизни населения в целом: мы стали меньше двигаться, больше времени проводить на работе за компьютером, изменились наши пищевые привычки — мы едим больше простых углеводов, сахара и жиров, обработанного мяса, фастфуда, меньше — овощей и фруктов. Как следствие, возросла частота ожирения, а это ключевой фактор риска развития сахарного диабета 2 типа.
Безусловно, значимый вклад в статистику вносит и увеличение выявляемости сахарного диабета, что связано с развитием программ диспансеризации, cheсk-up, в состав которых в обязательном порядке входит определение глюкозы крови. При отсутствии скрининга установление диагноза может отдаляться на 7–9 лет от начала заболевания».
Симптомы диабета
Начальные стадии заболевания незаметны для человека. На этом этапе обнаружить СД 2 типа можно только путем лабораторных исследований (уровень глюкозы в крови). Такие анализы рекомендуют делать лицам старше 40 лет, а также людям с ожирением, высоким давлением и наследственной предрасположенностью к диабету.

При прогрессировании заболевания у больного появляются следующие симптомы:
- сухость кожи и слизистых оболочек;
- сухость во рту и постоянная жажда;
- кожный зуд;
- учащенное мочеиспускание;
- появление гнойников и плохо заживающих ран на коже;
- снижение остроты зрения;
- онемение стоп и кистей, ощущение мурашек по телу;
- беспричинное снижение веса.
Почему при диабете возникает жажда и учащенное мочеиспускание?
Если клетки не в состоянии принять глюкозу, то она скапливается в крови. Это нежелательное явление для организма, который будет пытаться во что бы то ни стало избавиться от излишков сахара. При таких обстоятельствах глюкоза начинает выводиться с мочой. При этом в мочу молекула глюкозы попадает не в чистом виде, а вместе с несколькими молекулами воды. Таким образом, происходит форсирование диуреза. Человек быстро теряет влагу, из-за чего его беспокоит и постоянное чувство жажды.
Первые признаки
В большинстве случаев начальные этапы сахарного диабета 2 типа протекают бессимптомно. Нарушение обменных процессов может сопровождаться повышенной утомляемостью, нарушением сна и снижением концентрации. Но эти симптомы часто списывают на банальную усталость от работы.

Постоянно хотите есть? К врачу!
Симптом, на который нужно обратить внимание — постоянное чувство голода. Если вы не наедаетесь привычными для вас порциями, вам постоянно хочется что-то перекусить, это повод для обращения к врачу.
Диагностика
Диагностика сахарного диабета 2 типа базируется на 4-х основных исследованиях:
1. Определение уровня глюкозы в крови. Это самый простой способ диагностики. Сдавать кровь нужно натощак. Если уровень сахара составляет более 7 ммоль/литр, то это указывает на сахарный диабет. Концентрация глюкозы в пределах 5,6-6,9 ммоль/литр говорит о преддиабете.
2. Глюкозотолерантный тест. Для корректной оценки состояния пациента важно выяснить скорость утилизации глюкозы. Для этого изначально определяют уровень глюкозы натощак. Затем пациенту дают выпить раствор глюкозы, после чего проводят замеры сахара каждые 30 минут.

В норме через 2 часа после глюкозной нагрузки уровень сахара должен составлять менее 7,8 ммоль/моль. Концентрация глюкозы в пределах 7,8-11 ммоль/литр указывает на преддиабет, более 11 ммоль/литр — на диабет.
3. Анализ мочи на глюкозу и ацетон. У больных сахарным диабетом в моче есть глюкоза. Обнаруживают и ацетон. Это вещество указывает на кетоз. Если клетки организма не могут питаться глюкозой, то они переходят на другой вид топлива — жиры. При утилизации жиров (кетоз) образуются кетоновые тела (вещества), в частности, ацетон.
4. Анализ на гликированный гемоглобин (HbAc1). Все вышеописанные методы диагностики отражают текущее состояние больного. С помощью анализа на гликированный гемоглобин можно диагностировать сахарный диабет, который длится уже несколько месяцев. Гемоглобин, содержащийся в эритроцитах, со временем «засахаривается» (гликируется). По уровню гликированных молекул гемоглобина определяют, есть ли у человека диабет. В норме уровень HbAc1 не превышает 6,5%. Все, что выше, расценивают как диабет.
Когда нельзя полагаться на гликированный гемоглобин
Эритроциты живут до 120 дней. Поэтому с помощью анализа на HbAc1 можно определить сахарный диабет 2 типа только в пределах этого времени. Кроме того, бывают случаи, когда анализ на гликированный гемоглобин не проводят. Например, если пациент недавно потерял много крови или ему делали переливание. Также этот анализ не информативен у лиц, больных серповидноклеточной анемией. В таких случаях диагноз устанавливается на основе определения глюкозы в крови и глюкозотолерантного теста.
Когда обращаться к врачу
Уровень сахара в крови желательно определять ежегодно. Особенно это касается лиц старше 40 лет и людей с ожирением и наследственной предрасположенностью. При появлении настораживающих симптомов (необъяснимое чувство голода, сухость во рту, снижение веса и других) нужно как можно быстрее обратиться к терапевту (при необходимости он направит вас на консультацию к эндокринологу).
Анализ на гликированный гемоглобин. Зачем он нужен?
«Диагностика сахарного диабета крайне важна, так как длительное время заболевание протекает бессимптомно, приводя к необратимым осложнениям. Определение глюкозы крови — один из стандартных показателей в биохимическом анализе крови. Но стоит помнить о том, что на уровень глюкозы может влиять множество разных факторов: физическая нагрузка, прием определенных лекарств, стрессовые ситуации, да и просто пациент перед сдачей крови мог недостаточно «поголодать».
Поэтому для более достоверной оценки гликемии используется гликированный гемоглобин (HbA1c). Он отражает средний уровень глюкозы за 2-3 месяца. HbA1c образуется путем взаимодействия гемоглобина с глюкозой, поэтому информативность анализа на HbA1c может снижаться при анемии.
Диагноз «сахарный диабет» устанавливается в случае зафиксированного повышения HbA1c выше 6,5% и/или повышения глюкозы натощак выше 7,0 ммоль/л. В случае неоднозначного результата доктор назначит проведение перорального глюкозотолерантного теста: 75 г глюкозы, растворенной в стакане воды. Если концентрация глюкозы через 2 часа составит более 11,1 ммоль/л, устанавливают диагноз «сахарный диабет».
Контролировать уровень HbA1c нужно 1 раз в 3 месяца. Также пациентам с сахарным диабетом рекомендован самоконтроль уровня глюкозы в домашних условиях с помощью глюкометра, особенно при наличии симптомов гипер- и гипогликемии».
Лечение диабета
Лечение сахарного диабета 2 типа имеет несколько составляющих:
- диета и физические нагрузки;
- прием сахароснижающих препаратов;
- применение инсулина;
- хирургическое лечение.
На начальных стадиях заболевания многим пациентам удается обойтись лишь изменением образа жизни. Ограничение потребления углеводов и повышение физической активности позволяют добиться хороших результатов. К другим мерам прибегают в тех случаях, когда диеты и физической активности становится недостаточно для поддержания оптимального уровня сахара в крови.
К каким показателям нужно стремиться
Эксперты Американской и Европейской ассоциации диабета пришли к выводу, что основным показателем, от которого нужно отталкиваться, является гликированный гемоглобин³. Если у человека СД 2 типа был диагностирован недавно, то целевой показатель будет менее 6,5%; для больных со стажем — это менее 7%. Для пациентов с тяжелой гипогликемией в анамнезе и выраженными сосудистыми осложнениями предусмотрены менее жесткие требования — до 8% HbAc1.
Уровень глюкозы в крови натощак должен составлять 4,4-7,2 ммоль/литр, а концентрация глюкозы спустя 1-2 часа после приема пищи (постпрандиальная глюкоза) должна быть менее 10 ммоль/литр.
Диета при сахарном диабете 2 типа
Диета — важнейшая составляющая в лечении СД 2 типа. Пациентам следует неукоснительно соблюдать 2 основных принципа лечебного питания при диабете:
- Около 45% калорий должны поступать с углеводами, до 40% — с жирами, до 18% — с белками⁴.
- Лечебное питание должно проводиться с учетом текущего состояния больного. Например, если у пациента ожирение, то диета должна способствовать похудению; если у человека повышено артериальное давление, то подбирается диета, помогающая его нормализации (например, DASH-диета).
Питание при сахарном диабете подбирается в индивидуальном порядке. При этом важно соблюсти рекомендации относительно потребления основных нутриентов (углеводов, жиров и белков).

Углеводы
При СД 2 типа следует свести к минимуму быстрые углеводы. Это сахар, сладости, сладкие фрукты, сиропы. Предпочтение стоит отдавать медленным углеводам, которые долго расщепляются в кишечнике и затем всасываются в кровь. Такие углеводы содержатся в крупах, овощах и несладких фруктах. Соотношение простых и сложных углеводов для каждого пациента подбирает врач.
Питайтесь правильно!
«В последнее время подтверждаются данные о том, что западный тип питания (высокое потребление мясных продуктов, полуфабрикатов, сладостей — сладкие напитки, жирных молочных продуктов, яиц, сливочного масла, картофеля) связан с повышением риска сахарного диабета 2 типа. При этом средиземноморский тип питания коррелируется со снижением риска.Очень важен самоконтроль — ведение дневника питания, анализ количества и состава потребляемой пищи, приобретение полезных пищевых привычек (например, медленное употребление пищи, замена насыщенных жиров полезными ненасыщенными, простых углеводов — цельнозерновыми, добавление в рацион как минимум 5 фруктов и овощей разных цветов ежедневно)».
Клетчатка
Диабетикам важно включать в рацион питания клетчатку. Это неперевариваемые углеводы, которые замедляют всасывание сахара в кровь (тем самым снижают уровень глюкозы в крови). Согласно американским рекомендациям, норма потребления клетчатки для человека с сахарным диабетом составляет 14 г на каждые 1000 килокалорий потребляемой пищи5. Если в день у вас получается 2000-2500 ккал, то нужно съесть минимум 28-35 г клетчатки. Рекордное количество клетчатки содержится в отрубях — до 40-45 г на 100 г отрубей. Ячмень, рожь, гречиха и соя содержат около 15 г клетчатки на 100 г продукта.
Примечательно, что важность ГИ для оценки потребляемой пищи актуальна для людей и без сахарного диабета (но которым рекомендовано соблюдать принципы здорового питания в профилактических целях). Что касается людей с сахарным диабетом, то подбор питания по ГИ не оказывает значительного влияния на уровень сахара натощак или гликированного гемоглобина⁶.
Что такое гликемический индекс
Гликемический индекс (ГИ) — условная величина, которая показывает, как сильно поднимется уровень сахара после употребления того или иного продукта. За условный эталон в данном случае была взята глюкоза, чей ГИ составляет 100. Для ежедневного употребления рекомендованы продукты с ГИ ниже 55. Изредка можно употреблять продукты с ГИ 56-69. Все, что выше 70, лучше исключить из рациона питания или употреблять крайне редко. В таблице 1 представлены основные продукты с низким гликемическим индексом.
Белки и жиры
Если у больного нет почечных заболеваний, то долю белка в суточном рационе можно увеличить до 25-30%. Замещение углеводов белками способствует похудению, что особенно важно для лиц с лишним весом.
Можно ли диабетикам сладкое?
Короткий ответ — нет. Выдержать такие ограничения под силу не каждому, особенно если ранее человек любил поесть сладкое. Поэтому если вам совсем сложно без сладостей, то очень редко можно позволить себе небольшое пирожное или конфету. Поговорите об этом со своим врачом, который скажет, с какой периодичностью вам разрешено отступать от правил.
Специалисты не рекомендуют снижать уровень жиров ниже 20%. Жиры — важнейший компонент рациона питания. В частности, это касается натуральных жиров и полиненасыщенных жирных кислот. Синтетические транс-жиры, которые получают путем гидрогенизации растительного масла, нужно исключить из рациона⁵.
Как снизить риски?
«Первое и самое главное — изменить образ жизни, скорректировать массу тела, питание, добавить физические тренировки, бросить курить. По данным целого ряда исследований, модификация образа жизни (рациональное питание и повышение уровня физической активности) может улучшить толерантность к глюкозе и предотвратить прогрессирование от преддиабета до сахарного диабета 2 типа. Финское исследование по профилактике диабета показало, что для людей, у которых уже развился преддиабет, общий риск диабета снизился на 58% благодаря интенсивной диете и программе физических упражнений. Схожие данные были получены и в другом исследовании, где коррекция образа жизни была связана со снижением риска развития сахарного диабета 2 типа на 58%, тогда как назначение метформина снизило риск лишь на 31%.
Среди разнообразных программ питания наибольшую эффективность показали средиземноморская и DASH-диета (Dietary Approaches to Stop Hypertension). Результаты исследования с участием более 7 000 пациентов подтвердили, что средиземноморская диета снижает частоту диабета независимо от потери веса. Преимуществом этих диет является в первую очередь сбалансированность и большое разнообразие разрешенных продуктов, что значительно повышает приверженность к такого рода питанию на длительное время».
Лекарственное лечение сахарного диабета 2 типа
Для контроля уровня сахара в крови при СД 2 типа применяют сахароснижающие препараты. Схема лечения зависит от изначального уровня HbAc1.
Если уровень HbAc1 меньше 9%, то, как правило, удается контролировать сахар одним препаратом. Обычно это метформин. Это лекарство подавляет образование сахаров (глюконеогенез), улучшает транспорт глюкозы в клетку, а также повышает чувствительность рецепторов клеток к инсулину. Метформин также применяют для пациентов с преддиабетом (особенно у лиц с ожирением).Если уровень HbAc1 больше 9% (или лечение метформином не приводит к желаемым показателям), то в таком случае добавляют еще один препарат. При этом второе лекарство подбирается врачом в индивидуальном порядке.Помимо метформина, для лечения СД 2 типа также используются следующие виды препаратов:
- глитазоны — препараты со схожими свойствами с метформином;
- ингибиторы альфа-глюкозидазы — препараты, снижающие скорость всасывания сахаров в желудочно-кишечном тракте;
- агонисты рецепторов глюкагонподобного пептида-1 — снижают продукцию глюкозы печенью, стимулируют выработку инсулина, снижают аппетит и замедляют эвакуацию пищевых масс из желудка в кишечник;
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифозины) — снижают поглощение глюкозы в почках, а также способствуют снижению массы тела;
- ингибиторы дипептидил-пептидазы-4 — стимулируют синтез инсулина и снижают продукцию глюкозы печенью.
Инсулин при СД 2 типа
Поскольку при СД 2 типа инсулин, как правило, в норме (или даже в избытке), то необходимости в инсулинотерапии нет. Однако в 15-20% случаев во избежание осложнений таким пациентам все же назначают временные курсы инсулинотерапии.
Помимо сахароснижающих препаратов, при СД 2 типа также назначают и другие лекарства. Поскольку болезнь сопряжена со многими осложнениями (главным образом, со стороны сердечно-сосудистой системы), то врач может порекомендовать препараты для снижения артериального давления, антитромбоцитарные лекарства (например, аспирин), а также статины (препараты, нормализующие уровень жиров в крови).

Хирургическое лечение
Все чаще для лечения СД 2 типа и ожирения (как основного фактора заболевания) используется бариатрическая хирургия. Это различные виды операций, суть которых состоит в уменьшении размеров желудка. Таким образом пациент намного быстрее насыщается, что приводит к нормализации массы тела.
Осложнения
Сахарный диабет опасен своими осложнениями. Если болезнь не контролировать, могут быть серьезные последствия:
- сосудистые нарушения (в том числе и атеросклероз);
- снижение зрения (диабетическая ретинопатия);
- нарушение работы почек;
- тромбозы;
- неврологические нарушения (нейропатии, парезы, параличи, полиневрит);
- боли в суставах;
- эректильная дисфункция;
- появление трофических язв (плохо заживающие раны);
- кома (гипер-, гипогликемическая, гиперосмолярная или кетоацидотическая);
- эмоциональные расстройства.
Профилактика диабета
Профилактика диабета сводится к соблюдению принципов здорового образа жизни. Это сбалансированное питание, физические нагрузки и отказ от вредных привычек. Даже если у вас есть предрасположенность к СД 2 типа, то соблюдение профилактических мер позволит вам отсрочить наступление болезни, а протекать она будет в гораздо более легкой форме.
Причины диабета
Основная причина СД 2 типа — это резистентность клеток к инсулину. Этому способствуют следующие факторы:
- наследственная предрасположенность;
- ожирение;
- гиподинамия;
- нарушение питания (чрезмерное потребление углеводов);
- стрессы;
- длительный прием некоторых лекарств (например, глюкокортикоидов, бета-блокаторов, статинов, диуретиков и других);
- заболевания, связанные с нарушением деятельности коры надпочечников.
Классификация
Выделяют три степени тяжести заболевания:
- Первая степень — имеются некоторые осложнения и нарушение работы внутренних органов.
- Вторая степень — быстро ухудшается зрение, возникают проблемы с конечностями.
- Третья степень — глюкоза и белок в больших количествах выделяются с мочой. Развивается почечная недостаточность.
Рекомендации
Людям старше 40 лет, а также из групп риска (ожирение, наследственная предрасположенность) рекомендуется ежегодно проходить обследование. Всем, без исключения нужно придерживаться принципов здорового образа жизни. Пациентам с диагностированным сахарным диабетом или преддиабетом необходимо постоянно следить за уровнем глюкозы в крови. Важно, чтобы сахар был в норме. Это позволит избежать развития осложнений.
Заключение
Подведем итоги:
- Сахарный диабет 2 типа — метаболическое заболевание со стойким повышением уровня сахара в крови выше 7 ммоль/литр.
- Причина СД 2 типа — инсулинорезистентность. Это состояние, при котором инсулин плохо связывается с рецепторами клеток. По этой причине глюкоза не может войти внутрь клеток и накапливается в крови.
- Начальные стадии СД 2 типа хорошо поддаются лечению диетой и физическими нагрузками.
- Если изменение образа жизни не приводит к желаемым результатам, то больному назначаются сахароснижающие препараты. Это может быть одно или сразу несколько лекарств (в зависимости от того, как организм реагирует на лечение).
- Больному СД 2 типа важно придерживаться всех рекомендаций относительно питания и лечения. В противном случае высока вероятность развития серьезных осложнений.
Источники
- GBD 2015 Disease and Injury Incidence and Prevalence Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet. 2016 Oct 8;388(10053):1545-1602. doi: 10.1016/S0140-6736(16)31678-6. Erratum in: Lancet. 2017 Jan 7;389(10064):e1. PMID: 27733282; PMCID: PMC5055577.
- Всемирная организация здравоохранения. Официальный сайт. Диабет. 13.04.2021. https://www.who.int/ru/news-room/fact-sheets/detail/diabetes
- Buse JB, Wexler DJ, Tsapas A, Rossing P, Mingrone G, Mathieu C, D'Alessio DA, Davies MJ. 2019 Update to: Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care. 2020 Feb;43(2):487-493. doi: 10.2337/dci19-0066. Epub 2019 Dec 19. Erratum in: Diabetes Care. 2020 Jul;43(7):1670. PMID: 31857443; PMCID: PMC6971782.
- Oza-Frank R, Cheng YJ, Narayan KM, Gregg EW. Trends in nutrient intake among adults with diabetes in the United States: 1988-2004. J Am Diet Assoc. 2009 Jul;109(7):1173-8. doi: 10.1016/j.jada.2009.04.007. PMID: 19559133.
- U.S. Department of Health and Human Service; U.S. Department of Agriculture. 2015–2020 Dietary Guidelines for Americans, 8th edition [Internet], 2015. Available from https://health.gov/dietaryguidelines/2015/guidelines/. Accessed 18 January 2019.
- Franz MJ, MacLeod J, Evert A, et al. Academy of Nutrition and Dietetics Nutrition practice guideline for type 1 and type 2 diabetes in adults: systematic review of evidence for medical nutrition therapy effectiveness and recommendations for integration into the nutrition care process. J Acad Nutr Diet 2017.

 эксперт
эксперт НМИЦ Кардиологии, медицинский центр «Атлас», врач-кардиолог
НМИЦ Кардиологии, медицинский центр «Атлас», врач-кардиолог











