Что такое уреаплазмоз
Начнем с того, что «уреаплазмоз» — диагноз довольно спорный. Российская медицина официально выделяет его как самостоятельное заболевание, обусловленное повышенной активностью уреаплазмы (рис. 1) в урогенитальном тракте. При этом в зарубежной клинической практике такого диагноза попросту не существует. Более того, даже среди отечественных специалистов уже давно ведутся дискуссии о том, можно ли считать уреаплазмоз обособленной патологией среди общего количества заболеваний мочеполовых путей. В современной практике уреаплазмозом называют состояние, при котором микрофлора человека перенасыщена бактериями рода уреаплазм.
Как мы уже говорили ранее, уреаплазмы расцениваются как условно-патогенные бактерии: они являются частью здоровой микрофлоры, но при определенных условиях способны провоцировать развитие воспалительных заболеваний. Верхней границей нормального титра уреаплазмы в биоматериалах считается 10*4 КОЕ/мл. При его превышении могут развиваться воспалительные процессы, но повышенный титр — не основа для диагноза, сам по себе он не является показателем воспаления. У людей с ослабленным иммунитетом риск возникновения уреаплазмоза значительно выше. Следует учитывать и другие предрасполагающие факторы:
- наличие венерических заболеваний в анамнезе,
- заболевания эндокринной системы,
- регулярные стрессы,
- большое количество сексуальных партнеров, которое ведет к дисбалансу микрофлоры половых органов (в большей степени актуально для женщин).
В случае дисбиоза (преобладания условных патогенов над лакто- и бифидобактериями в организме) бактерии Mycoplasma hominis, Ureaplasma urealyticum (T 960) и Ureaplasma parvum способны вызывать уретрит, цервицит, вагинит и цистит. При этом воспалительный процесс может подниматься вверх по мочеполовым путям, затрагивая другие органы. Воспалительные заболевания органов малого таза сокращенно называют ВЗОМТ.
Важно! Среди всех микоплазм только Mycoplasma genitalium считается патогеном и возбудителем венерического заболевания. Ее обнаружение является достаточным основанием начала лечения обоих половых партнеров.
Пути заражения
В большинстве наблюдений уреаплазмы передаются при любых видах интимных контактов, включая оральный секс. В редких случаях возможно заражение вертикальным путем, то есть во время родов болезнь передается от матери ребенку. Заражение бытовым путем чрезвычайно маловероятно. так как, будучи так называемыми мембранными паразитами, они не могут жить вне живых клеток и быстро погибают во внешней среде.

В чем опасность уреаплазмоза
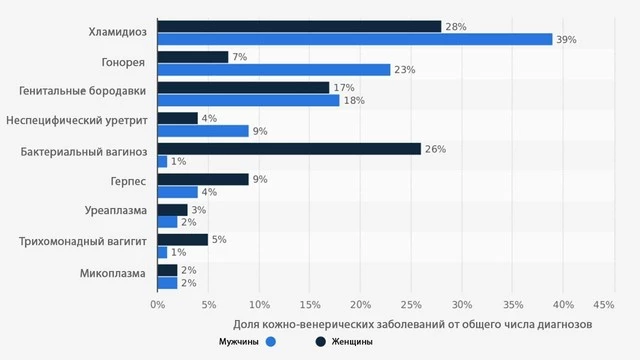
Уреаплазма становится причиной проблем со здоровьем гораздо реже, чем другие возбудители урогенитальных инфекций (рис. 2).
Однако следует понимать, что заболевания, вызванные уреаплазмозом, могут приводить к воспалению разной степени тяжести. При этом воспаление может быть бессимптомным. Часто пациенты обращаются за помощью уже на этапе развития осложнений. К их числу относят:
- Бесплодие. Развивается как у мужчин, так и у женщин.
- Стриктура уретры. Проявляется затрудненным и зачастую болезненным мочеиспусканием вследствие сужения просвета мочеиспускательного канала. Сужение происходит за счет разрастания рубцовой ткани.
- Болезнь (синдром) Рейтера — одновременное поражение конъюнктивы, уретры и суставов, которое развивается как постинфекционное осложнение различных заболеваний, передающихся половым путем у генетически предрасположенных лиц.
- Поражения кожи. Чаще всего развивается крапивница. Могут наблюдаться и псориазоподобные высыпания в сочетании с поражением ногтей. Также возможно развитие кератоза стоп и подошв (огрубение и утолщение кожи, сопровождающееся образованием кровоточащих трещин).
- Заболевания, вызванные наличием уреаплазмоза, могут затрагивать практически все системы органов, включая нервную, сердечно-сосудистую и дыхательную. У мужчин и женщин существуют специфические осложнения.
Последствия у мужчин
В клинической практике андрологи и урологи часто сталкиваются с заболеваниями, которые развились в результате поздно выявленного уреаплазмоза.

Простатит
В результате воспаления предстательной железы страдает сексуальная функция и отмечаются проблемы с мочеиспусканием – оно становится частым, болезненным и постоянно остается чувство неполного опорожнения мочевого пузыря. Сама моча становится мутной и в некоторых случаях может содержать примесь крови. Помимо этого, возникает чувство слабости и быстрой утомляемости.
Эпидидимит
Воспаляются придатки яичек, что ведет к покраснению и отечности мошонки. Уменьшается количество семенной жидкости и меняется ее консистенция. Чаще всего присутствует боль в паховой области, однако в некоторых наблюдениях заболевание протекает безболезненно.
Баланит и баланопостит
При баланите происходит воспаление головки пениса, а при баланопостите воспалительный процесс также распространяется и на внутреннюю оболочку крайней плоти. Возникает неприятный запах, наблюдается отечность и покраснение слизистых оболочек. Также на внутренней поврехности крайней плоти появляются гнойные выделения и фрагменты эпителия белого цвета. Пациента беспокоит зуд в верхней части полового члена.
Последствия у женщин
При несвоевременном выявлении уреаплазмоза и неправильном лечении связанных с ним заболеваний у женщин возможны следующие осложнения.

Неоплазия шейки матки
Это предраковое состояние, которое при отсутствии лечения может закончиться злокачественной опухолью. Возникают боли в нижней части живота и выделения из влагалища с неприятным запахом. Во время полового акта боли существенно усиливаются. Риск развития рака шейки матки заметно возрастает при наличии заражения вирусом папилломы человека.
Цервицит
Развивается воспаление шейки матки, сопровождаемое болью во влагалище и над лобком. Могут появляться гнойные выделения с неприятным запахом, а после полового акта возможны незначительные кровянистые выделения из половых путей. При переходе заболевания в хроническую форму клиническая картина размыта.
Сальпингоофорит
Уреаплазмоз может стать причиной воспаления яичников и придатков матки. На фоне общей слабости у женщины возникают боли в надлобковой области и выделения из половых путей. При острой форме болезни температура повышается до 38 Со, а при хронической — до 37 Со или может отсутствовать. В маточных трубах могут образоваться спайки, что чревато бесплодием.
Прерывание беременности
Для беременных женщин уреаплазмоз и связанные с ним воспалительные процессы органов малого таза представляют особую опасность, поскольку в подобных случаях могут произойти преждевременные роды. Возможна также замершая беременность и пороки развития плода.
Симптомы уреаплазмоза
Заболевания, ассоциированные с уреаплазмозом, очень часто протекают бессимптомно или со слабовыраженными клиническими проявлениями. Симптомы при уреаплазмозе неспецифичны.
У женщин чаще всего проявляются симптомы вагинита и уретрита:
- тянущие боли внизу живота,
- зуд в области вульвы,
- слизистые выделения,
- нарушения менструального цикла,
- болезненное мочеиспускание.
У мужчин уреаплазмоз проявляется следующими симптомами:
- зуд в мочеиспускательном канале,
- жжение во время мочеиспускания,
- прозрачные выделения (при запущенной стадии в них могут быть гнойные примеси),
- боль во время полового акта или мастурбации.
Диагностика
Показанием для диагностики уреаплазмоза является наличие симптомов уретрита, цистита и других ВЗОМТ. Решение о целесообразности проведения диагностических процедур принимает врач после осмотра пациента и уточнения его жалоб.
Бактериологический посев
Этот метод также известен как культуральное исследование и считается «золотым стандартом» диагностики уреаплазмоза, поскольку позволяет не только определить возбудителя болезни и его концентрацию (титр), но и выявить его чувствительность к антибиотикам.
Здесь следует сделать важную оговорку: целесообразность определения чувствительности уреаплазмы к антибиотикам в последнее время подвергается сомнениям, поскольку бактерии в лаборатории и в организме по-разному реагируют на лекарственные препараты.
У мужчин мазок берется из мочеиспускательного канала. У женщин все зависит от симптомов: мазок могут брать из шейки матки, уретры или влагалища. После забора биоматериал помещают в питательную среду, благоприятную для роста уреаплазмы. Если спустя несколько дней бактерии начинают стремительно размножаться и в пробе обнаруживают высокий титр уреаплазм (напомним, что верхней границей нормы считают 10*4 КОЕ/мл), врач имеет все основания сообщить своему пациенту неприятную новость.
Дополнительно для выявления воспаления назначают УЗИ органов малого таза и анализы крови.
Важно! Для определения урогенитальных инфекций у женщин сегодня часто используют тест на флороценоз. Это более информативный анализ, нежели бакпосев. Он выполняется с помощью метода ПЦР (о нем мы рассказываем ниже) и позволяет определять не только наличие различных микроорганизмов, но и их соотношение в биологическом образце, благодаря чему врач видит, какие бактерии с большей вероятностью вызвали нежелательные симптомы.
Метод ПЦР
Эта аббревиатура расшифровывается как «полимеразная цепная реакция». Суть метода заключается в выявлении ДНК возбудителя. Преимущество метода в его высокой достоверности и специфичности – согласно мнению специалистов, она составляет 90-95%. Проще говоря, метод ПЦР помогает практически безошибочно определить возбудителя болезни.
Лечение
Поскольку при наличии уреаплазмоза главной задачей врача является устранение активности уреаплазмы, основу лечения составляют антибиотики. Иммуномодулирующие и местные антисептические препараты с точки зрения современной доказательной медицины неэффективны, а потому в настоящее время не используются.
Антибиотики
С назначением антибиотиков при уреаплазмозе возникают определенные трудности — уреаплазма проявляет высокую устойчивость ко многим их группам. Например, цефалоспорины и пенициллины этим бактериям нисколько не страшны, а с тетрациклинами и фторхинолонами у них складываются достаточно непростые отношения. Некоторые отечественные специалисты считают эти группы антибиотиков высокоэффективными при лечении уреаплазмоза, однако многие коллеги им решительно возражают, заявляя, что устойчивость уреплазмы к ним достигает 53%.
Тем не менее, согласно федеральным клиническим рекомендациям, одним из препаратов выбора при лечении уреаплазмоза является доксициклин, который относится именно к группе тетрациклинов.
При этом как отечественные, так и зарубежные специалисты сходятся во мнении, что азитромицин и джозамицин, относящиеся к группе макролидов, наиболее эффективны при лечении уреаплазмоза. Именно поэтому, как уже говорилось выше, важно определить чувствительность бактерий к антибиотикам еще на этапе диагностики.
Важно! Главную трудность в лечении представляет избирательная чувствительность уреаплазмы к антибиотикам.
Таким образом, препаратами выбора в отечественной медицине считают следующие антибиотики:
- доксициклин,
- азитромицин,
- джозамицин.
Беременным женщинам рекомендуют применение антибиотиков группы макролидов (джозамицин или эритромицин). Самостоятельно принимать антибиотики нельзя — подобрать правильную терапевтическую схему может только врач.
Важно! При лечении антибиотиками во избежание дисбактериоза необходимо принимать препараты, нормализующие состав кишечной микрофлоры.
Физиотерапия
Физиопроцедуры применяют как вспомогательный метод. К наиболее распространенным их видам при лечении уреаплазмоза относят:
- Электрофорез. Один из самых распространенных методов физиотерапии, который предполагает введение лекарственных средств через кожу или слизистые оболочки за счет применения тока слабой силы.
- Лазеротерапия. За счет применения низкоинтенсивного лазерного излучения достигается обезболивающее и противовоспалительное действие. Воздействие осуществляется на паховую область и надлобковую зону.
- Магнитотерапия. Воздействие высокочастотными и низкочастотными магнитными полями стимулирует насыщение тканей кислородом и выведение молочной кислоты. Это, в свою очередь, обеспечивает ускорение регенерации, обезболивающий и противовоспалительный эффект.
- Озонотерапия. В организм вводят насыщенный озоном физраствор. Процедура оказывает противовоспалительный, иммуномодулирующий, противовирусный и бактерицидный эффект.
Профилактика
Главная мера профилактики уреаплазмоза – осмотрительность в выборе сексуальных партнеров. В крайнем случае необходимо использовать презерватив – эта мера предосторожности существенно снижает риск инфицирования. Также важно проводить регулярный скрининг здоровья, то есть проходить обследования у врача.
Кроме того, чтобы избежать дисбиоза, следует не нарушать баланс микрофлоры кишечника и не принимать антибиотики без рецепта. Важно избегать стрессов и авитаминоза. Все эти факторы способствуют снижению иммунитета, что повышает вероятность болезни. Женщинам не следует применять спринцевание без необходимости.
Заключение
Уреаплазмоз принято считать не столько самостоятельным заболеванием, сколько состоянием, провоцирующим развитие воспалительных процессов. Он часто протекает бессимптомно, что может привести к хроническим воспалительным процессам в органах мочеполовой системы.
Наибольшую сложность в лечении уреаплазмоза представляет устойчивость бактерий Mycoplasma hominis, Ureaplasma urealyticum и Ureaplasma parvum к различным группам антибиотиков. Отечественные специалисты и их зарубежные коллеги сходятся во мнении, что уреаплазма наиболее чувствительна к макролидам. Отзывы врачей о применении тетрациклинов противоречивы, однако антибиотики этой группы также рекомендованы к применению при лечении уреаплазмоза.
Источники
- Т.Г. Захарова, И.П. Искра // Уреаплазменная инфекция, современные методы диагностики и лечения
- А.А. Кубанов, Е.В. Соколовский, М.Р. Рахматулина // Урогенитальные заболевания, вызванные Ureaplasma spp., M. hominis
- И.О. Малова, Е.В. Соколовский, М.Р. Рахматулина // Федеральные клинические рекомендации по ведению больных урогенитальными заболеваниями, вызванными Ureaplasma spp., Mycoplasma Hominis














