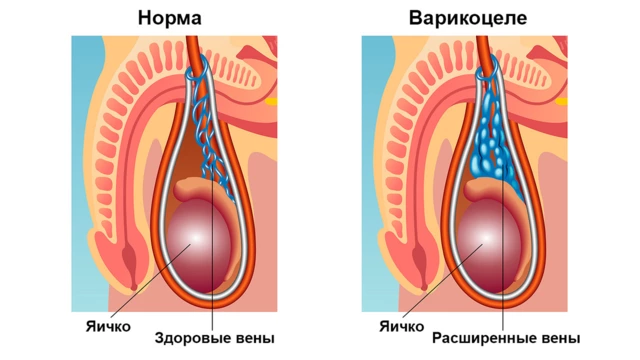
Что такое варикоцеле
При варикоцеле происходят такие же изменения, как и при варикозном расширении вен ног. Увеличивается просвет вен, которые становятся извилистыми и заметными через кожный покров. В подавляющем большинстве случаев (более 95%) отмечают варикоцеле в области левого яичка (мужская половая железа)¹. В редких случаях болезнь затрагивает обе стороны мошонки или только правую половину.
По статистике, варикоцеле развивается у 15-20% мужчин². Первые признаки начинают проявляться еще в подростковом возрасте. При этом с годами вероятность варикозного расширения вен мошонки увеличивается. После 50 лет происходят анатомо-физиологические изменения сосудистой системы внутренних органов. Среди 80-летних мужчин частота заболевания составляет более 75%³.
Причины заболевания
У варикоцеле причины носят врожденный характер. Болезнь развивается из-за повышенного давления в венозной системе яичек. Вена, отходящая от левого яичка, впадает в почечную вену под прямым углом. Такая особенность строения приводит к увеличению давления в этой области. По этой причине львиная доля случаев варикоцеле приходится именно на левое яичко.
Факторы риска развития варикоцеле:
- врожденная слабость сосудистой стенки, которая склонна к расширению;
- воспалительные заболевания мочеполовой системы;
- поднятие тяжестей, что увеличивает нагрузку на сосуды органов малого таза;
- избыточный вес;
- наличие опухолей в паховой области или почках.
Стадии развития варикоцеле
Варикоцеле развивается в 4 стадии:
- Нулевая стадия – без ощутимых симптомов. При обычном осмотре признаки расширения вен не видны. Их можно заметить только при ультразвуковом исследовании.
- I стадия – варикозные вены не видны. Однако их можно рассмотреть при пробе Вальсальвы – натуживании.
- II стадия – вены все еще не видны, но прощупываются.
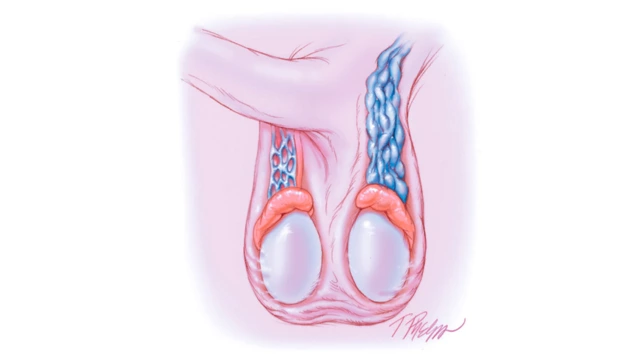
- III стадия – расширенные вены заметны при визуальном осмотре и хорошо прощупываются.
Симптомы и признаки варикоцеле
Выраженность симптоматики зависит от стадии заболевания. Как правило, на начальных этапах варикоцеле симптомы не проявляются. Они возникают по мере увеличения вен. В частности, это может быть:
- дискомфорт во время ходьбы;
- болевые ощущения в яичках или паховой области;
- чувство жжения в мошонке;
- нарушение половой функции;
- повышенное потоотделение;
- заметное расширение вен в мошонке;
- уменьшение яичка, на которым расширены вены (чаще левое);
- чрезмерное опущение половины мошонки.
Болевые ощущения при варикоцеле часто острые, хотя такой симптом отмечается только у 3-10% мужчин с этой патологией. Боль может усиливаться при физической нагрузке, что связано с увеличением давления в брюшной полости. Как правило, боль стихает, как только мужчина принимает горизонтальное положение. При варикоцеле третьей степени боль приобретает постоянный характер и не связана с физической работой.
Когда обращаться к врачу
В большинстве случаев варикоцеле выявляют в подростковом возрасте, поскольку юноши проходят полный медицинский осмотр. Если болезнь прогрессирует в зрелом возрасте, то к врачу следует обратиться при появлении одного из вышеупомянутых симптома.
Осложнения варикоцеле у мужчин
Если варикоцеле не лечить, то повышается риск развития некоторых осложнений. Рассмотрим самые частые.
Мужское бесплодие
При варикоцеле ухудшается качество спермы. Сперматозоидов в такой семенной жидкости меньше, чем у здорового мужчины. Часто при этом заболевании ухудшается их подвижность (астенозооспермия). В редких случаях варикоцеле приводит и к полной потере мужских половых клеток (азооспермия).
Почему развивается бесплодие при варикоцеле
Существует несколько теорий развития бесплодия при варикоцеле:
- Нарушение температурного режима. В норме температура яичек на 1-2 градуса ниже температуры тела. Такой температурный режим необходим для нормального образования мужских половых клеток – сперматозоидов. Мошонка в данном случае играет роль термостата, не позволяя яичкам нагреваться. При варикоцеле в мошонке скапливается много крови, из-за чего ее температура поднимается до 37 градусов. Это ухудшает сперматогенез и способствует бесплодию.
- Обратный заброс метаболитов. У некотрых мужчин наблюдается варикоцеле реносперматического типа, когда происходит обратный ток крови из почечной вены в вену яичка. При этом в мужские половые железы поступает и большое количество гормонов надпочечников. Это негативно сказывается на семенниках и качестве спермы.
- Гипоксия яичка. Ткани мужских половых желез недополучают кислород, что напрямую влияет на репродуктивную функцию.
- Аутоиммунные процессы. При варикоцеле нарушается барьер между кровью и тканями яичка. Это может привести к активному образованию антител против сперматозоидов.
- Действие свободных радикалов. При этом заболевании увеличивается концентрация свободных радикалов в крови, что приводит к снижению подвижности сперматозоидов.
- Варикоцеле – прогрессирующее заболевание. Высока частота вторичного бесплодия.

Уменьшение размеров яичка
Иногда варикоцеле приводит к гипотрофии (уменьшению размеров) яичка. В разных медицинских источниках указана различная частота встречаемости такого осложнения – от 10 до 75%4.
О гипотрофии говорят в том случае, когда объем яичка уменьшается более чем на 10%. Происходит это из-за нарушения циркуляции крови. Ухудшается питание тканей и нарушаются обменные процессы в яичке, что приводит к уменьшению размеров органа. При своевременном лечении кровоснабжение в яичке восстанавливается. В большинстве случаев восстанавливается и объем органа.
Гипогонадизм
Это недостаточность мужских половых желез, которая сопровождается снижением полового гормона тестостерона. Как правило, уже после 30 лет уровень тестостерона у мужчин начинает падать примерно на 1-2% в год. Однако при варикоцеле этот процесс ускоряется.
Уменьшение тестостерона приводит не только к снижению полового влечения и потенции, но и ухудшению общего состояния. Замедляются обменные процессы, мужчина начинает набирать вес. Увеличивается количество жировой ткани, которая в свою очередь ускоряет снижение тестостерона, превращая его в женский половой гормон (эстрадиол).
Диагностика варикоцеле
Диагностика варикоцеле не представляет сложности для врача-уролога или хирурга. Диагноз устанавливают после проведения следующих процедур:
- Внешний осмотр. Врач осматривает мошонку пациента и проводит пальпацию. На последних этапах развития заболевания прощупываются расширенные извилистые вены. Кроме того, при внешнем осмотре врач оценивает и размер яичка. Если оно уменьшено – это косвенный признак заболевания.
- Проба Вальсальвы. Это прощупывание мошонки при натуживании. На начальных стадиях заболевания при пробе Вальсальвы вены не прощупываются.
- Ультразвуковое исследование (УЗИ). Проводится для оценки состояния органов мочеполовой системы.
- Допплерография. Это исследование сосудов с возможностью оценки в них кровотока. В норме кровь течет от вены яичка к почечной вене. Если же наблюдается обратный ток крови, то это указывает на варикоцеле.
При подозрении на варикоцеле важно исключить и другие заболевания, дающие схожую симптоматику. Это гидроцеле и хронический эпидидимит.
Лечение заболевания
При варикоцеле лечение только хирургическое. Лекарственная терапия, упражнения или народные методы при данном заболевании неэффективны. Хирургия показана при болях в мошонке, уменьшении объемов яичка и бесплодии. Если варикоцеле не приводит к осложнениям и не ухудшает качество жизни пациента, то лечение не проводится. Сегодня применяются 4 вида операций при варикоцеле.
Операция Мармара
Это микрохирургическая операция, которая считается «золотым стандартом» оперативного лечения варикоцеле. Хирург в паховой зоне делает небольшой разрез, из которого выводится семенной канатик. Затем под хирургическим микроскопом семенной канатик вскрывается и разделяются его сосуды. Врач перевязывает вену, а артерии и лимфатические сосуды остаются нетронутыми.
Микрохирургическая операция Мармара менее травматична. Она не приводит к серьезным потерям крови. Вероятность рецидива после такого вмешательства составляет всего 1%. Операция обеспечивает и хороший косметический эффект.
Недостаток операции Мармара в том, что не все хирурги владеют этой методикой. Вмешательство считается сложным с технической точки зрения и требует длительного обучения и практики. Считается, что результат операции Мармара будет хорошим у того хирурга, который в год проводит не менее 100 таких вмешательств.
Эндоваскулярная эмболизация вены яичка
Это малотравматичное вмешательство, которое выполняется сосудистыми хирургами. Эндоваскулярная эмболизация проводится под местным наркозом. Хирург делает небольшой разрез в области бедра, получая доступ к бедренной вене.
В сосуд вводится катетер и под рентгенологическим контролем его подводят сначала к почечной вене, а затем к яичковой. После этого через катетер по ходу вены яичка устанавливаются миниатюрные спирали. Они прочно закрепляются в вене и препятствуют кровотоку.
Второй вариант эмболизации заключается во введении через катетер склерозирующего препарата. Это лекарство, которое приводит к склеиванию стенок вен. Как правило, веносклерозирующие компоненты вводят в подогретом концентрированном растворе глюкозы.
Преимущества эмболизации:
- малая травматичность, практически без кровопотерь;
- местная анестезия (гораздо безопаснее общего наркоза);
- минимальный риск появления гидроцеле (водянки яичка), поскольку процедура проходит в вене и не затрагивает других кровеносных или лимфатических сосудов;
- быстрая реабилитация.
Недостатки:
- лучевая нагрузка – операция выполняется под рентгенологическим контролем;
- иногда врачу не удается попасть в вену яичка из-за анатомических особенностей венозной системы пациента;
- сравнительно высокий риск (до 11%) развития гематом, кровотечений и перфораций.
Отметим, что эндоваскулярная эмболизация не является основным методом лечения варикоцеле. Чаще всего ее применяют при рецидива заболевания, когда другие хирургические методы оказались неэффективными.
Лапароскопическая венэктомия
В данном случае доступ к яичковой вене осуществляется через небольшие проколы в брюшной области. Врач вводит внутрь эндоскоп с хирургическими инструментами, которыми пересекают яичковую вену.
Преимущества лапароскопии в ее малотравматичности. Однако при таком лечении сохраняется сравнительно высокий риск рецидива и осложнений.
Операция Иваниссевича
Это самая простая и наименее эффективная техника оперирования при варикоцеле. Выполняется через разрез в подвздошной области, размер которого до 7 см.
Преимущество операции Иваниссевича – в ее простоте, однако недостатков куда больше. Во-первых, это высокая травматичность и косметический дефект. Во-вторых, частота осложнений при таком вмешательстве доходит до 30%. По этой причине такую операцию проводят крайне редко.
Возможные осложнения оперативного лечения
После операций по поводу варикоцеле возможны следующие осложнения:
- Лимфостаз – нарушение оттока лимфы, которое возникает из-за перевязки или повреждения лимфатических сосудов в ходе операции. Это частое временное осложнение, проявляющееся отечностью мошонки. Спустя 1-2 недели лимфостаз исчезает.
- Гнойные выделения в месте надреза. Часто это связано с присоединением инфекции. Такие осложнения быстро устраняют небольшим хирургическим вмешательством и промыванием раны антибактериальными и антисептическими препаратами.
- Гипотрофия яичка вплоть до атрофии. Это самое тяжелое послеоперационное осложнение. Возникает, если врач случайно перевязал семенную артерию. В современной хирургии такое осложнение крайне редкое.
- Болевой синдром. В редких случаях пациентов после операции беспокоит боль в яичке. Иногда она держится месяцами и даже годами.
- Гидроцеле. Это водянка яичка – скопление жидкости в тканях мужских половых желез. Это редкое осложнение, которое может развиться спустя 6-24 месяца после операции. Причина гидроцеле – пересечение лимфатических сосудов.
Рецидив варикоцеле
После лечения возможен рецидив варикоцеле. В зависимости от выбранного хирургического метода лечения частота рецидивов у детей варьирует от 1 до 20%. У взрослых варикоцеле рецидивирует в 2 раза реже. В этой связи многие врачи рекомендуют проводить операции уже после полового созревания.
Профилактика
Эффективных методов профилактики варикоцеле не существует, поскольку эта болезнь определяется наследственными факторами. Если такой диагноз есть у отца, то вероятность возникновения варикоцеле у сына высока. Замедлить прогрессирование заболевания можно путем исключения тяжелых физических нагрузок и алкоголя.
Заключение
Варикоцеле – это варикозное расширение вен яичка. Болезнь может привести к мужскому бесплодию, импотенции и атрофии яичка. Во избежание таких осложнений проводится хирургическое лечение варикоцеле. При своевременном проведении операции прогноз благоприятный. В большинстве случаев такое лечение позволяет восстановить фертильность мужчины и устранить иные осложнения.
Источники
- Campbell-Walsh Urology: Expert Consult Premium Edition: Enhanced Online Features and Print, 4-Volume Set. / Wein A. J., Kavoussi L. R., Novick A. C., Partin A. W., Peters C. A.: Elsevier Health Sciences, 2011.
- White, Wesley M.; Kim, Edward David; Mobley, Joe D (2 January 2019). "Varicocele: Epidemiology". Medscape. Retrieved 18 September 2019. Although varicoceles appear in approximately 20% of the general male population, they are much more common in the subfertile population (40%).
- Levinger U, Gornish M, Gat Y, Bachar GN. Is varicocele prevalence increasing with age? Andrologia. 2007 Jun;39(3):77-80.
- Diamond D. A., Zurakowski D., Atala A., Bauer S. B., Borer J. G., Cilento B. G., Paltiel H., Peters C. A., Retik A. B. Is adolescent varicocele a progressive disease process? // J Urol. ‒ 2004. ‒ T. 172, № 4. ‒ C. 1746-1748.














