Что это такое?
Парапроктит — это гнойное воспаление тканей, окружающих прямую кишку. Выделяют острый (впервые возникший) и хронический парапроктит (развивается как результат недолеченного острого парапроктита).
Парапроктит также известен как параректальный (аноректальный) абсцесс и относится к числу наиболее распространенных проктологических заболеваний, составляя примерно 1/3 от всех болезней прямой кишки. Эта патология может протекать как в острой, так и в хронической форме.
Интересно: Парапроктит чаще встречается у мужчин, чем у женщин, а средний возрастной диапазон варьируется в пределах 25-45 лет.
Причины
Причинами острого парапроктита могут стать несоблюдение правил личной гигиены, травматичные манипуляции в области анального канала, наличие заболеваний заднего прохода (анальные трещины, геморрой).
Симптомы
Проявления острой формы парапроктита можно разделить на местные и общие. Местные признаки:
- сильные дергающие боли в области заднего прохода;
- покраснение и отечность аноректальной зоны;
- тенезмы (настойчивые ложные позывы к дефекации);
- примеси крови и гноя в кале (появляются в случае прорыва абсцесса в прямую кишку).
Общие симптомы обусловлены интоксикацией, которая возникает в организме в результате развития абсцесса:
- повышение температуры тела (в среднем до 38-39 С);
- слабость и быстрая утомляемость;
- головные боли;
- боли в мышцах и суставах;
- снижение аппетита;
- тошнота.
Еще одним характерным симптомом парапроктита можно назвать задержку стула. Она возникает как вследствие усиления боли при натуживании, так и в результате поражения стенок кишечника токсинами, которое приводит к ухудшению перистальтики вплоть до динамической кишечной непроходимости. Нередко при парапроктите нарушается мочеиспускание, поскольку в воспалительный процесс вовлекаются и органы мочеполовой системы (у мужчин).
Для хронического парапроктита характерно так называемое волнообразное течение, когда периоды обострения чередуются с ремиссией. При обострении симптомы практически не отличаются от острой формы, а в стадии улучшения клинические проявления ослабевают (иногда могут даже отсутствовать). Однако любой провоцирующий фактор (например, снижение защитных сил организма или травмы аноректальной области) приводит к тому, что болезнь обостряется снова.
У хронической формы парапроктита есть еще одна крайне неприятная особенность – формирование свищей, которые представляют собой небольшие каналы между задним проходом и отверстием на коже в аноректальной области. Из наружного отверстия свища обычно выделяется гной с примесями крови.
Важно: Даже незначительный дискомфорт в аноректальной области в сочетании с отечностью и покраснением должен стать поводом для срочного обращения к специалисту. Подобные состояния не проходят сами по себе, а самолечение при помощи народных методов может привести к нежелательным последствиям.
В современной клинической практике существует сразу несколько классификаций острого парапроктита. Вот несколько наиболее распространенных критериев классификации.
1. По типу возбудителя:
- аэробный;
- анаэробный (этот вид делится на клостридиальный и неклостридиальный).
2. По активности воспаления:
- острый;
- диффузно-инфильтративный;
- вялотекущий.
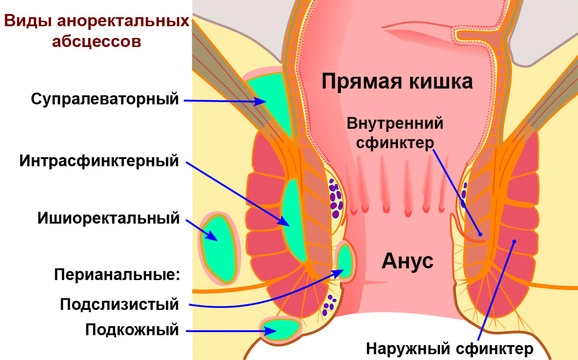
3. По локализации:
I. Интрасфинктерные:
- подкожный;
- подслизистый.
II. Транссфинктерные:
- ретроректальный;
- пельвиоректальный;
- ишиоректальный;
- атипичный.
4. По этиологии (причине возникновения):
- неспецифический (банальный);
- посттравматический;
- специфический.
Некоторые нюансы классификации парапроктита могут различаться в зависимости от подхода авторов и исследователей.
Осложнения
Неправильное или несвоевременно начатое лечение парапроктита может привести к целому ряду осложнений, некоторые из которых представляют угрозу жизни пациента:
1. Хронизация процесса. Как уже говорилось ранее, при переходе парапроктита в хроническую форму образуются свищевые ходы, устранить которые можно только путем сложных хирургических операций. Кроме того, хроническая форма парапроктита намного тяжелее поддается лечению, чем острая.
2. Генерализация гнойного воспаления. Если у абсцесса есть пиогенная капсула, которая отделяет скопление гноя от окружающих тканей, то при генерализации процесса на его месте образуется флегмона – разлитое гнойное воспаление, у которого нет четких границ. Это чревато инфицированием и гнойным расплавлением прилегающих тканей и усугублению общей картины интоксикации пациента.
3. Прорыв абсцесса в прилегающие органы. Чаще всего абсцесс прорывается в прямую кишку и половые органы. Это приводит к образованию патологических сообщений между абсцессом и пострадавшим органом с дальнейшим его инфицированием.
4. Сепсис. Выражаясь простым языком, сепсис представляет собой заражение крови. Это жизнеугрожающее состояние, требующее неотложной помощи. Обычно при парапроктите сепсис развивается как результат попадания инфекции в общий кровоток из-за гнойного расплавления тканей прямой кишки.
5. Перитонит (воспаление брюшины). Еще одно опасное для жизни осложнение, которое развивается из-за близости тазовой брюшины к источнику воспаления.
6. Недержание кишечного содержимого. Хронический гнойный процесс со временем приводит к тому, что деформации анального канала и недостаточности его сфинктера.
7. Пектеноз. При рубцовых изменениях в стенке прямой кишки снижается ее эластичность и развивается стриктура анального канала, то есть его патологическое сужение.
Отдельно хотелось бы коснуться такого тяжелого осложнения, как малигнизация. При хроническом течении гнойно-воспалительного процесса (5 лет и более) пострадавшие ткани озлокачествляются, поэтому существует реальная угроза развития раковых новообразований.
Что происходит?

Через протоки желез, расположенных в области заднего прохода, инфекция из просвета прямой кишки проникает в окружающие ткани. Развивается воспаление, формируется гнойник.
В зависимости от иммунитета человека размеры и расположение гнойника могут быть различными. Гнойник может находиться как непосредственно под кожей промежности, так и глубоко между мышцами промежности и ягодиц.
Заболевание начинается внезапно. Появляются слабость, недомогание, повышение температуры тела и озноб, боль в области прямой кишки и промежности. В области заднего прохода заметно ограниченное покраснение, отечность и болезненность при ощупывании. При отсутствии лечения в течение нескольких дней нарастает температура, боли усиливаются, отмечаются задержка стула и мочи.
При появлении первых признаков заболевания или дискомфорта в области заднего прохода необходимо срочно обратиться к хирургу или проктологу.
Диагностика
Выделяют острый (впервые возникший) и хронический парапроктит (развивается как результат недолеченного острого парапроктита), протекающий с образованием гнойных ходов (свищей) и полостей (абсцессов). Выявляют заболевание при осмотре и пальцевом исследовании прямой кишки. Для исключения осложнений острого парапроктита женщинам также необходимо проконсультироваться у гинеколога, а мужчинам — у уролога.
Наиболее частые причины острого парапроктита:
несоблюдение правил личной гигиены;
- травматичные манипуляции в области анального канала;
- наличие заболеваний заднего прохода.
Все они приводят к травматизации слизистой оболочки прямой кишки, и когда в образовавшиеся дефекты попадают болезнетворные бактерии, возникает гнойное воспаление. В некоторых случаях парапроктит возникает без видимой причины.
Лечение
Лечение острого парапроктита только хирургическое. Операция должна быть выполнена сразу после постановки диагноза.
Операция проводится под наркозом. Целью операции является вскрытие гнойника (абсцесса) и удаление гноя. После операции проводят перевязки, назначают антибиотики и общеукрепляющие средства. Такая операция может быть проведена в любом хирургическом стационаре.
Однако вскрытие гнойника не является радикальной операцией: после нее, как правило, возникают повторные нагноения (формируется хронический парапроктит). Причина такого явления в сохранении воспалительного канала (свища) между прямой кишкой и окружающими тканями. Для полного излечения необходима повторная операция по удалению свищевого хода, выполненная в специализированном проктологическом стационаре.
В результате такой операции связь между полостью кишки и гнойника ликвидируется. Она называется радикальной, т.к. обеспечивает полное излечение. Выполнение радикальной операции сразу после установления диагноза острого парапроктита зачастую не приводит к успеху, так как велика вероятность травмы заднего прохода и развития недержания кала. Тем не менее радикальная операция, выполненная после заживления гнойника, обеспечивает полное излечение болезни.
Важно: При несвоевременном хирургическом лечении острого парапроктита возможно развитие осложнений: гнойное разрушение стенки прямой кишки и/или стенки мочеиспускательного канала у мужчин, прорыв гноя во влагалище у женщин.
Самым грозным осложнением является прорыв гноя в полость таза с формированием пельвиоперитонита, что при поздней постановке диагноза может привести к смерти.
Помимо доказательного лечения существуют альтернативные подходы, но все они — неэффективны и даже опасны. Именно поэтому самолечение при подозрении на развитие парапроктита недопустимо – только комплексная терапия, назначенная профильным специалистом после необходимых диагностических исследований, может дать необходимый результат.
Заключение
Парапроктит — это опасное заболевание, его прогрессирование грозить различными осложнениями. Однако в большинстве случаев он поддается лечению. Главное, не пытаться вылечиться самостоятельно, потому что народные способы, как правило, неэффективны и приносят больше вреда, чем пользы. Своевременное обращение к специалисту - это ключевой момент на пути к успешному излечению.
Источники
- С.А.Алексеев, Ю.М. Гаин, В.Г. Богдан // Острый и хронический парапроктиты
- Ю.А. Шелыгин, Э.Э. Болквадзе // Клинические рекомендации по диагностике и лечению взрослых пациентов с острым парапроктитом
- А.В. Жабина // Комплексный подход к лечению острого парапроктита