Анатомические особенности поясничного отдела
Поясничный отдел образован пятью массивными позвонками, каждый из которых имеет тело (передняя часть), дужки и спинальные отростки.
Между позвонками находятся межпозвоночные диски, состоящие из пульпозного ядра и фиброзного кольца. Они выполняют защитную и амортизирующую функцию. На поясничные позвонки приходится наибольшая нагрузка, поэтому именно между ними чаще всего и происходит ущемление нервных корешков.
Задние края тел позвонков и их дужки в совокупности образуют позвоночный канал, в котором находится спинной мозг и его корешки. Корешки попарно отходят с обеих сторон от каждого сегмента спинного мозга и покидают позвоночный канал через межпозвонковые отверстия, образованные выше- и нижележащим позвонками. В области крестца спиномозговые нервы образуют крестцовое нервное сплетение. От этого сплетения отходит несколько нервов, в число которых входит и самый крупный нерв нашего организма — седалищный. Спускаясь от крестца, он проходит через ягодицу и заднюю поверхность бедра, после чего разветвляется в районе голени на большеберцовый и малоберцовый нервы.
Классификация ишиаса¹
Дискогенная пояснично-крестцовая радикулопатия может быть острой (эта фаза длится не более месяца), а также подострой (от 4 до 12 недель) и хронической (если симптомы продолжаются более 3 месяцев).
Существует также классификация ишиаса по локализации места ущемления:
- верхний (ущемление нервных корешков в поясничном отделе);
- средний (в крестцовом отделе);
- нижний (ущемление седалищного нерва сегментарными ягодичными мышцами).
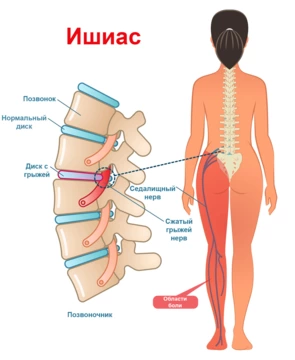
Причины развития ишиаса
Пояснично-крестцовая радикулопатия возникает как следствие других патологических состояний. Чаще всего это сдавление нервных корешков, однако в ряде случаев причиной становятся воспалительные и аутоиммунные реакции¹.
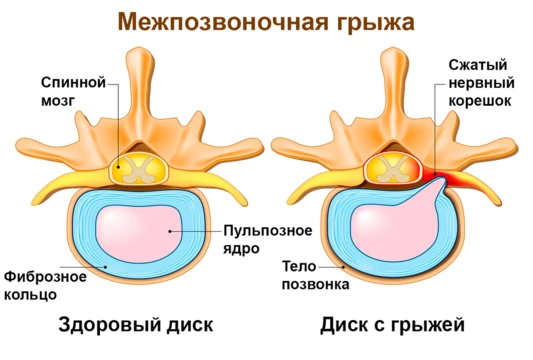
Межпозвоночная грыжа
Возникает в результате разрыва фиброзного кольца межпозвоночного диска, который, в свою очередь, вызывает смещение студенистого ядра и создает грыжевое выпячивание. Если разрывается задняя часть межпозвонкового диска, грыжевое выпячивание пальпозного ядра формируется в просвет позвоночного канала, сдавливая спинной мозг и близлежащий корешок. Сдавление неизбежно приводит к воспалительным процессам в седалищном нерве, и это проявляется болевыми ощущениями.
Онкологические новообразования
Опухолевые процессы чаще затрагивают костную ткань, которая, разрастаясь, приводит к сдавлению нервных корешков. Они также могут распространяться на костный мозг и даже сами нервные корешки. Существует два типа опухолей позвонков: доброкачественные (остеома, остеобластома, остеобластокластома) и злокачественные (остеосаркома, злокачественная остеобластокластома, хондросаркома, злокачественная остеоидная остеома).
Инфекционные болезни и интоксикация
Такие заболевания как грипп, туберкулез, малярия, сифилис, скарлатина и брюшной тиф приводят к сильной интоксикации (отравлению) организма, которая развивается как результат деятельности патогенных микроорганизмов, выделяющих в кровь токсины. Интоксикация в числе прочего поражает и седалищный нерв. К факторам риска также относится заражение крови (сепсис).
Отравление организма может возникать не только из-за инфекционных болезней. Существует множество других факторов риска: алкоголь, медикаментозные препараты, токсические вещества (например, мышьяк или ртуть), обменные патологии (подагра, сахарный диабет).
Остеофиты
Это костные наросты различного размера и форм, которые сдавливают нервные корешки. В простонародье это состояние называют «отложением солей». Остеофиты возникают как следствие различных заболеваний:
- аутоиммунные (ревматоидный артрит, системная красная волчанка и т.д.);
- воспалительные (остеохондроз, ревматизм, артрит и т.д.);
- эндокринные (сахарный диабет, тиреотоксикоз и т.д.);
- дегенеративно-дистрофические заболевания костной и хрящевой ткани (остеохондроз, остеоартроз, спондилез и т.д.).
Остеофиты также могут возникать в результате искривлений позвоночника, при повышенной нагрузке на позвонки и суставы (например, от поднятия тяжестей или у больных с ожирением).
Беременность
В период беременности у некоторых женщин происходит физиологическое смещение тазовых костей, возникающее из-за увеличивающейся нагрузки на позвоночник и смещения центра тяжести. В этот период в организме женщины активно вырабатывается гормон релаксин, который способствует размягчению связок — это помогает облегчить роды. Однако размягчение связок приводит и к тому, что в результате смещения крестца и усиления поясничного лордоза расстояние между позвонками уменьшается, в результате происходит ущемление седалищного нерва. Это состояние возникает примерно у 1% беременных женщин.
Как лечить ишиас во время беременности?
«Ишиасом называют воспаление седалищного нерва. Сам седалищный нерв состоит из веток нижнего поясничного и крестцовых корешков. Они сплетаются и создают большой по протяженности седалищный нерв. Он значительно влияет на иннервацию ноги.
Почему воспаляется во время беременности? Увеличивается давление и нагрузка в малом тазу, поэтому эти корешки поджимаются и придавливаются. Чем больше срок беременности, тем выше риск таких болевых синдромов. Боль чаще всего распространяется по ягодице, задней поверхности ноги и наружной поверхности стопы. Боль бывает стреляющей, жгучей, может усиливаться при движении. Длительные запоры тоже могут оказывать дополнительное давление на ветки этого нерва, поэтому обязательна профилактика запоров.
Острый приступ боли мы купируем НПВС, разрешенными у беременных. Самый первый — парацетамол. А на более позднем сроке, например, в третьем триместре можно и ибупрофен. Ограничивать физические нагрузки не нужно: все время лежать или меньше двигаться — это значит ухудшать прогноз на восстановление. Я не рекомендую терпеть боль. Если нет противопоказаний, нужно обязательно заниматься специальной гимнастикой. Это профилактика болевых синдромов в спине, ишиаса».
Мышечный спазм
Спазм сегментарных мышц возникает рефлекторно в ответ на болевые ощущения, обусловленные сдавлением нервных корешков. Это приводит к сдавлению мышцами седалищного нерва, формируя порочный круг «боль-спазм-боль»².

Мужчины подвержены ишиасу в большей степени, чем женщины. Чаще всего заболевание проявляется у пациентов 45-65 лет. Его распространенность среди населения колеблется от 2 до 13%¹.
Симптомы невропатии седалищного нерва
Наиболее характерный симптом при ишиасе — боль различного характера и интенсивности. Чаще всего это глубокая ноющая боль, которая изначально возникает в поясничном отделе позвоночника, а затем распространяется на ягодичную мышцу, заднюю поверхность бедра, подколенную ямку и заднюю поверхность голени, в редких случаях доходит до стопы и пальцев ноги. У некоторых людей боль бывает острой, колющей, саднящей и жгучей. Она может иррадиировать (отдавать) в межреберье, крестец, копчик, промежность. Как правило, болевые ощущения возникают с одной стороны².
Ишиас часто путают с радикулитом и остеохондрозом. Однако существует ряд принципиальных отличий. Начнем с того, что остеохондроз и радикулит — это заболевания, а ишиас — это синдром, то есть совокупность симптомов болезни. Проще говоря, ишиас — это воспаление седалищного нерва, а радикулит и остеохондроз — заболевания, которые его вызывают.
Остеохондроз — это заболевание, сопровождающееся дегенеративными изменениями в хрящевой ткани, суставах и межпозвоночных дисках. Оно проявляется болью по ходу позвоночника. Остеохондроз может стать причиной радикулита. Дегенеративные изменения в межпозвоночных дисках приводят к образованию остеофитов и уменьшению расстояния между позвонками. Это в свою очередь вызывает ущемление корешков спинного мозга и их раздражение. И ишиас — это уже следствие описанных патологических процессов.
В зависимости от причины, вызвавшей ишиас, боль может быть как периодической, так и хронической. При этом степень интенсивности тоже может варьироваться от слабовыраженной до сильной.
Для ишиаса также характерны неврологические нарушения:
- парестезии (чувство покалывания или мурашек);
- снижение коленного рефлекса;
- онемение мышц бедра, голени и ягодиц;
- нарушение чувствительности в районе голени и стопы;
- затруднение сгибания в коленном и голеностопном суставах;
- нарушение потоотделения;
- ограничение подвижности в поясничном отделе позвоночника;
- мышечная атрофия задней группы мышц бедра, вызванная нарушением иннервации и снижением функциональной нагрузки;
- истончение кожи на нижней части ног.
На что похож ишиас?
«Ишиас редко можно спутать с другим болевым синдромом в пояснице. Например, при миофасциальных болях в пояснице, которые случаются из-за неправильного длительного нахождения в определенной позе и неправильных движений. При этом состоянии напрягаются мыщцы, связки и суставы в поясничной области, а боль — разлитая, односторонняя, ноющая в пояснице — не уходит вниз, в отличие от воспаления седалищного нерва.
На самом деле врач не ориентируется на то, какой именно поражен нерв или корешок поясничного отдела. Важнее клинические проявления. Если у пациента после приема НПВС или легкого курса гимнастики боль постепенно уходит, то можно не переживать и продолжать в том же духе. Но если нога слабеет, чувство онемения становится более устойчивым, нарушается мочеиспускание — тогда показана срочная нейровизуализация, прием хирурга или более интенсивная медикаментозная терапия».
Обследования при ишиасе
Для начала врач собирает анамнез (историю болезни): сюда входит сбор жалоб, получение сведений о перенесенных заболеваниях и травмах, а также об особенностях жизни и работы пациента. Существуют так называемые симптомы опасности¹, то есть специфические причины заболевания. К их числу относятся:
- возраст старше 50 лет;
- перенесенные травмы спины;
- злокачественные опухоли позвоночника;
- длительный курс лечения кортикостероидами;
- ослабленный иммунитет;
- продолжительное употребление медикаментов (особенно наркотических анальгетиков);
- постоянно усиливающаяся боль по ходу седалищного нерва, которая не ослабевает даже в состоянии покоя.
Далее проводится физикальное обследование. Врача интересуют возможные признаки травм и опухолей позвоночника, а также инфекционных процессов, которые могли бы прояснить происхождение болевых ощущений. С этой целью проводится пальпация лимфатических узлов и живота, а также прослушивание шумов в легких.

Неврологическое обследование
Врач определяет функциональное состояние нервной системы: мышечную силу, координацию движений, чувствительность в разных частях тела и уровень рефлексов.
- Ахиллов рефлекс. Пациенту предлагают лечь на кушетку или стать на колени таким образом, чтобы стопы находились за пределами ее края. При ударе молоточком по ахиллову сухожилию в норме икроножная мышца сокращается, а нога рефлекторно сгибается в голеностопном суставе. У пациентов с пояснично-крестцовой радикулопатией этот рефлекс снижен, а в тяжелых случаях отсутствует вовсе.
- Подошвенный рефлекс. При легком раздражении стопы тупым предметом (например, неврологическим молоточком) по направлению от пятки к пальцам происходит рефлекторное сгибание стопы и пальцев внутрь. У пациентов с ишиасом этот рефлекс снижен или отсутствует.
- Коленный рефлекс. Этот тест знаком всем еще с детства: врач предлагает пациенту сесть на стул и поставить согнутые в коленном суставе ноги на пол. Затем он слегка ударяет молоточком по сухожилию, которое соединяет надколенник с большеберцовой костью. У здорового человека происходит рефлекторное выпрямление ноги. При пояснично-крестцовой радикулопатии этот рефлекс снижен или отсутствует.
При неврологическом обследовании также применяются так называемые тесты натяжения. Наиболее популярен тест Ласега: при ишиасе пациент, поднимающий прямую ногу в положении сидя или лежа на спине, чувствует боль по ходу седалищного нерва.
Лабораторная диагностика
При ишиасе никаких изменений в анализах крови и мочи не наблюдается¹. Эти анализы проводятся только в рамках дифференциальной диагностики, когда специалисту необходимо исключить инфекционные, аутоиммунные или онкологические заболевания.
Аппаратная диагностика
При диагностике пояснично-крестцовой радикулопатии аппаратные методы наиболее информативны. Кроме того, они безболезненны и не требуют специальной подготовки пациента.
1. Компьютерная томография (КТ). Позволяет визуализировать как послойные срезы позвоночника, так и получить его трехмерное изображение. Отличительной особенностью КТ является высокая точность и достоверность полученных данных в отношении, преимущественно, костных структур позвоночника.
2. Магнитно-резонансная томография (МРТ). Еще один метод трехмерной визуализации, который, в отличие от КТ, позволяет получить точное изображение не только позвоночника, но и мягких тканей. Поэтому МРТ будет более информативен при необходимости визуализации спинного мозга и нервных корешков. Метод достаточно дорогостоящий. Проведение МРТ противопоказано пациентам с металлическими имплантатами и искусственными водителями ритма.
3. Рентгенография. По точности уступает МРТ и КТ, однако более доступна, поскольку необходимое оборудование есть практически в любой больнице. Рентгенография позволяет исключить спондилез как причину болевых ощущений. Не назначается больным, страдающим ожирением, поскольку в этом случае изображение позвонков на снимках будет недостаточно четким.
4. Электронейромиография. Применяется для того чтобы исключить заболевания периферической нервной системы, которые могут протекать под маской ишиаса. Как правило, это обследование назначают при нарушении чувствительности в конечностях. Но кожу пациента устанавливают электроды в виде пластин или тонких иголочек, которые дают слабый импульс и считывают ответный сигнал, преобразуя его в график. Процедура безболезненная, возможен лишь легких дискомфорт.
Лечение
При лечении ишиаса основу комплексной терапии составляют медикаментозные препараты, которые применяются как в острой фазе заболевания для облегчения болевого синдрома, так и для реабилитации больных при хроническом течении¹. Хирургическое лечение не дает стопроцентного результата, однако в ряде случаев оно необходимо, поскольку позволяет избежать инвалидности¹˒².
Хирургическое
Оперативное лечение показано при межпозвоночных грыжах и направлено на устранение сдавления корешков спинного мозга, а также сосудов, которые отвечают за его кровоснабжение.

Абсолютное показание к проведению оперативного вмешательства — острое сдавление корешков спинного мозга, в результате которого у пациента развиваются двигательные нарушения, а также расстройства чувствительности и функции тазовых органов¹˒².
К относительным показаниям относят нестабильность позвоночно-двигательных сегментов и отсутствие видимых улучшений после нескольких месяцев консервативного лечения. Операции проводятся как открытым, так и эндоскопическим методом. Преимущество эндоскопического метода в том, что он малоинвазивный и у пациента практически не остается шрамов.
Медикаментозное
Медикаменты при лечении пояснично-крестцовой радикулопатии помогают облегчить болевой синдром, снять воспаление и уменьшить спазм мышц. Применяются следующие группы препаратов²:
- Анальгетики и нестероидные противовоспалительные препараты (флупиртин, кетопрофен, мелоксикам, диклофенак).
- Хондропротекторы — применяются для улучшение состояния хрящевой ткани (хондроитин, глюкозамин).
- Липоевая кислота и витамины группы В.
- Вазоактивные препараты и средства для улучшения микроциркуляции (пентоксифиллин, гексобендин).
- Миорелаксанты (баклофен, толперизон, тизанидин).
- Антиоксиданты и антигипоксанты (этилметилгидроксипиридина сукцинат, карнитина хлорид, идебенон).
- Антиконвульсанты (габапентин, вальпроевая кислота, карбамазепин, фенитоин, прегабалин).

Долго не лежите!
В острой стадии болезни, когда болевые ощущения особенно интенсивные, рекомендуется соблюдение постельного режима. При этом важно помнить, что длиться он должен максимум 5 дней. В противном случае течение заболевания может усугубиться².
Немедикаментозное
Иглорефлексотерапия помогает снизить болевые ощущения и мышечный спазм. Она также способствует расширению сосудов и местному улучшению кровотока. Курс лечения в среднем составляет 3 недели. Процедура противопоказана при местных воспалительных явлениях на коже, острых инфекционных и онкологических заболеваниях.
Рекомендуется местное применение мазей и гелей на базе кетопрофена и диклофенака, а также местное применение сухого тепла. Допускается использование средств раздражающего действия (например, перцового пластыря). Вне обострения показаны физиотерапевтические процедуры: массаж, лечебная физкультура, электрофорез, магнитотерапия³.
Массаж
При ишиасе проводят несколько видов массажа:
- Классический лечебный. Направлен на улучшение кровоснабжения мышц, а при необходимости — и на их расслабление.
- Точечный (шиацу). Считается, что за счет стимуляции так называемых биологически активных точек достигается антиспастический и болеутоляющий эффект. В последние годы эта методика стала широко применяться при лечении радикулита, однако следует помнить, что она не имеет достаточной доказательной базы.
- Периостальный. Воздействие осуществляется на болевые точки в проекции надкостницы. За счет рефлекторной связи надкостницы с мышцами и органами достигается расслабляющий и обезболивающий эффект. В отличие от точечного массажа, эффективность этого метода подтверждена клиническими исследованиями. Периостальный массаж активно используется при заболеваниях опорно-двигательного аппарата.
Наибольшее распространение получил классический лечебный массаж. Эта техника включает в себя поглаживания, растирания, разминающие движения и вибрацию (похлопывания, встряхивающие движения). Массируется область спины, ягодичные мышцы и ноги. Разминающие движения при лечении радикулита должны быть умеренно интенсивными. Продолжительность процедур возрастает от сеанса к сеансу. Первый массаж обычно длится не более 15 минут, а ближе к середине курса продолжительность сеанса достигает 45 минут.

Массаж — лучше классика
При обращении в частный SPA-салон вам могут порекомендовать дорогостоящие виды массажа (например, хиромассаж или чакра-стоун терапию). При ишиасе эти процедуры не дадут ожидаемого результата, поскольку они в большей степени рассчитаны на расслабление и лимфодренаж. Классический лечебный массаж обойдется намного дешевле и даст более ощутимый терапевтический эффект.
Следует помнить, что для массажа существуют и противопоказания:
- острая стадия радикулита;
- гнойничковые заболевания кожи;
- инфекционно-вирусные заболевания;
- патологии печени и почек;
- онкологические новообразования.
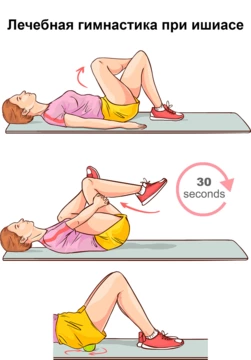
Лечебная физкультура
При всей неоспоримой важности медикаментозной терапии не следует игнорировать занятия лечебной гимнастикой. Врач назначает их для комплексного воздействия на причину заболевания. ЛФК помогает укрепить мышечный корсет, за счет которого осуществляется стабилизация позвоночного столба, а также улучшить кровоснабжение нервов и уменьшить отечность мягких тканей. Упражнения можно выполнять как на базе лечебного учреждения, так и в домашних условиях.
Пример комплекса упражнений при ишиасе:
- Исходное положение: стоя, ноги на ширине плеч. Согнутые в локтях руки расположены на пояснице. Выполняйте наклоны поочередно: 8-10 наклонов в левую и в правую стороны с задержкой в нижней точке на 2-3 секунды.
- Исходное положение прежнее. Не отрывая рук от поясницы, наклоняйтесь поочередно вперед и назад, ненадолго задерживаясь в нижней точке (суммарно не менее 20 наклонов).
- Исходное положение: стоя, ноги чуть уже ширины плеч, руки расслаблены. Выполняйте 10-15 наклонов вниз, пытаясь достать до пола кончиками пальцев.
- Исходное положение: лежа на животе, руки ладонями упираются в пол на уровне грудного отдела. Максимально разогните спину и задержитесь в верхней точке на несколько секунд. Не менее 10 повторений.
- Исходное положение: лежа на животе, руки сцеплены за спиной. Медленно поднимайте голову и плечи, поворачивая голову в верхней точке поочередно вправо и влево. Не менее 10 повторений.

ЛФК противопоказана при острой стадии ишиаса, сильных болевых ощущениях, выраженной артериальной гипертензии и сердечной недостаточности. Комплекс упражнений следует подбирать индивидуально с учетом возраста, комплекции, стадии заболевания и общего состояния пациента.
Диета
При пояснично-крестцовой радикулопатии диета направлена на нормализацию веса и артериального давления³. Вес необходимо нормализовать в первую очередь для того чтобы снять избыточную нагрузку с позвоночника. Кроме того, нормализация массы тела сама по себе способствует стабилизации артериального давления.
В первую очередь следует снизить калорийность своего суточного рациона. Для этой цели нужно отказаться от кондитерских изделий (или хотя бы существенно ограничить их количество). То же самое касается жареной и жирной пищи.
Важно употреблять больше овощей и фруктов: белокочанная и цветная капуста, брокколи, яблоки, сливы. Рекомендуется отказаться от жирных сортов мяса и рыбы. Также желательно исключить картофель или сократить его употребление. В качестве гарнира может быть гречневая, перловая и пшеничная каша, макароны из твердых сортов пшеницы.
Не рекомендуется употребление острых и соленых блюд, поскольку они задерживают воду в организме, что способствует формированию отеков и повышению артериального давления.
Профилактика¹
Следует ограничить физическую нагрузку: не рекомендуется поднятие тяжестей или ношение тяжелых сумок. Продолжительные статические нагрузки (сидение или пребывание в неудобном положении) также противопоказаны. Важно избегать переохлаждения, поскольку это один из факторов риска при ишиасе.
Беременным женщинам лучше отказаться от обуви с каблуком и приобрести ортопедический матрац. Также целесообразно бандажирование и лечебная физкультура (комплекс упражнений согласовывается индивидуально с физиотерапевтом).
Рекомендуется умеренная двигательная активность: пешие прогулки, лечебная физкультура, плавание. Важно не злоупотреблять алкоголем и медикаментами, поскольку они провоцируют интоксикацию организма, а это одна из причин развития пояснично-крестцовой радикулопатии.
Заключение
Ишиас, также известный как компрессионно-ишемический синдром и пояснично-крестцовая радикулопатия, возникает как результат сдавления нервных корешков спинного мозга межпозвоночным грыжевым выпячиванием. Чтобы не допустить развитие этого синдрома, следует избегать состояний, провоцирующих регулярную интоксикацию организма (работа на вредных производствах, злоупотребление медикаментами и алкогольными напитками), а также переохлаждений и инфекционных заболеваний. Медикаментозная терапия — это основа лечебных мероприятий, однако при тяжелом течении или неэффективности консервативных мер врач назначает хирургическую операцию, которая поможет сохранить работоспособность пациента.
Источники
- Российское межрегиональное общество по изучению боли // Диагностика и лечение дискогенной пояснично-крестцовой радикулопатии: Клинические рекомендации
- И.В. Меркушина // Проблемы дискогенных дорсалгий
- Википедия // Радикулопатия
- Е.М.Шифман, А.В.Куликов, С.Е.Флока // Боль в спине во время беременности

 Невролог
Невролог Врач-невролог клиники DocMed
Врач-невролог клиники DocMed














