Эпилепсия: общие сведения
Эпилепсия – это хроническое неврологическое заболевание, которое возникает при чрезмерной электрической активности головного мозга. Больные эпилепсией страдают от периодических припадков. Это кратковременные непроизвольные судороги. Они могут затрагивать какую-то часть тела или все тело. Иногда при таких приступах люди теряют контроль над функциями кишечника и мочевого пузыря. Возможна и утрата сознания.
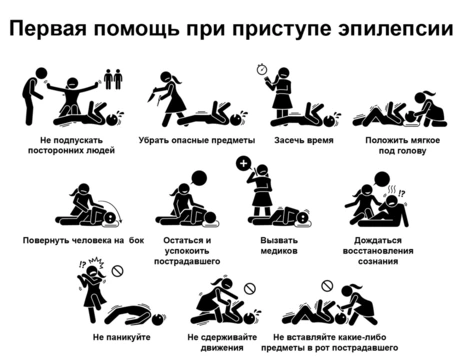
Если у больного приступ: первая помощь
Что НЕЛЬЗЯ делать с больным во время приступа эпилепсии:
- Не используйте никакие предметы для того, чтобы разомкнуть челюсть.
- Не давайте больному никаких лекарств или жидкостей.
- Не пытайтесь сдерживать судорожные движения.
- Не бейте больного по щекам и не обливайте водой.
- Не делайте искусственное дыхание и массаж сердца.
Что делать во время приступа?
- При выставленном диагнозе «эпилепсия» экстренная специализированная медицинская помощь требуется лишь в случаях серии припадков.
- Если скорая еще не приехала, следите за тем, чтобы больной не повредил голову.
- Поверните человека на бок, придерживайте его, следите, чтобы голова была повернута на бок.
- В рот ничего не засовывайте, иначе повредите больному зубы, небо, язык. Из-за спазма жевательных мышц он может откусить вам палец.
- Не пугайтесь, при приступе может идти пена изо рта или даже кровь, если человек прикусил язык.
- После приступа пациент обычно дезориентирован в течение 5-10 минут. Нужно с ним спокойно разговаривать. Расскажите, кто вы, где он и что с ним было.
- У диабетиков, применяющих инсулин, могут быть судороги на фоне пониженного сахара. Тогда после приступа дайте человеку ложку меда или конфету, но только, если вы точно знаете, что он применяет инсулин.
- Как правило, после приступа эпилепсии люди чувствуют себя очень уставшими и растерянными. Им нужен отдых и сон, чтобы восстановить силы.
Точные механизмы развития эпилептических приступов пока неизвестны. Предполагается, что припадки – это следствие дисбаланса процессов возбуждения и торможения в коре головного мозга. В норме они уравнивают друг друга, создавая оптимальный уровень мозговой активности. Однако при эпилепсии заметно повышается возбуждающая активность. Нервные клетки начинают синхронно производить электрические разряды, которые могут распространяться на другие отделы нервной системы. Это и приводит к приступу¹.
Согласно данным Всемирной организации здравоохранения (ВОЗ), в мире около 50 миллионов людей, страдающих эпилепсией². До 80% всех больных проживают в странах с низким или средним уровнем дохода. По оценкам ВОЗ, до 70% людей с эпилепсией могут жить полноценной жизнью, без припадков. Для этого нужна своевременная диагностика и адекватная терапия.

5 мифов об эпилепсии
1. Это психическое заболевание.
Многие путают психические заболевания с неврологическими. Эпилепсия – это «классическое» неврологическое расстройство. Поэтому этой проблемой занимаются врачи-неврологи и невропатологи, а не психиатры. При этом больной эпилепсией может страдать и психическими расстройствами, но это будет лишь сопутствующим заболеванием.
2. Эпилептики страдают слабоумием.
Некоторые люди с эпилепсией действительно страдают слабоумием. Но такое утверждение справедливо и для людей с гипертонией, атеросклерозом и любыми другими заболеваниями. Это вовсе не значит, что слабоумие является следствием конкретной патологии.
В подавляющем большинстве случаев эпилепсия не оказывает никакого влияния на интеллектуальные способности пациентов. Этой болезнью страдали такие великие умы, как Сократ, Томас Эдисон, Исаак Ньютон, Александр Македонский и многие другие.
3. Человеку с эпилепсией нужно полностью менять образ жизни.
Это не так. Благодаря современным методам лечения человек с эпилепсией в большинстве случаев в состоянии вести обычный образ жизни. Такие люди учатся в школах, вузах, работают и заводят семьи. Примечательно, что умственная деятельность, физический труд и занятия спортом снижают количество приступов, облегчая течение болезни.
Но ограничения для людей с эпилепсией тоже имеются. Например, они не могут управлять транспортом и механизмами, находиться на военной службе или работать на потенциально опасных предприятиях.
4. Гиперактивные дети чаще становятся эпилептиками.
Этот миф хорошо закрепился даже среди врачей. Чрезмерная возбудимость, истеричность и резкая смена настроения могут ошибочно восприниматься как первые признаки эпилепсии.
У некоторых детей иногда бывают аффективно-респираторные приступы. Это кратковременная задержка дыхания, которая в некоторых случаях сопровождается и потерей сознания. Таким детям врачи могут назначить противосудорожные препараты, полагая, что это первое проявление эпилепсии. Однако повышенная возбудимость и аффективно-респираторные приступы ничего общего с эпилепсией не имеют. Здесь нужна консультация грамотного невролога и дифференциальная диагностика.
5. Эпилепсией можно заболеть только в детстве.
В большинстве случаев это действительно так. Примерно у 70% пациентов первые эпилептические припадки произошли в детстве. Однако второй пик заболеваемости эпилепсией приходится на пожилой возраст. Связано это с рядом неврологических заболеваний (инсульты, опухоли мозга и другие), которые чаще развиваются в старости.
Симптомы эпилепсии
Симптомы и признаки эпилепсии разнообразны. Прежде всего, это связано с тем, что приступ может быть вызван различными факторами и стимулами. У одного и того же больного припадок может произойти один или несколько раз за определенный промежуток времени. При этом характер судорожных приступов может меняться.
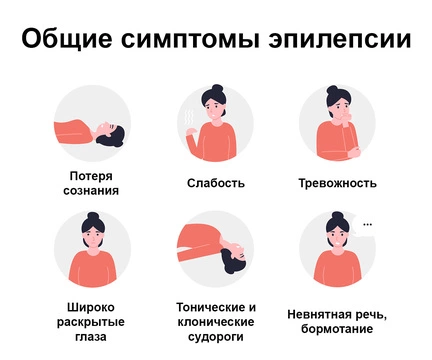
Несмотря на такое непостоянство клинических проявлений, врачи выделяют 4 характерные черты эпилептических припадков:
- Они начинаются внезапно. Человек не знает, когда у него случится очередной приступ. Это серьезный психологический фактор, из-за которого больной находится в постоянном напряжении и ожидании, что с ним случится припадок. У некоторых пациентов перед эпилептическим приступом наблюдается аура. Это специфические ощущения, например, эмоциональные переживания или запахи, которые указывают на надвигающийся приступ.
- Приступы длятся недолго. Продолжаются от нескольких секунд до нескольких минут. Некоторые больные и вовсе не замечают приступа. Например, они могут застыть или испытать какое-то необычайное ощущение. Некоторые падают, теряя сознание. Иногда приступы следуют один за другим.
- Приступ может пройти самостоятельно. Как правило, так и происходит. Во время припадка не нужно никакого медицинского вмешательства для его остановки. Исключение составляет эпилептический статус, когда у больного наблюдается серия непрекращающихся приступов.
- У приступов стереотипный характер. Если у больного возникает приступ определенного типа, то, как правило, в дальнейшем припадки будут такими же. В некоторых случаях характер приступов меняется с течением длительного периода. Однако на коротком промежутке времени приступы практически идентичны.

Соблюдение следующих простых правил поможет вам избежать серьезных осложнений:
- Не готовьте еду в одиночестве. Если вы остались одни дома, купите готовую еду. Также воздержитесь от использования инструментов и бытовой техники, если никого нет рядом.
- Вместо плиты используйте СВЧ-печь.
- Вместо ванны принимайте душ. Утопление в ванне – одна из самых распространенных причин смерти у людей с эпилепсией.
- В ванной комнате постелите резиновый коврик.
- Закройте твердые углы столов, стульев и другой мебели. Особенно это касается предметов, которые ниже вас (на которые вы потенциально можете упасть во время приступа).
- Отодвиньте кровать от стен и предметов мебели.
- Используйте сигнализаторы приступов. Эти различные гаджеты для эпилептиков (браслеты, часы или устройства, которые крепятся на голову), которые оповещают о приступе близких пострадавшего или врача.
Эпилептические приступы бывают разными:
- длительными;
- случайными – возникают без провоцирующего стимула;
- циклическими – появляются периодически;
- провоцируемыми – возникают в ответ на действие какого-то фактора;
- с судорогами или без них.
По клиническим проявлениям припадки бывают генерализованными и парциальными. К генерализованным относятся:
- Тонико-клонические. Это наиболее распространенная разновидность генерализованных приступов. Человек внезапно теряет сознание и падает. Его тело выгибается из-за тонического напряжения мышц. Для тонико-клонических припадков характерна кратковременная задержка дыхания, подергивание мышц (клонические судороги). У некоторых пациентов бывает непроизвольное мочеиспускание и дефекация. Как правило, тонико-клонические приступы длятся не более 5 минут.
- Клонические. Встречаются редко. Проявляются повторяющимися подергиваниями мышц.
- Тонические. Это внезапное приступообразное напряжение мышц. У больного закатываются глаза, ему становится сложно дышать. Если приступ настиг человека в положении стоя, то он падает, что может сопровождаться травмами.
- Атонические. При таких приступах у больного нет судорог. Он теряет сознание, а мышцы утрачивают тонус. Для атонических приступов характерно быстрое восстановление.
- Абсансы. Такие припадки чаще всего возникают у детей. Ребенок замирает на несколько секунд. Иногда во время припадка могут совершаться некоторые движения.
- Атипичные абсансы. Припадки начинаются и затухают постепенно. Они характеризуются кивками головой, наклонами туловища и падениями. Иногда незначительно подергиваются мышцы.
- Миоклонические. Это приступы с непродолжительным, не ритмичным подергиванием мышц.
Парциальные припадки также могут протекать по-разному. Все зависит от того, в какой зоне мозга наблюдается эпилептическая активность. По этой причине такие приступы еще называют фокальными или локальными. Часто они сопровождаются нарушением координации движения, потерей ориентации, частой сменой настроения, нарушением познавательных функций и деятельности органов чувств.
У некоторых больных наблюдаются припадки, которые не подпадают под вышеописанные критерии. Это неклассифицируемые эпилептические приступы. Например, человек внезапно начинает ритмично двигать глазами или совершать усиленные жевательные движения челюстями.
Судороги не всегда являются симптомом эпилепсии. У некоторых детей они возникают в ответ на гипертермию (повышение температуры тела), у беременных с диагнозом «эклампсия» – в связи с повышением артериального давления. Судороги могут появиться после запоя на синдром отмены алкоголя и при разных видах шока.

Кетодиета при эпилепсии
Еще до появления противоэпилептических препаратов основным видом лечения эпилепсии была кетогенная диета. Ее стали применять в 20-х годах прошлого века, когда заметили, что при ограничении углеводов у больных эпилепсией реже возникают приступы.
Кетогенная диета представляет собой питание с преобладанием жирной пищи. На такой диете можно употреблять яйца, жирное мясо, рыбу, авокадо, сливочное и растительное масло. Также разрешается белок и листовые овощи. А вот от сахара, мучных изделий, картофеля и других углеводистых продуктов нужно отказаться.
Когда вы резко сокращаете потребление углеводов, то в течение 2-3 дней запускается кетоз. Организм переходит на другое топливо – жиры, при окислении которых образуются кетоны. Последние затем используются в качестве топлива, в том числе и клетками головного мозга.
Существует несколько видов кетонов, среди которых бета-гидроксибутират и ацетоацетат. Известно, что они обладают противосудорожным действием. Положительный эффект кетодиеты связывают именно с этим свойством кетонов. При этом точный механизм терапевтического действия кетодиеты при эпилепсии пока до конца не ясен.
Лечение эпилепсии
Для лечения эпилепсии применяются лекарственные, немедикаментозные и хирургические методы. В большинстве случаев результат достигается при помощи лекарственной противоэпилептической терапии. Основа такого лечения – препараты-антиконвульсанты. Это противосудорожные лекарства различных фармакологических групп, в частности, препараты на основе карбамазепина и бензонала.
В последнее время для лечения эпилепсии применяются препараты с вальпроевой кислотой (вальпроаты). Такие лекарства, помимо противосудорожного действия, также защищают нервные клетки от повреждений и улучшают их метаболизм. Это особенно важно для больных эпилепсией с сопутствующими психическими расстройствами.
Электростимуляция блуждающего нерва
Если лекарственное лечение не принесло желаемых результатов, то врачи применяют другие варианты. Один из таких – VNS-терапия или электростимуляция блуждающего нерва.
Суть такого лечения сводится к подкожному вживлению нейростимулятора, который постоянно посылает импульсы в блуждающий нерв. Последний является важным связующим звеном между телом и мозгом. Такая стимуляция блуждающего нерва в большинстве случаев приводит к снижению патологической электрической активности в эпилептических очагах. У больного снижается частота припадков.
Хирургическое лечение эпилепсии
Если установлено, что причиной эпилепсии выступает опухоль, киста или сосудистая патология мозга, то проблема часто решается хирургически. После операции состояние больного стабилизируется. Иногда удаляют и эпилептогенный очаг (если это допустимо).
Прогноз и профилактика
У каждого пациента болезнь протекает по-разному. Прогноз при эпилепсии зависит от ряда факторов, среди которых:
- вид эпилепсии;
- возраст в начале заболевания;
- частота эпилептических припадков;
- выраженность сопутствующих психических расстройств;
- реакция организма на применяемую терапию;
- другие факторы.
Специфической профилактики в отношении эпилепсии не разработано. Минимизировать риск развития заболевания можно, если устранить факторы приобретенной эпилепсии. Это своевременное лечение и профилактика инфекций, избегание травм мозга и здоровый образ жизни. Спорт, правильное питание, отсутствие вредных привычек (в том числе исключение алкоголя) сокращают риски развития неврологических нарушений в старости (это справедливо и для эпилепсии).

Эпилепсия и беременность
Эпилептические приступы на фоне беременности чреваты серьезными последствиями как для матери, так и плода. Существенно повышается риск прерывания беременности, родовых травм или нарушения внутриутробного развития плода.
Однако это вовсе не значит, что женщинам с эпилепсией противопоказана беременность. Готовиться к ней лучше под контролем опытного врача. Зачатие нужно планировать на фоне стойкой ремиссии, когда симптомов эпилепсии нет уже 1-2 года.
На первом триместре беременности врач посоветует принимать фолиевую кислоту. Это нужно для снижения риска аномального развития плода.
Беременные женщины с эпилепсией в анамнезе должны регулярно проходить предписанные врачом исследования и контролировать свое состояние.
Если женщине с эпилепсией тяжело достигнуть стойкой ремиссии, то зачатие нежелательно.
Причины эпилепсии
Причины эпилепсии до сих пор остаются неясными. Исследователи рассматривают наследственный компонент заболевания в качестве основополагающего. По статистике, у 40% людей с эпилепсией имеются кровные родственники с такой же болезнью в анамнезе. Но при этом отнести эпилепсию к наследственным заболеваниям нельзя. Даже если оба родителя страдают этим недугом, это не значит, что их ребенок также будет болеть. Унаследовать от родителей можно специфическое строение головного мозга и нервных клеток, а также степень их чувствительности к внешним раздражителям. Эти особенности делают человека более или менее расположенным к эпилепсии.

Установлено, что эпилепсия у обоих родителей увеличивает вероятность заболевания ребенка на 10-12%. Если болен один из родителей, то риск снижается вдвое. Вероятность наследования заболевания также зависит от степени его выраженности у родителей. Чем тяжелее болезнь, тем выше риск передачи ее по наследству.
Если ребенок унаследовал от родителей особое строение мозга, расположенного к аномальной электрической активности, то болезнь может долго не проявляться (или не дать о себе знать вовсе). При этом существуют факторы, которые способствуют возникновению эпилепсии, даже без наследственного компонента. К ним относятся:
- Травмы мозга. Примерно в 10% случаев ушибы мозга провоцируют появление эпилептических приступов у детей и взрослых. Чаще всего такие травмы получают при ДТП, падениях или занятиях спортом (например, боксом). Если при травме пострадавший теряет сознание, то вероятность эпилептического осложнения выше.
- Инфекции. Опасность представляют токсины, вырабатываемые микробами. Они нарушают трофические процессы в мозговой ткани, способствуя изменениям электрической активности нейронов.
- Нарушение кровообращения. Чаще всего это возрастные изменения, связанные с потерей эластичности сосудов. Таким образом, нарушается снабжение мозга питательными веществами и кислородом. Это приводит к метаболическим изменениям, и иногда – к нарушению баланса между тормозящими и возбуждающими системами.
- Метаболические нарушения. Как правило, это патологические изменения, возникающие на фоне гормонального дисбаланса.
- Аномалии развития мозга. Иногда врожденные аномалии строения мозга или сосудов (например, артериовенозная мальформация) становятся пусковым крючком в возникновении приступов эпилепсии.
- Опухоли мозга. Эпилепсия у взрослых и детей часто возникает на фоне внутримозговой опухоли. Чем больше размер новообразования, тем выше риск появления эпилептических припадков. Как правило, после удаления опухоли исчезают и симптомы эпилепсии.
- Действие токсинов. Алкоголь, наркотические вещества, тяжелые металлы и некоторые лекарственные препараты оказывают токсическое воздействие на нервные клетки. На фоне интоксикации целые группы нейронов могут неправильно работать.
Важно понимать, что вышеописанные факторы сами по себе практически никогда не становятся причиной эпилепсии. Общим фактором в данном случае выступает органическое поражение головного мозга, в котором формируется очаг эпилептической активности.
Эпилептический очаг – это группа нейронов с нестабильной работой клеточных мембран. Они склонны к спонтанному электрическому возбуждению, что и приводит к появлению припадка.
Классификация
Эпилепсию классифицируют по нескольким уровням:
- I – определение типа приступа (фокальный, генерализованный или неуточненный).
- II – определение типа эпилепсии (генерализованная, фокальная, сочетанная или неуточненная).
- III – установление эпилептического синдрома.
- IV – установление этиологии расстройства³.
Такой алгоритм проводится для каждого пациента после проведения диагностики.
Виды эпилепсии
Рассмотрим основные виды эпилепсии на основании вышеописанной классификации, чтобы вы понимали, с чем имеете дело.
Генерализованная эпилепсия
Это разновидность эпилепсии, при которой почти весь мозг охвачен повышенной электрической активностью. Причины генерализованной эпилепсии непонятны, поэтому ее называют идиопатической. При этом считается, что данная патология имеет генетическую составляющую. В этом смысле генетическая и идиопатическая генерализованная эпилепсия являются синонимами.
Фокальная эпилепсия
При фокальной эпилепсии патологические электрические разряды проходят только в определенном участке мозге. Если это только один эпилептический очаг, то такую эпилепсию называют унифокальной; если несколько очагов – мультифокальной. В редких случаях патологической активностью охвачено полушарие мозга. Это полушарная фокальная эпилепсия.
Комбинированная эпилепсия
У некоторых пациентов отмечаются приступы, характерные, как для генерализованных, так и фокальных типов эпилепсии.
Неизвестная эпилепсия
Под неизвестной или неуточненной понимают эпилепсию, для которой невозможно определить тип приступов (фокальный, генерализованный или комбинированный).
Эпилептические синдромы
Следующий уровень классификации эпилепсии – это определение синдрома, которым может выражаться заболевание. В настоящее время описано десятки различных эпилептических синдромов у детей, подростков и взрослых. Многие из них носят имена первооткрывателей, например, синдромы Отахара, Веста, Драве, Леннокса-Гасто и другие.

Этиологический критерий
По этиологии выделяют следующие виды эпилепсии:
- Генетическая. Возникает в силу генетических, хромосомных аномалий или других особенностей генома человека. Однако генетическая этиология вовсе не означает, что болезнь передается по наследству.
- Структурная. Это эпилепсии, вызванные структурными аномалиями мозга. Такие особенности могут быть врожденными или приобретенными (например, после травмы, инфекции или отравления).
- Метаболическая. В данном случае эпилепсия развивается из-за нарушения креатинина, церебральной фолиевой кислоты, митохондриальных расстройств, дефицита некоторых ферментов и других метаболических нарушений.
- Иммунная. На фоне некоторых иммунных (и аутоиммунных) нарушений воспаляются отделы центральной нервной системы. Это повышает риск развития эпилепсии.
- Инфекционная. Одна из самых распространенных этиологий эпилепсии, особенно в развивающихся странах. Множество патогенных возбудителей инфицируют нервную систему, вызывая как острые, так и эпилептические припадки. К таким инфекциям относятся бактериальный менингит, вирусный энцефалит, цитомегаловирус, церебральный токсоплазмоз, ВИЧ и другие.
- Неизвестная. О неуточненной этиологии говорят, когда основную причину установить не удалось.

Психологический дискомфорт при эпилепсии
Еще одним осложнением эпилепсии можно считать психологический дискомфорт. Человек осознает, что в любую секунду у него может начаться припадок. Иногда такие приступы сопровождаются выделением пены изо рта, мочеиспусканием и дефекацией. В такие моменты крайне важно, чтобы окружающие люди отнеслись к этому с пониманием.
Диагностика эпилепсии
Существующие методы диагностики позволяют установить точный диагноз, а также отличить эпилепсию от других расстройств со схожими симптомами. Прежде всего это следующие инструментальные исследования:
- Электроэнцефалография (ЭЭГ) – основной диагностический метод при эпилепсии. Известно, что у больных с эпилепсией имеются нарушения в характере мозговых волн. Эти изменения можно зарегистрировать даже при отсутствии приступов. Как правило, изначально проводят ЭЭГ-видеомониторинг в ночное время. Это позволяет установить причину эпилептических припадков. Затем делаются обычные ЭЭГ 1 раз в полгода4.
- Компьютерная и магнитно-резонансная томография (КТ и МРТ) головного мозга высокого разрешения – позволяют оценить структурные особенности мозга, наличие кист, опухолей, сосудистых и других нарушений.
Для оценки эффективности лечения больному нужно сдавать кровь каждые 3 месяца. Анализ также поможет оценить риск некоторых побочных эффектов противоэпилептических препаратов.
Осложнения эпилепсии
Эпилепсия чревата развитием ряда серьезных осложнений, среди которых:
- Эпилептический статус – серия генерализованных припадков, требующих медицинского вмешательства.
- Травмы. При падении больной может получить серьезные травмы, иногда смертельные (например, если ударится головой о твердый предмет).
- Повышенное внутричерепное давление. Больные эпилепсией могут жаловаться на сильные головные боли и головокружения. Из-за высокого внутричерепного давления пациентов может беспокоить тошнота и рвота.
- Отек мозга. При накоплении жидкости в тканях мозга у больного заметно нарастают неврологические симптомы. Состояние может ухудшаться вплоть до комы.
- Инсульты. Это могут быть ишемические или геморрагические инсульты. Такое осложнение возникает из-за того, при эпилепсии нарушается центральная регуляция сосудистого тонуса. На этом фоне в некоторых случаях резко повышается артериальное давление или повреждаются стенки сосудов, что приводит к ишемическому инсульту или кровоизлиянию.
- Тромбоз внутричерепных вен. Нарушение регуляции сосудистого тонуса может привести и к венозному застою, что чревато появлением тромбоза. В редких случаях болезнь осложняется тромбоэмболией легочной артерии, при которой возможен смертельный исход.
- Аспирационная пневмония. Это одно из самых тяжелых осложнений при эпилепсии. Во время приступа у больного может быть рвота. Иногда человек заглатывает рвотные массы, которые могут попасть и в легкие. Это вызывает сильный воспалительный процесс в легких, который приводит к эмпиеме – скоплению гноя в плевре.
Заключение
Эпилепсия – хроническое неврологическое заболевание, которое чаще всего возникает в детском возрасте. Второй пик заболеваемости приходится на пожилой возраст (старше 65 лет). Связано это с возрастными изменениями и хроническими заболеваниями головного мозга, на фоне которых могут возникать эпилептические припадки. Сегодня в большинстве случаев пациентам удается достичь стойкой и длительной ремиссии, когда в течение 3-4 и более лет не наблюдается ни одного припадка.
Источники
- Киссин М.Я. Клиническая эпилептология. – М.: ГЭОТАР-Медиа, 2009. – 256 с. : ил.
- Официальный сайт ВОЗ - https://www.who.int/ru/news-room/fact-sheets/detail/epilepsy
- Авакян Г. Н. Блинов Д. В. Лебедева А. В. Бурд С. Г. Авакян Г. Г. Классификация эпилепсии Международной Противоэпилептической Лиги: пересмотр и обновление 2017 года. Эпилепсия и пароксизмальные состояния. 2017; 9 (1): 6–25. DOI: 10.17749/2077–8333.2017.9. 1.006–025.
- Зенков Л.Р. Клиническая электроэнцефалография (с элементами эпилептологии). – М.: МЕДпресс-информ, – 2001. – 368с.

 Врач скорой медицинской помощи
Врач скорой медицинской помощи УЗ "ГССМП г. Минск"
УЗ "ГССМП г. Минск"













