Симптомы маниакально-депрессивного психоза
Биполярное аффективное расстройство — сложное по структуре психическое заболевание. Симптомы могут отличаться в разные периоды времени с поправкой на индивидуальные особенности человека. Заболевание чаще начинается с депрессивной фазы, реже — с маниакальной.

Легко спутать
Примерно 60-70% пациентов с биполярным аффективным расстройством изначально получают неправильный диагноз¹. Маниакально-депрессивный психоз можно спутать с большинством заболеваний психиатрического спектра. Сюда относится шизофрения, расстройства личности, синдром зависимости от психоактивных веществ, психоорганический синдром. Сложнее всего отличить психоз от униполярной рекуррентной депрессии.
Во время обострения больной впадает в депрессивное или маниакальное состояние, встречаются смешанные и нетипичные формы. Они чередуются с периодом улучшения, который называют светлым промежутком. Продолжительность депрессивной фазы различна и во многом зависит от общей тяжести заболевания.

Что делать родственникам больного
Для родственников человека с маниакально-депрессивным психозом выделим ряд общих рекомендаций.
- Проявляйте понимание и сочувствие — люди с биполярным расстройством не виноваты в своем состоянии и не могут его контролировать.
- Будьте терпимее к ошибкам, перепадам настроения, поступкам человека в период обострения.
- Не предъявляйте завышенных требований к больному, не упрекайте его.
- Мягко настаивайте на необходимости получения врачебной помощи, когда она необходима.
- Не обращайте внимания на окружающих: здоровье близкого человека должно быть важнее мнения посторонних людей.
- Абстрагируйтесь от обвинений, оскорблений и неприятных слов — после достижения ремиссии больной вернется в нормальное состояние.
- Помните, что обострение не может длиться вечно.
- Не берите все на себя, лишая человека самостоятельности.
Адекватная поддержка от членов семьи помогает больному сохранить высокое качество ремиссии, увеличить ее продолжительность.
Эпизод гипомании
В эпизоде гипомании возможны такие симптомы маниакально-депрессивного психоза:
- аномально повышенное для данного человека настроение, сохраняющееся не менее 4-х дней подряд;
- раздражительность;
- физическая гиперактивность;
- болтливость;
- снижение потребности в отдыхе, сне;
- проблемы с концентрацией внимания;
- безответственное поведение;
- повышение либидо, сексуальной энергии;
- фамильярность в общении.

Риск самоубийства при биполярном расстройстве очень высок: за 20 лет примерно 6% пациентов с таким диагнозом совершают суицид, а 30-40% предпринимают попытку или наносят самоповреждения⁸.
Гипомания — это легкий вариант обострения психоза. Его признаки не настолько выражены, чтобы соответствовать классической мании. Отсутствует резкая возбужденность, дезорганизация поведения, психотическая симптоматика. Больной относительно может контролировать свое поведение, понимания, что оно отличается от привычного для него¹.

Симптомы мании
В маниакальную фазу заболевание проявляет себя следующими признаками:
- неадекватно повышенное для конкретного человека настроение, нередко с раздражительным оттенком, сохраняющееся не менее 7 дней;
- физическое беспокойство;
- чрезмерная общительность;
- речевая неудержимость;
- субъективное ощущение стремительного течения мыслей;
- неадекватное поведение с игнорированием морально-этических и социальных норм;
- бессонница;
- патологическое повышение самооценки, появление идей собственного величия или чрезмерной важности;
- резкая изменчивость настроения;
- отвлекаемость от действий, мыслей, планов;
- безрассудные действия с риском для собственного здоровья или жизни окружающих;
- повышение сексуального интереса вплоть до вступления в неразборчивые половые связи.
У некоторых пациентов эпизод мании может сопровождаться появлением психотических симптомов. К ним относят различные бредовые идеи и галлюцинации, явно свидетельствующие о дезориентации человека. Чаще всего они соответствуют текущему настроению, но не обязательно.
Маниакально-депрессивный психоз у детей
В детском возрасте для маниакально-депрессивного психоза свойственна быстрая смена настроения, фаз мании и депрессии. Часто встречаются смешанные формы, которые маскируются под другую психиатрическую патологию — СДВГ (синдром дефицита внимания и гиперактивности). Поставить ребенку правильный диагноз непросто — симптомы психоза бывает сложно отличить от других возрастных проблем.
Депрессивный эпизод
Обострение в виде депрессивной фазы маниакально-депрессивного психоза имеет такие признаки:
- внезапное ухудшение состояния;
- продолжительность депрессии более 2 недель;
- впервые может начаться у молодых людей до 25 лет;
- падает интерес к занятиям, которые обычно вызывали радость или удовольствие у пациента;
- состояние тяжелее утром, сразу после сна;
- снижение сексуального желания;
- необъяснимый болевой синдром, у которого нет органической причины;
- отсутствует привычная реакция на явления или события, ранее вызывающие ее;
- раннее пробуждение за 2 и более часа до будильника;
- посторонние или окружающие люди указывают на психомоторную заторможенность больного;
- снижение аппетита, в том числе к любимым блюдам и продуктам питания;
- похудение более чем на 5% по сравнению с весом за прошлый месяц;
- ощущение постоянной усталости, отсутствия энергии;
- появление мыслей о смерти, самоубийстве;
- страдание от необоснованного чувства вины, самоосуждения;
- низкая уверенность в себе, собственных действиях, внешности;
- несвойственная данному человеку нерешительность;
- любые нарушения сна;
- слабая концентрация внимания;
- редко — психотические симптомы в виде бреда, галлюцинаций, нарушения ориентации в собственной личности.
При тяжелом обострении больной замыкается в себе, страдает от самоуничижения и бредовых идей о надвигающейся беде. Утрачивается способность наслаждаться чем-либо. Человек игнорирует собственные потребности, родственников, окружающий мир. При этом он не может контролировать происходящее и нуждается в неотложной помощи из-за риска суицидального поведения¹.

Маниакально-депрессивные нарушения несколько чаще встречаются у людей после получения черепно-мозговой травмы, перенесенного инсульта, при ВИЧ-инфекции, рассеянном склерозе, порфирии.
У пациентов с биполярным расстройством повышен риск возникновения соматических болезней. Им чаще диагностируют мигрень, сахарный диабет, ожирение, патологии сердечно-сосудистой системы и щитовидной железы³.
Ремиссия
После лечения наступает период улучшения состояния — ремиссия. Негативная симптоматика исчезает, а жизнь возвращается к нормальному течению. Продолжительность светлого промежутка может быть разной, она зависит от адекватно подобранной терапии и соблюдения врачебных рекомендаций. Человек может находиться в норме месяцы и даже годы. Однако обострение наступает внезапно. Объективная причина для начала мании или депрессии может отсутствовать. Толчком нередко выступают стрессовые события.

Распространенность биполярного аффективного расстройства в мире достигает примерно 2% В России больны около 3 млн жителей⁴. Получается, что каждый десятый человек может нуждаться в помощи, но вряд ли получает ее. 25-50% больных предпринимали попытку суицида².
Осложнения маниакально-депрессивного психоза
Течение биполярных нарушений чаще всего осложняется галлюцинаторно-бредовым психозом или суицидальным поведением. Прямых последствий для здоровья от самого заболевания не выявлено. Но при обострении человек попросту перестает следить за общим состоянием здоровья, игнорируя приемы пищи или необходимость лечения сопутствующих заболеваний.

Нелеченные биполярные нарушения в среднем сокращают жизнь человека на 9-20 лет. Пожизненный риск самоубийства у пациентов с биполярным расстройством составляет около 20%.
Наиболее серьезным осложнением является самоубийство, поэтому психиатры много времени тратят на поиск возможных факторов риска со стороны больного. Признаки суицидального поведения прослеживают у 25-50% пациентов⁹. Однако не каждая попытка свести счеты с жизнью заканчивается успехом. Еще меньше людей пытаются повторно закончить начатое.

Лечение маниакально-депрессивного психоза
При правильном подборе терапии большинство пациентов, даже с самыми тяжелыми формами биполярного расстройства, возвращаются к нормальной жизни. Заболевание не снижает интеллектуальные способности, не лишает больного возможности нести ответственность за свою жизнь и неплохо поддается лечению.

Гомеопатия не поможет
При маниакально-депрессивном психозе следует избегать приема таблеток с недоказанной эффективностью. «Пустышками» являются все гомеопатические средства, а также многие препараты отечественного производства (фабомотизол, глицин). Целесообразность применения травяных препаратов и БАДов также остается под сомнением, так как не было проведено ни одного клинического исследования, подтверждающего их эффективность. Чем дольше больной не получает адекватного лечения, тем выше риск смертельных последствий.
При биполярном расстройстве стараются избегать использования старых нейролептиков по типу галоперидола и трициклических антидепрессантов¹. В современной психиатрии ограниченно применяют селективные ингибиторы обратного захвата серотонина только в фазе депрессии. Популярный в СНГ амитриптилин не рекомендован
Так как расстройство имеет хроническое течение, высокий риск рецидива и разнообразную симптоматику, лечебные мероприятия всегда комплексные. Лучший результат дает сочетание психотерапии, лекарств, профилактических мер. Маниакально-депрессивные нарушения можно держать под контролем так, что никто не сможет догадаться о наличии такого диагноза у человека.
Психосоциальная помощь
Наибольшие доказательства эффективности в профилактике рецидива имеют такие направления психотерапии:
- когнитивно-поведенческая;
- семейно-ориентированная;
- психообразование;
- межличностная;
- социальная ритм-терапия.
На всех этапах лечения больному оказывают психотерапевтическую поддержку. Она помогает не только принять свой диагноз, но и понять особенности заболевания, научиться жить с ним. Пациентов обучают, как справляться с различными видами стресса, наладить межличностные отношения, распознать надвигающееся обострение.
Ударная терапия
Больные могут долго не обращаться за помощью, принимая симптомы болезни за свои особенности или временные трудности. В итоге в первый раз они попадают к врачу в период тяжелого обострения. На данном этапе главной целью лечения является максимально быстрое устранение симптомов мании или депрессии.
Лечение мании
При маниакальном эпизоде применяют следующие препараты¹:
- карбамазепин;
- вальпроевая кислота;
- препараты лития;
- атипичные нейролептики-антипсихотики второго поколения (амисульприд, оланзапин, рисперидон, клозапин);
- реже — нейролептики первого поколения (галоперидол, сульпирид, хлорпромазин);
- транквилизаторы-нормотимики бензодиазепинового ряда (диазепам, лоразепам, мидазолам) — стабилизаторы настроения.
Вид и дозу фармацевтического препарата подбирают с учетом тяжести состояния больного. Также играет роль индивидуальная переносимость лекарств, сопутствующие заболевания, противопоказания. При неэффективности медикаментозного лечения возможно использование электросудорожной терапии (ЭСТ) до полного устранения симптомов мании¹.
Лечение депрессии
План лечения депрессивной фазы зависит от течения заболевания, текущего риска суицидальных действий и вероятности внезапного появления маниакальной симптоматики (инверсия фазы). Для терапии одобрены следующие препараты¹:
- луразидон;
- ламотриджин;
- карбонат литий;
- кветиапин;
- вальпроат натрия;
- стабилизаторы настроения бензодиазепинового ряда (диазепам, лоразепам, мидазолам);
- карбамазепин;
- арипипразол;
- селективные ингибиторы обратного захвата серотонина (флуоксетин, сертралин, эсциталопрам, пароксетин);
- нейролептики в случаях с галлюцинаторно-бредовой симптоматикой;
- селективные ингибиторы обратного захвата серотонина и норадреналина с двойным действием (дулоксетин, венлафаксин).
Схема лечения может включать комбинацию нескольких препаратов. При неэффективности одного подхода средство меняют на другое под контролем врача. В качестве вспомогательного метода применяют фототерапию (лечение источниками света с определенной длиной волн), которая может быть эффективна при сезонных обострениях биполярного расстройства.
Достижение ремиссии
Продолжающаяся терапия начинается после того как состояние больного хотя бы немного улучшится. При этом врач нередко меняет схему лечения и снижает дозы препаратов. Долечивание проводят до момента достижения стабильного улучшения (ремиссии), устранения всех остаточных симптомов.

Продолжительность лечения индивидуальна. Чаще всего она составляет не менее 3-4 месяцев¹. На фоне приема медикаментов больной обязательно общается с психотерапевтом.
Поддерживающая терапия как профилактика рецидива
От биполярного расстройства нельзя вылечиться навсегда. Но качественная ремиссия может длиться десятки лет при совместной работе больного и врача.
Чтобы предупредить обострение, используют такие методы⁵:
- прием назначенных препаратов для поддерживающей терапии;
- психосоциальная поддержка;
- психотерапия;
- посещение центров доверия;
- помощь от социальных служб с трудоустройством, медикаментозным обеспечением;
- посещение анонимных групп больных для обмена опытом, общения;
- изменение образа жизни;
- отказ от алкоголя, приема нерекомендованных психотропных препаратов, наркотиков, курения;
- поддержание физической активности способствует нормализации гормонального фона и улучшают психоэмоциональное состояние (нагрузку можно варьировать от пеших прогулок до занятий в тренажерном зале);
- ограничение кофеина, жирной пищи.

Работа также должна проводиться с близким окружением пациента. Родственникам дополнительно разъясняют особенности приема фармацевтических препаратов, правила общения и ухода за больным.
Последствия
Если человек не получает необходимую помощь, повышается риск появления следующих последствий:
- ухудшение мыслительного процесса, памяти;
- появление проблем во взаимоотношениях;
- снижение успеваемости;
- получение травм;
- инвалидность;
- потеря трудоспособности;
- невозможность качественно выполнять свои обязанности дома, в учебном заведении, на работе;
- приобретение инфекций, передающихся половых путем (вирусные гепатиты, ВИЧ, сифилис, гонорея), что часто происходит при маниакальном эпизоде с тягой к беспорядочным половым связям;
- самоубийство;
- злоупотребление алкогольными напитками, психоактивными веществами, наркотиками;
- развитие сопутствующей психиатрической патологии — тревожное расстройство, расстройства пищевого поведения, психозы другого происхождения, синдром дефицита внимания с гиперактивностью (СДВГ);
- ухудшение течения других имеющихся заболеваний.

Согласно отчетам ВОЗ, только за 2004 год из-за биполярного расстройства во всем мире около 22 000 000 человек потеряли работоспособность⁷. По причине депрессивных нарушений ежегодно совершают самоубийство более 700 000 больных. Суицид находится на 4-м месте в топе причин смертности молодого населения 15-29 лет.
Причины маниакально-депрессивного психоза
Причины заболевания пока остаются предметом споров среди специалистов. Однако установлена роль таких факторов риска:
- Генетические изменения. Биполярное аффективное расстройство может наследоваться от ближайших родственников. Риск также повышен в семьях, где встречались случаи других нарушений эмоционального спектра.
- Проживание в крупных городах. Оно всегда связано с нервным напряжением.
- Физическое, сексуальное, психическое насилие.
- Особенности характера. Люди с шизоидными, меланхолическими и психастеническими типами личности, а также связанные с эмоциональной неустойчивостью, имеют большую вероятность возникновения биполярного расстройства.
- Начало менструаций (менархе).
- Беременность, роды, послеродовый период у женщин.
- Психотравмирующая ситуация. Стресс может быть острым или хроническим. Чаще всего речь идет о проживании в дисгармоничных семьях, тяжелых условиях труда, потере близкого человека. Тяжесть фактора определяется индивидуальной чувствительностью.
- Дисбаланс химических веществ в головном мозге, отвечающих за регуляцию психофизических функций (нейромедиаторов) — серотонин, дофамин, норадреналин.
- Тяжелое сопутствующие заболевание — рак, потеря конечности, инвалидность.
- Непреодолимые проблемы в повседневной жизни — финансовая недостаточность, война, стихийные бедствия, безработица.
Заболевание развивается при сочетании нескольких факторов риска на фоне генетической предрасположенности. Психосоциальные моменты чаще выполняют роль триггеров, которые провоцируют первые симптомы маниакально-депрессивного психоза или период обострения.
Большинство специалистов считает, что значимых различий в течении биполярного расстройства у мужчин и женщин нет. Однако при маниакально-депрессивном психозе у женщин есть изолированные факторы риска, которые делают их более уязвимой группой больных, — это беременность и роды⁶.

Психоз у мужчин
Маниакально-депрессивный психоз у мужчин часто начинается с гипомании, а не с депрессии. Они реже обращаются за помощью, принимая негативные симптомы за временные трудности. К тому же в обществе сохраняется патологический стереотип, что мужчины не должны жаловаться и проявлять слабость.
Диагностика маниакально-депрессивного психоза
Биполярные нарушения обычно выявляют в подростковом или молодом возрасте, но заболевание может возникнуть в любом периоде жизни. Для постановки диагноза существуют четкие критерии, описанные МБК 10 (Международная классификация болезней 10-го пересмотра)¹. Подтвердить диагноз по тестам и заполнению анкет из интернета нельзя, заключение имеет право делать только врач-психиатр после многоэтапной диагностики.

Для диагностики маниакально-депрессивных нарушений используют разные методы:
- сбор жалоб, в ходе которого врач выявляет скрытые симптомы депрессии, мании;
- тщательное изучение истории заболевания, начиная с раннего детства: вопросы задают членам семьи, которые видели, как меняется человек в течение многих лет;
- исключение органических причин появления психиатрической симптоматики (черепно-мозговые травмы, перенесенные инфекции нервной системы, тяжелые соматические болезни);
- исключение вероятности злоупотребления психоактивными веществами (это другой диагноз);
- использование специальных шкал (HCL-32, Колумбийская шкала суицидального риска);
- наружный осмотр тела;
- лабораторные методы — только по показанию для контроля за лечением или при подозрении на ранее недиагностированные сопутствующие заболевания;
- инструментальные методы — также по показанию;
- консультации смежных врачей (невролог, гинеколог, терапевт, эндокринолог), чтобы оценить возможные риски для здоровья перед назначением лечения или исключить органическую причину эмоциональных расстройств.
Обязательный критерий диагностики биполярного расстройства — установление минимум двух периодов обострения. Один из них должен соответствовать описанию (гипо)маниакального или смешанного эпизода. Клиническая картина должна совпадать с критериями, описанными в действующих клинических рекомендациях Минздрава¹.
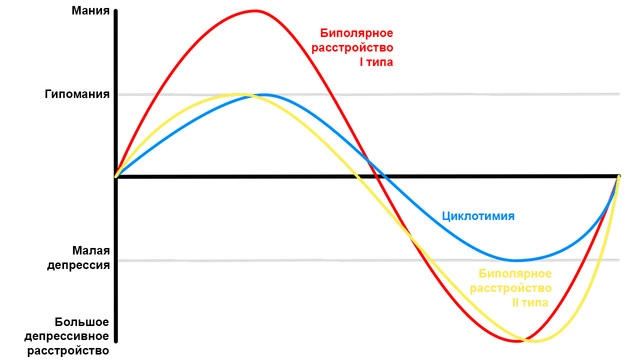
Классификация
Из-за сложности в постановке правильного диагноза очень важно разобраться в нюансах заболевания. Биполярное расстройство часто принимают за другие болезни. Маниакально-депрессивный психоз — это заболевание психики с хроническим течением. По МКБ-10 диагноз имеет код F31 с множеством подкатегорий, которые более детально расшифровывают текущее состояние больного¹.
В мировой практике биполярное расстройство классифицируется на такие виды⁵:
- I-й тип. Вариант, который должен проявляться минимум одним эпизодом депрессии и мании (смешанный тип тоже считается). Встречается чаще всего.
- II-й тип. Зарубежные специалисты считают биполярное расстройство II-го типа отдельным заболеванием. Чтобы поставить диагноз, у больного нужно подтвердить появление минимум одной гипомании и депрессии, но без развернутой мании.
- Неспецифическое биполярное расстройство (другое, неуточненное). Симптомы эмоциональных нарушений явно присутствуют, но их нельзя четко соотнести с действующими критериями для постановки диагноза.
Также заболевание различают по вариантам течения:
- Континуальное. Фазы депрессии непрерывно сменяют друг друга без светлых промежутков.
- Альтернирующее. Между эпизодами обострения присутствуют периоды улучшения состояния (эутимия). Однако в этот момент возможно резкое самоосуждение и болезненная критика пережитой ситуации.
- Быстроциклическое. Неблагоприятный вариант течения, при котором за год у одного больного развивается более 4 эпизодов мании и/или депрессии.
- Ультрабыстрые циклы — в среднем за 30 дней человек страдает от смены более 4 разных фаз.
- Ультра-ультрабыстрые циклы. Симптомы мании и депрессии хаотично меняются в течение 24 часов. Существует высокий риск опасных действий со стороны пациента.
Также встречаются разные виды смешанных состояний. Их тяжело отличить от симптомов других психиатрических заболеваний без четкого понимания всей истории болезни человека.
Прогноз
Залогом успешного достижения ремиссии является своевременно поставленный диагноз. Чем раньше больной начнет комплексное лечение, тем выше шанс на повышение качества жизни. Грамотно составленная схема лечения помогает практически полностью купировать основные симптомы обострения более чем у 70% больных уже в первые 6 недель терапии.
Однако тяжелые или быстрые варианты течения ухудшают прогноз. Человек, переживший множество смен депрессий и маний, имеет более высокий риск суицидального поведения. Один больной при отсутствии лечения может за жизнь испытать от 10 до 50 и более эпизодов обострения⁴.
Заключение
Маниакально-депрессивный психоз или биполярное расстройство — серьезное психическое заболевание, от которого нельзя избавиться полностью. Но его можно вполне эффективно лечить, сохраняя свой привычный жизненный ритм.
При лечении не стоит бояться приема назначенных препаратов. На сегодняшний день используют только средства с доказанной эффективностью, минимальным количеством побочных эффектов. Не менее важным аспектом борьбы с биполярным расстройством являются психотерапия и изменение образа жизни.
Источники
- Клинические рекомендации. Биполярное аффективное расстройство. Российское общество психиатров.
- Осипова Н.Н., Барденштейн Л.М., Беглянкин Н.И., Зайцева В.М., Новикова В.А., Гапонова В.Н. Факторы риска развития биполярного аффективного расстройства // Вестник Смоленской государственной медицинской академии. 2018.
- Довженко Т.В., Царенко Д.М., Юдеева Т.Ю. Биполярное аффективное расстройство. Клинические аспекты и коморбидность с другими расстройствами // Консультативная психология и психотерапия. 2020. Том 28. № 1. С. 166–179. doi:10.17759/cpp.2020280110
- Маша Пушкина, Евгений Касьянов. Биполярное расстройство. Гид по выживанию для тех, кто часто не видит белой полосы. 2020. ISBN: 978-5-17-120921-6
- Shah N, Grover S, Rao GP. Clinical Practice Guidelines for Management of Bipolar Disorder. Indian J Psychiatry. 2017;59(Suppl 1):S51-S66. doi:10.4103/0019-5545.196974
- Diflorio A, Jones I. Is sex important? Gender differences in bipolar disorder. Int Rev Psychiatry. 2010;22(5):437-52. doi: 10.3109/09540261.2010.514601. PMID: 21047158.
- WHO Library Cataloguing-in-Publication Data. The global burden of disease: 2004 update. ISBN 978 92 4 156371 0
- Anderson IM, Haddad PM, Scott J (December 27, 2012). "Bipolar disorder". BMJ (Clinical Research Ed.). 345: e8508. doi:10.1136/bmj.e8508














