Что такое бактериальный вагиноз?
Бактериальный вагиноз (БВ, дисбактериоз влагалища, гарднереллез) – это невоспалительное заболевание женской половой системы, при котором возникает дисбаланс между нормальной и патогенной микрофлорой влагалища.
Бактериальный вагиноз – самая распространенная причина патологических выделений из влагалища в детородном возрасте. Болезнь встречается у 12-80% обследованных женщин в разных регионах и проявляется у 37-40% беременных.¹ В целом дисбактериоз влагалища не опасен, но вызывает неприятные симптомы, которые напоминают клинику венерических заболеваний.
Причины бактериального вагиноза
В просвете влагалища постоянно размножаются различные микроорганизмы, которых насчитывается более 40 видов. Некоторые из них называют условно-патогенными. Это значит, что обычно они не приводят к развитию заболеваний, но могут их вызывать при определенных условиях (например, в результате ослабления организма из-за болезни, изменения среды влагалища и т.д.). В норме их жизнедеятельность контролируют:
- Гормональная система. Гормоны регулируют скорость обновления слизистой, к клеткам которой могут прикрепляться бактерии.
- Иммунитет. Иммунная система вырабатывает антитела, которые находятся на поверхности слизистой оболочки влагалища. Эти вещества нужны для того, чтобы препятствовать прикреплению и внедрению бактерий в клетки эпителия.
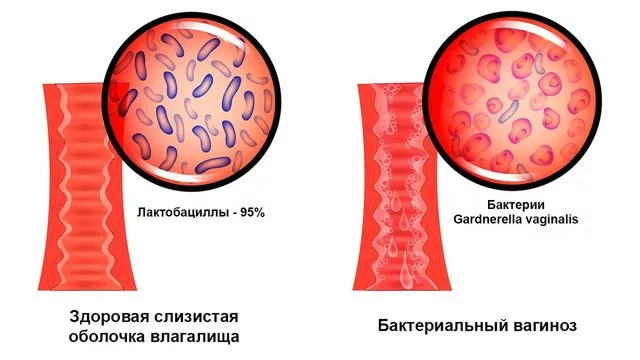
- Здоровая микрофлора. Большую часть микрофлоры влагалища составляют лактобактерии. По-другому их называют палочками Додерлейна. К ним относятся, например, L. acidofilus, L. casei, L. fermentum, L. cellobiosus, L. jensenii, L. gasseri, L. crispatus, L. plantarum, L. brevis, L. salivarius. Все вместе они обозначаются как Lactobacillus spp. Лактобактерии вырабатывают молочную кислоту, которая формирует во влагалище кислую среду (вагинальный pH должен составлять 3,8-4,4).¹ Кислая среда нужна для того, чтобы препятствовать размножению болезнетворных микроорганизмов.
Важно! В жизни женщины бывают периоды, когда количество лактобактерий во влагалище снижается, из-за чего его рН становится более щелочным. Так происходит в допубертатном возрасте (до наступления менструации), во время беременности и после менопаузы. Соответственно, в это время риск формирования дисбактериоза влагалища выше.
Нарушение работы хотя бы одной их контролирующих систем вызывает избыточное размножение болезнетворных микроорганизмов. Ранее считалось, что к бактериальному вагинозу приводит Gardnerella vaginalis, поэтому иногда его называют гарднереллезом (рис. 1). Однако в настоящее время установлено, что дисбиоз влагалища могут вызвать самые разные виды бактерий, включая: Bacteroides, Peptostreptococcus, Clostridiales spp., Fusobacterium, Eubacterium и др. Чаще всего болезнь провоцируют сразу несколько видов микроорганизмов.
Как передается бактериальный вагиноз
Дисбактериоз влагалища не передается половым путем и не относится к венерическим заболеваниям. В пользу этого говорят несколько фактов:
- Не существует свидетельств того, что бактерии, вызывающие БВ, передаются половым путем.
- Лечение одного из партнеров не предотвращает развитие дисбактериоза у другого партнера.
- Дисбактериоз влагалища может встречаться у детей и у женщин, не живущих половой жизнью.
Активная половая жизнь приводит к риску возникновения БВ не из-за передачи бактерий, а потому что в норме при половом акте кислотность влагалища снижается.
Помимо этого, возникновению заболевания способствуют:
- длительное применение внутриматочной спирали как средства контрацепции;
- подмывание с использованием средств, не предназначенных для интимной гигиены (мыло для рук, гель для душа, антисептические средства);
- спринцевание влагалища без назначения врача;
- применение агрессивных моющих средств при стирке нижнего белья;
- прием антибиотиков без назначения врача;
- травмы при родах;
- операции на промежности.
В бассейне, ваннах, бане, от туалетных сидений или контактов с другими предметами бактериальным вагинозом заразиться невозможно.⁵
Можно ли заниматься сексом при дисбактериозе влагалища?
Так как бактериальный вагиноз не является ИППП (инфекцией, передающейся половым путем), заниматься сексом при таком диагнозе можно. Тем не менее, обильные выделения и их неприятный запах могут стать психологической преградой для полового акта.
Классификация и стадии развития
Существуют следующие виды вагиноза в зависимости от того, какой результат был получен после взятия у женщины мазка из влагалища:
- Компенсированный БВ. В таком случае количество лактобактерий в мазке снижено. Компенсированная форма не имеет симптомов и выявляется в результате исследования. Такой тип часто наблюдается у здоровых женщин.⁵
- Субкомпенсированный БВ. В мазке малое количество лактобактерий и большое – условно-патогенной флоры. При такой форме проявляются клинические симптомы бактериального вагиноза.
- Декомпенсированный БВ. На микроскопии выявляется только условно-патогенная микрофлора. Ярко выражена клиника вагинального дисбиоза. При активном размножении условно-патогенных бактерий эта форма также может привести к неспецифическому вагиниту – воспалительному заболеванию влагалища.
Вагинит – это воспаление вагинальной слизистой оболочки, которое возникает из-за инфицирования половых путей. Оно проявляется обильными гнойными выделениями с гнилостным запахом, покраснением, зудом и жжением в области вульвы.
Течение вагиноза может быть:
- Острое или торпидное. В таком случае болезнь развивается однократно, рецидивов заболевания после излечения не наблюдается.
- Бессимптомное. Встречается примерно в половине всех случаев БВ. Бессимптомное течение никак не проявляет себя клинически, но регистрируется с помощью исследований.
- Моносимптомное. Единственный симптом при такой форме – выделения из влагалища.
- Полисимптомное. Эта форма активно проявляется, возможны различные сочетания симптомов БВ и рецидивы болезни.
Осложнения дисбактериоза влагалища
Чаще всего бактериальный вагиноз полностью исчезает без осложнений после лечения. Но без должного наблюдения и терапии БВ может приводить к:
- Инфекциям, передающимся половым путем (ИППП). Женщины с бактериальным вагинозом подвергаются повышенному риску заражения ВИЧ-инфекцией, а также генитальным герпесом, вирусом папилломы человека, гонореей и хламидиозом.⁵ У ВИЧ-позитивных пациенток дисбактериоз влагалища увеличивает вероятность заражения их половых партнеров ВИЧ.²
- Дополнительному риску осложнений после гинекологических операций, например, к инфекционным осложнениям после гистерэктомии, выскабливания полости матки.
- Воспалительным заболеваниям органов малого таза (ВЗОМТ). Вагинальный дисбиоз может стать причиной воспаления матки, маточных труб. Клиника ВЗОМТ включает в себя: боли внизу живота, боли глубоко в тазу во время полового акта, кровотечения после полового акта и в середине менструального цикла (между месячными). При появлении этих признаков стоит незамедлительно обратиться к врачу, потому что эти заболевания могут привести к вторичному бесплодию.
- Выкидышам и трудностям при зачатии ребенка.
Бактериальный вагиноз у беременных может приводить к преждевременным родам, хориоамниониту (воспаление окружающих плод оболочек), низкой массе тела новорожденных, послеродовому эндометриту.²
Симптомы вагиноза
Вагинальный дисбактериоз может протекать без каких-либо симптомов и выявляться как случайная находка при гинекологическом обследовании. В такой ситуации ставится диагноз компенсированного бактериального вагиноза.
Симптомы дисбиоза влагалища включают:
- Появление обильных или скудных выделений из половых путей. Их цвет может быть белым или сероватым, консистенция – жидкая, однородная. С течением болезни бели становятся желтовато-зелеными, более густыми. Объем выделений из влагалища в норме составляет до 2 мл в сутки, при БВ – около 20 мл в сутки. В период менструации и после полового акта этот объем увеличивается. Также характерным признаком бактериального вагиноза является резкий неприятный запах выделений, напоминающий запах гнилой рыбы. В этом его отличие от грибковых инфекций (кандидоза или молочницы), в случае которых бели не имеют выраженного запаха.⁴
- Зуд. Постоянный симптом, который может усиливаться во время менструации.
- Чувство жжения при мочеиспускании. Это редкий клинический признак, который появляется в случае раздражения слизистой мочеиспускательного канала.
- Дискомфорт во время полового акта.
Симптомы бактериального вагиноза могут возникнуть в любое время менструального цикла. Также необходимо помнить, что хотя дисбактериоз влагалища и не передается половым путем, он может возникать одновременно с венерическим заболеванием. В таком случае симптомы БВ сочетаются с клинической картиной ИППП.
Когда обратиться к врачу
Клинические проявления БВ могут быть похожи на симптомы инфекционных заболеваний, поэтому необходимо найти причину болезни.
Бактериальный вагиноз лечит врач акушер-гинеколог. Посетить его настоятельно рекомендуется, если:
- У вас большое количество выделений из половых путей с неприятным запахом, особенно в сочетании с лихорадкой.
- Симптомы появились в то время, когда у вас несколько половых партнеров или новый партнер. В таком случае может понадобиться обследование на ИППП.
- Клиника БВ начались во время беременности.
- Вы самостоятельно принимали безрецептурные препараты от грибковых инфекций, но проявления болезни сохраняются.³
Диагностика бактериального вагиноза
Диагностика выполняется на основании характерных симптомов заболевания, которые врач выявляет во время осмотра, и данных лабораторных исследований:
- Во время гинекологического осмотра врач берет мазок из верхней трети влагалища и влагалищной части шейки матки. Далее этот мазок окрашивается реактивами для определения различных бактерий и исследуется под микроскопом в лаборатории. Также под микроскопом определяются так называемые «ключевые клетки» – клетки вагинальной слизистой оболочки с плотно прикрепленными к ним различными бактериями. Микроскопия – это очень точный и чувствительный метод выявления дисбиоза влагалища.
- Для быстрой диагностики бактериального вагиноза применяется аминотест. К влагалищным выделениям добавляют 10% раствор гидроокиси калия. Усиление специфического рыбного запаха свидетельствует об активной жизнедеятельности анаэробных бактерий во влагалище. Эти микробы выделяют летучие амины, приводящие к неприятному запаху выделений, и вызывают бактериальный вагиноз.
- Для уточнения диагноза выполняется измерение кислотно-щелочного баланса влагалища (рН). При вагинальном дисбиозе этот показатель смещается в щелочную сторону из-за уменьшения количества здоровых молочнокислых бактерий во влагалище, и рН становится выше 4,5.
- ПЦР-диагностика. Это очень чувствительный и точный метод исследования. Для интерпретации мазка из влагалища используются различные тест-системы, такие как флороценоз, фемофлор.
Диагноз бактериальный вагиноз ставится при выявлении трех из четырех критериев Amsel:
- Однородные серовато-белые выделения из влагалища с рыбным запахом.
- Обнаружение «ключевых клеток» при микроскопии.
- Положительный аминотест.
- рН влагалища выше 4,5.¹
Самодиагностика вагиноза
Существуют специальные тест-полоски для самостоятельного определения вагинального кислотно-щелочного баланса. При их использовании необходимо нанести вагинальную жидкость на сенсорный элемент и подождать несколько секунд. Цвет индикатора полоски будет меняться в зависимости от кислотности выделений. Таким образом можно заподозрить у себя бактериальный вагиноз в домашних условиях. В этом случае рН будет выше положенных 4,5. Если же рН кислый и при этом есть неприятные симптомы (зуд, жжение), велика вероятность кандидоза – грибковой инфекции.
Лечение бактериального вагиноза
При компенсированной форме бактериального вагиноза, когда признаки заболевания отсутствуют, лечение может не потребоваться. Этот дисбактериоз влагалища появляется и проходит самостоятельно. При такой форме назначается терапия в следующих случаях:
- всем беременным;
- в случае риска невынашивания беременности при ее планировании и перед применением вспомогательных репродуктивных технологий (если у женщины ранее были выкидыши или преждевременные роды);
- перед введением внутриматочных средств (спираль как средство контрацепции);
- перед операциями на органах малого таза, в том числе перед проведением медицинского аборта.
При наличии клинических симптомов бактериальный вагиноз требует терапии для профилактики его осложнений. Половые партнеры-мужчины женщин с вагинальным дисбиозом в лечении не нуждаются.
В настоящее время применяется двухэтапная схема лечения. Первый этап – это антисептическая терапия. Ее целью является выведение из половых путей микрофлоры, вызвавшей заболевание. Для этого используют антибиотики системного действия (в таблетках) и местные антибактериальные препараты (мази, гели и вагинальные суппозитории). Для терапии бактериального вагиноза эффективны антибиотики группы нитроимидазолов, линкозамидов. Также эффективны антисептические растворы и комбинации антисептиков с кислотами. Широкое применение получили комбинированные местные препараты, которые сочетают несколько видов антибиотиков.¹
Важно! Все антибиотические средства назначаются курсами, обычно на 7-10 дней. Необходимо принять полный курс препаратов, которые прописал врач. Даже в случае скорого исчезновения симптомов во влагалище может остаться небольшое количество ослабленных болезнетворных бактерий. При прекращении приема антибиотиков эти микроорганизмы снова начнут активно размножаться, что приведет к усилению симптомов заболевания и возникновению антибиотикорезистентности. Это значит, что микрофлора больше не будет чувствительна к антибактериальному средству и для дальнейшего лечения нужно будет подбирать другой антибиотик.
Второй этап лечения – восстановление нормальной микрофлоры влагалища. Для этого используют вагинальные пробиотики – препараты с лактобактериями. Обычно это местные средства в виде вагинальных капсул, суппозиториев, растворов. Также могут назначаться препараты в таблетках для приема внутрь, но их эффективность ниже, чем лекарственных форм для местного применения.
В настоящее время популярность приобретают комбинированные локальные формы, в которых пробиотики сочетаются с женскими половыми гормонами. Особенно эффективны такие лекарства у пациенток с эндокринными нарушениями.¹
Вагиноз у беременных

Лечение бактериального вагиноза у беременных имеет свои особенности. Многие антибиотические средства способны проникать через плаценту и оказывать неблагоприятное влияние на плод. Поэтому беременным особенно важно лечить бактериальный вагиноз только у акушера-гинеколога и принимать лекарства строго по назначению врача. Акушер-гинеколог подберет антибиотик для локального применения, который будет безопасным для ребенка и будущей мамы. Во многих случаях лекарство целесообразно назначать с 20-22 недели беременности, чтобы не навредить развитию тканей плода. Начиная с третьего триместра можно применять и системные антибактериальные препараты. Второй этап лечения у беременных также проводится местно, при этом избегают гормональных и комбинированных средств.
При исчезновении симптомов заболевания необходимо посетить гинеколога для контроля излеченности через 2-4 недели после окончания терапии. Но и этого может быть недостаточно. Даже при правильном лечении примерно у половины пациенток могут возникать рецидивы вагинального дисбиоза через 3-12 месяцев после заболевания. Для лечения рецидивов подбирается антибиотик другой группы, могут применяться комбинированные антибактериальные средства.
Диета во время лечения дисбактериоза влагалища
Во время лечения рекомендуется сбалансированная диета: пища с низким уровнем сахара, содержащая фолиевую кислоту, бета-каротин, витамины D, E, A, C, кальций. От сладостей и продуктов, богатых простыми углеводами, следует отказаться. Постоянное и продолжительное увеличение уровня глюкозы в крови после еды может стать причиной снижения антиоксидантной защиты и окислительного повреждения клеток организма. Это влияет на реакцию организма на условно-патогенную микрофлору, в том числе на бактерии влагалища.⁵
Благоприятное воздействие на здоровую микрофлору влагалища имеют пищевые добавки с пробиотиками и пребиотиками.⁵
На первом этапе терапии следует отказаться от приема алкогольных напитков. Антибиотики замедляют расщепление этилового спирта в желудочно-кишечном тракте, что может привести к ухудшению самочувствия.
Прогноз и профилактика
Бактериальный вагиноз хорошо поддается терапии и не опасен для женщины. Прогноз этого заболевания для жизни и здоровья при должном лечении благоприятный.
Дисбактериоз влагалища может возникнуть у любой женщины, независимо от возраста, социального статуса, сексуальной активности. Снизить риск появления этого заболевания помогут несколько шагов:
- Исключение самостоятельного приема каких-либо антибиотиков.
- Лечение эндокринных гинекологических заболеваний.
- Поддержка иммунитета: избегание переохлаждений, профилактический прием витамина Д в холодное время года.
- Подмывание 1-2 раза в сутки.
- Отказ от спринцеваний во влагалище без предписания врача.
- Ношение белья из хлопка или с хлопковой подкладкой.
- Избегание вагинального контакта с чем-либо, что касалось ануса. Туалетная бумага, презервативы, сексуальные игрушки могут переносить во влагалище бактерии из прямой кишки. Эти микроорганизмы способны нарушить баланс вагинальной микрофлоры и привести к дисбактериозу.
- Тщательное очищение сексуальных игрушек после каждого использования.
Как правильно подмываться?

Для сохранения здоровой микрофлоры важно уметь подмываться правильно:
- Промывать необходимо только наружные половые органы (вульву) и избегать попадания воды и мыла во влагалище.
- Подмываться нужно теплой водой. Можно также использовать мягкое мыло для интимной гигиены, которое не раздражает кожу и имеет кислый рН.
- Перед процедурой нужно вымыть руки. Необходимо развести половые губы в стороны и аккуратно очистить складки мягкой мочалкой или рукой.
- Рекомендуется ежедневно мыть задний проход и область между вульвой и анусом. Мыть необходимо «спереди назад» – сначала вульву, затем анус. В противном случае бактерии из заднего прохода могут распространиться на влагалище, что может привести к вагинальному дисбиозу или другим инфекциям, например, циститу.
- После подмывания необходимо промокнуть область промежности полотенцем. Полотенце должно быть индивидуальное и отдельное для подмывания.
Заключение
Дисбактериоз влагалища – распространенное заболевание, с которым может столкнуться каждая женщина. Болезнь не опасна и хорошо поддается терапии, но лечить ее нужно у врача акушера-гинеколога. В настоящее время существует несколько видов препаратов, из которых специалист подбирает наиболее эффективный и подходящий для конкретной пациентки. Соблюдение нескольких простых правил личной гигиены поможет существенно снизить риск появления бактериального вагиноза.
Источники
- Российское общество акушеров-гинекологов. Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин // Москва, 2019.
- Bacterial vaginosis, Wikipedia
- Bacterial vaginosis, Mayoclinic
- Bacterial vaginosis, WebMD
- M. Mizgier, G. Jarzabek-Bielecka, K. Mruczyk, W. Kedzia. The role of diet and probiotics in prevention and treatment of bacterial vaginosis and vulvovaginal candidiasis in adolescent girls and non-pregnant women. Ginekol Pol 2020; 91(7): 412-416.












