Что такое аритмия
Аритмией называют сердечный ритм, выходящий за рамки нормального сердцебиения, при котором сердце человека начинает сокращаться слишком быстро, медленно и/или нерегулярно. Подобное явление вызывается нарушением скорости или порядка воздействия электрических импульсов на мышечную ткань сердца (миокард), что ведет к неправильному процессу сокращения сердечной мышцы и нарушениям кровообращения.
Аритмия может ощущаться как дискомфорт, трепет или боль в груди, сопровождаться головокружением, повышенным потоотделением, одышкой и тошнотой и более грозными проявлениями.
Существует множество факторов, которые могут нарушить нормальный ритм сердца. Некоторые из них обусловлены физиологическими особенностями организма. Своим влиянием на скорость и частоту работы сердца эти факторы были объединены в заболевание — аритмия (дизритмия). Приступы аритмии могут испытывать даже абсолютно здоровые люди в любом возрасте. Они могут быть незаметны и не несут серьезной опасности, но в некоторых случаях, аритмии могут вызвать ряд серьезных осложнений и даже стать причиной смерти.
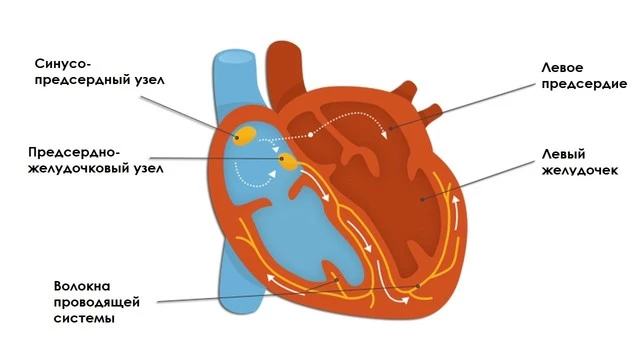
Сердце — орган, который работает “без остановки” на протяжении всей жизни человека. Оно состоит из 4 отделов: 2 желудочков и 2 предсердий, которые попарно сокращаются и перекачивают кровь по всему телу. Совокупная работа всех отделов сердца называется сердечным ритмом.
Сердцебиение регулируются электрическими импульсами, которые возникают в синусовом узле (скоплении электрогенерирующих клеток), расположенном в правом предсердии. Импульсы с определенной частотой воздействуют на мышечные волокна предсердий, вызывают их сокращение и заставляют перекачивать кровь по отделам сердца и далее по всему организму.
У здорового человека, в зависимости от возраста, веса и эмоционального состояния, нормальный сердечный ритм варьирует от 60 до 88-90 ударов в минуту. Такой диапазон обусловлен тем, что кровь переносит по организму кислород (и ряд других веществ, необходимых для жизнедеятельности). Если ритм изменится, количество кислорода может стать больше или меньше, чем нужно, что может привести к негативным последствиям.
Симптомы аритмии
Симптоматика аритмии разнообразна. Существуют проявления аритмии, которые человек не в состоянии выявить без врачебной помощи. Самостоятельно можно определить только некоторые из них.
Наиболее характерные для аритмии симптомы:
- Учащенное сердцебиение (тахикардия);
- Замедленное сердцебиение (брадикардия);
- Замирание сердца при нарушении порядка сокращений отделов сердца;
- Одышка из-за нехватки кислорода при замедленном сердцебиении;
- Боли в груди;
- Состояние тревоги;
- Быстрая утомляемость;
- Повышенное потоотделение;
- Частое мочеиспускание;
- Потеря сознания из-за гипоксии.
Для выявления симптомов, связанных с нарушением работы синусового узла и проводящей системы сердца необходима врачебная помощь, так как самостоятельно человек не способен их диагностировать без специализированных приборов, особенно на начальных этапах заболевания.
Классификация аритмий
Аритмия вызывается множеством факторов нарушающих работу сердца. Эти нарушения классифицируются как по их происхождению (предсердия или желудочки), так и по скорости сердцебиения которые они вызывают.
Синусовая тахикардия
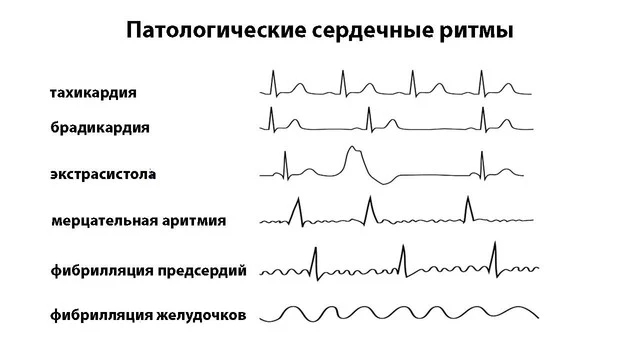
Тахикардия — вид аритмии, при которой частота сердечных сокращений (ЧСС) превышает 90 ударов в минуту. Она возникает из-за увеличения скорости генерации синусовым узлом электрических импульсов. При этом последовательность сокращений отделов сердца не нарушается. Выделяют два вида тахикардии: патологическую и физиологическую.
Физиологическая тахикардия
Физиологическая тахикардия может быть вызвана различными внешними факторами, такими как стресс или повышенная физическая нагрузка, употребление энергетических напитков и кофеина. Со временем, при отсутствии раздражителей, сердечный ритм приходит в норму без риска развития негативных последствий. Опасность развития патологий возникает из-за регулярных и частых нарушений ЧСС.
Патологическая тахикардия
Патологическая тахикардия возникает при наличии у человека заболеваний сердца. Причиной могут стать изменения, не свойственные человеческому организму: уменьшение количества циркулирующей крови, повышенная температура, недостаток кислорода в крови, патология центральной нервной системы и другие заболевания.
Синусовая брадикардия
Брадикардией называют такой ритм, при котором ЧСС (частота сердечных сокращений) не превышает 60 ударов в минуту. Низкая ЧСС не всегда свидетельствует о проблемах в работе сердца. В состоянии покоя у тренированных людей, людей со здоровым сердцем, которое способно перекачивать большое количество крови в одно сокращение, часто наблюдается брадикардия. Брадикардия может вызываться препаратами, эффект которых направлен на снижение кровяного давления.
В определенных случаях брадикардию можно считать нормой, однако зачастую она может свидетельствовать о патологии. Также, как и тахикардия, брадикардия может вызываться неправильной работой синусового узла, либо повреждением проводящих путей сердца, по которым распространяются электрические импульсы.
Блокады сердца
Блокады сердца — этот аритмии, вызванные уменьшением скорости проведения электрических сигналов по сердцу из-за замещения сердечной мускулатуры на рубцовую (соединительную) ткань. Рубцовая ткань не способна проводить электрические импульсы, она блокирует проводящие участки сердца.
Развитие рубцовой ткани может быть вызвано воспалением кардиомиоцитов (мышечных клеток сердца) из-за перенесенных инфекционных, паразитарных заболеваний или инфаркта миокарда. Блокады могут приводить к брадикардии, гипоксии мозга и даже смерти.
Синусовая аритмия
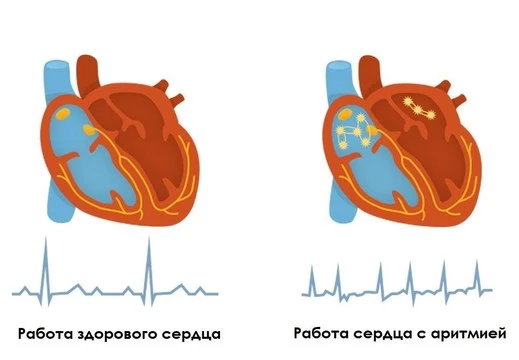
Синусовая аритмия характеризуется нормальной последовательностью сокращений отделов сердца, но при этом нарушена частота этих сокращений относительно друг друга. В таком случае человек может чувствовать, что сердце «готово выпрыгнуть из груди», или на некоторое время «замирает».
Синусовая аритмия может возникать в результате перенесенного стресса, физических нагрузок и даже после приема пищи. В этих случаях аритмия не является проявлением физического отклонения, такая непостоянность сердечного ритма относится к физиологическому состоянию организма. Однако нередко синусовая аритмия является следствием развития заболеваний сердца или других внутренних органов.
Синдром слабости синусового узла
Синдром слабости синусового узла (СССУ) вызывается нарушением работы синусового узла в результате частичной или полной утраты его автоматизма. В таком случае нормальная генерация электрических импульсов невозможна, что может привести к возникновению синусовой брадикардии. У людей, страдающих СССУ, на поздней стадии увеличивается вероятность полной остановки сердца.
Выделяют несколько форм СССУ в соответствии с особенностями их клинического проявления:
- Латентная форма, при которой дисфункцию синусового узла можно выявить только благодаря углубленным электрофизиологическим исследованиям. При латентной форме СССУ нет строгих ограничений на физическую нагрузку или рекомендаций для имплантаций электрокардиостимулятора.
- Компенсированная форма характеризуется слабовыраженными клиническими проявлениями. Пациент может жаловаться на головокружение и головные боли. Рекомендуется частичное ограничение на физическую нагрузку. В некоторых случаях показана имплантация кардиостимулятора для компенсации потери функций синусового узла.
- Декомпенсированная форма характеризуется явно выраженной синусовой брадикардией. Пациенты испытывают головные боли, головокружения, предобморочные состояния. Рекомендуется исключение физических нагрузок. Настоятельно рекомендуют имплантацию кардиостимулятора.
Синдром слабости синусового узла может протекать остро и хронически. Острую форму СССУ часто наблюдают при инфаркте миокарда.
Экстрасистолия
Экстрасистолия — внеочередное или преждевременное сокращение отдельной сердечной камеры. Данный тип аритмии вызывается нарушением в прохождения электрического импульса из синусового узла в желудочки. Характеризуется наличием очага активности вне синусового узла. Приступы экстрасистолии наблюдаются у 60-70% людей на протяжении всей жизни и являются ответной реакцией на внешние раздражители. Например никотин, алкоголь, кофеин или резкую физическую нагрузку.
Частые экстрасистолы могут вызывать тревогу, страх, чувство нехватки воздуха, потливость и головокружение.
Пароксизмальная тахикардия
Главной особенностью пароксизмальной тахикардии является ее внезапное возникновение, и такое же внезапное прекращение. При данном виде аритмии частота сердечных сокращений может достигать от 150 до 250 ударов в минуту. По времени, приступ может занимать от нескольких секунд до нескольких часов. В редких случаях приступ может длиться несколько дней.
Пароксизмальная тахикардия не является конкретным диагнозом. Она может быть симптомом одного из нескольких заболеваний в зависимости от того, в каком отделе сердца зародился сбой работы синусового узла.
Приступ пароксизмальной тахикардии может сопровождаться резким повышением артериального давления, головокружением и обмороком, а результатом такого учащенного сердцебиения может стать обильное и частое мочеиспускание.
Смешанные аритмии
Смешанные аритмии возникаю в результате снижения работоспособности сразу нескольких систем сердца. Наблюдаются нарушения как в работе синусового узла и скорости генерации электрических импульсов, так и в проводящей системе сердца, которая не способна в полной мере транспортировать импульсы.
Смешанная аритмия является одним из наиболее опасных заболеваний в связи с тем, что для его лечения необходим комплексный подход. В этом случае методы лечения могут вступать в конфликт друг с другом оказывая минимальный эффект.
Причины аритмии сердца
Аритмия может быть вызвана рядом причин связанных с сопутствующими заболеваниями человека, среди них:
- Нарушение работы щитовидной железы;
- Диабет;
- Ишемическая болезнь сердца;
- Склероз сердечной ткани;
- Повышенное артериальное давление;
- Инфаркт.
Внешние факторы, которые могут привести к возникновению аритмии:
- Стресс и тревога;
- Прием ряда лекарственных препаратов;
- Тяжелые физические нагрузки.
Риск возникновения аритмии может увеличиваться из-за:
- Возраста человека (вероятность возрастает каждые 10 лет);
- Состояния окружающей среды;
- Хронических заболеваний;
- Наследственных заболеваний;
- Уровня холестерина;
- Избыточного веса;
- Малоподвижного образа жизни;
- Хирургического вмешательства в сердечно-сосудистую систему.
От аритмии могут страдать и мужчины, и женщины всех возрастных групп. Однако женщины более подвержены аритмии из-за большего количества гормональных процессов, проходящих в их организме, которые могут нарушить работу проводящей и электрогенерирующей систем. В то же время мужчины чаще подвержены ишемической болезни сердца.
Диагностика аритмии
Диагностику аритмии начинают с изучения врачом симптомов, которые сообщает пациент. Врач соберет анамнез: проверит историю болезни и возможные похожие случаи в истории болезни близких родственников. Проведет физикальный осмотр на наличие отеков на лодыжках и ступнях. В дальнейшем применяют методы, дающие более точный результат.
Электрокардиография
Главным методом оценки работы сердца является электрокардиография (ЭКГ). Метод основан на регистрации электрических импульсов синусового узла и дальнейшей расшифровке полученных результатов, которые отображаются на графике работы сердца.
Благодаря методу ЭКГ существует возможность наблюдать за всеми изменениями, нарушениями и особенностями работы сердца, тем самым диагностируя заболевания сердца, в том числе и аритмию.
Электрофизиологическое исследование
Углубленным методом диагностики работы сердца является электрофизиологическое исследование (ЭФИ). Данный метод применяют в том случае, когда наличие заболевания сердца не ставится под сомнение. Он отличается от ЭКГ более широким спектром анализируемых данных. Различают два вида ЭФИ:
- Неинвазивный метод исследования сердца, посредством введения диагностического электрода через ротоглотку (носоглотку) на глубину 40-50 см, до уровня сердца, и дальнейшего снятия ЭКГ;
- Инвазивный метод, проводится путем введения катетеров-электродов через бедренную вену к сердцу и последующей оценки функционального состояния работы сердца.
Для получения дополнительных данных могут проводиться дополнительные анализы:
- Анализы крови, для проверки веществ которые могут увеличить риск возникновения аритмии (гормоны щитовидной железы, калий);
- Рентген или эхокардиография (ЭХО) грудной клетки для определения размеров сердца и его формы;
- Тест физической нагрузкой;
- Ношение портативного или вживленного кардиорегистратора для наблюдения за работой сердца в течение длительного времени.
Для самостоятельной проверки работы сердца рекомендуют использовать тонометр — прибор, регистрирующий уровень кровяного давления и пульс.
Лечение аритмии
Курс лечения составляется на основе причин возникновения аритмии и степени тяжести заболевания. Курс может включать в себя прием лекарственных препаратов, применение лечебных терапий, хирургическое вмешательство, рекомендации для снижения рисков рецидива и диету.
Ниже мы подробнее рассмотрим основные виды терапии.
Мануальная терапия
Если аритмия не вызывает серьезных осложнений или находится на начальных стадиях, врач может посоветовать методику мануальной терапии, или вагальных маневров.
К ним относят методы воздействия на блуждающий нерв (самый длинный нерв вегетативной системы человека) ответственный за работу синусового узла. Воздействие на блуждающий нерв вызывает выделение ацетилхолина, химического вещества, способного снизить ЧСС.
Основные вагальные маневры:
- Маневр Вальсальвы — попытка выдохнуть с зажатым носом и ртом. Создаваемое в груди давление вызывает активацию блуждающего нерва;
- Кашель — также помогает создать давление в груди;
- Прижимание на минуту коленей к груди. Наиболее эффективно для детей;
- Умывание холодной водой в течении нескольких секунд, холодный душ;
- Массаж сонной артерии, проводимый исключительно специалистом.
Важно! Массаж сонной артерии может вызвать инсульт, особенно в пожилом возрасте или при перенесенном в недавнем времени (3 месяца). Это также может быть опасно для детей. В любом случае, прежде чем практиковать любые из перечисленных маневров, необходимо проконсультироваться с врачом.
Лечение лекарственными препаратами
Лечение препаратами может проходить совместно с хирургическими процедурами для увеличения их положительного эффекта.
Бета-блокаторы препятствуют воздействию гормонов стресса — адреналина и норадреналина на сердце и сосуды. Это приводит к замедлению частоты сердечных сокращений, снижению сердечного выброса, снижению артериального давления.
Блокаторы кальциевых каналов препятствуют движению кальция в тканях сердца и кровеносных сосудах. Это приводит к снижению артериального давления.
Антикоагулянты и антиагреганты повышают «текучесть» крови, препятствуя тромбообразованию. Так как при некоторых формах сердечных аритмий могут образовываться тромбы в камерах сердца, повышается риск развития ишемического инсульта. Поэтому при комплексном лечении сердечных аритмий применяют лекарственные препараты этой группы.
Препараты не стоит принимать самостоятельно — их назначит врач.
Хирургическое лечение
Кардиостимулятор
При нарушении работы синусового узла применяют процедуру вживления под кожу в области сердца или живота специального устройства — кардиостимулятора. Это устройство, восстанавливающее нормальную скорость и частоту генерации электрических сигналов. Кардиостимулятор устанавливают при брадикардии или блокадах сердца.
Катетерная абляция
Данную процедуру выполняют посредством нанесения рубцов (порезов) на пораженные участки сердца. Рубцы препятствуют прохождению электрических сигналов, тем самым изменяя характер общей работы сердца.
Коронарное шунтирование
Шунтирование — это имплантация обходных сосудов (шунтов) в сердце. Искусственные сосуды размещают вокруг коронарных артерий, если они не способны пропускать достаточное количество крови с кислородом к сердцу. Обычно, шунтирование назначают при ишемической болезни сердца. Это обычная операция, которая переносится достаточно легко.
Диета при аритмии
Здоровое питание является эффективным способом лечения и профилактики аритмии.
При сердечно сосудистых заболеваниях существует перечень рекомендаций по составлению диеты:
- Количество потребляемых калорий не должно превышать количество сжигаемых;
- Рацион должен быть разнообразным, включающим все типы продуктов, растительного и животного происхождения;
- Употреблять молочные продукты с низким содержанием жира или обезжиренные;
- Сократить или исключить потребление напитков с большим содержанием сахара;
- Рацион должен включать рыбу содержащую жирные кислоты Омега-3 (сельдь, лосось, форель);
- Важны цельнозерновые продукты, богатые клетчаткой культуры;
- Птицу и рыбу употреблять без кожи с минимальным количеством жира;
- Сократить количество соли.
Правильно подобранный рацион и активный образ жизни значительно снижают риск развития аритмий и способствуют скорейшему выздоровлению.
Профилактика аритмии
Чтобы исключить риск возникновения аритмии необходимо пройти общее обследование на выявление различных заболеваний, развитие которых может нанести вред сердечно-сосудистой системе.
Регулярные наблюдения у врача, особенно с увеличением возраста или после перенесенных тяжелых заболеваний, контроль уровня артериального давления и уровня холестерина помогут избежать внезапного проявления болезни и начать терапию на начальных стадиях.
Здоровый, активный образ жизни, отказ от употребления алкоголя и курения также снижает риск возникновения сердечно-сосудистых заболеваний. В модификацию образа жизни входит следование здоровой диете. Иногда заболевание легче предотвратить, чем лечить.
Занятия спортом, йогой и медитациями уменьшают уровень стресса, значительно влияющего на ЧСС. Рекомендуется точное соблюдение предписания врача при уже имеющемся диагнозе.
Осложнения
Увеличение и снижение сердечного ритма является нормальной ответной реакцией организма на внешние раздражители и не несет прямого вреда, однако слишком частые приступы аритмии могут привести к негативным последствиям.
Поздно выявленная аритмия без надлежащего лечения может вызвать ряд заболеваний:
- Инсульт может быть вызван фибрилляцией желудочков (частых несистематических сокращений), что ведет к замедленному току крови. В таких случаях кровь может сбиваться в плотные сгустки, которые могут закупорить мозговые артерии, вызывая повреждения мозга;
- Застойная сердечная недостаточность вызывается частыми и длительными тахикардиями и брадикардиями;
- Некоторые аритмии могут способствовать развитию других видов аритмий;
- из-за снижения притока крови к мозгу в результате аритмии, возрастает вероятность развития болезни Альцгеймера и деменции;
- Высока вероятность внезапной остановки сердца.
Заключение
Аритмии можно лечить и контролировать. Своевременное обращение за врачебной помощью, ведение здорового образа жизни и избегание стрессовых ситуаций могут значительно уменьшить частоту приступов аритмии или полностью устранить проблему.
Источники
- Аритмия сердца — Клиника Майо
- Аритмия — NHS
- Белялов Ф.И. Аритмии сердца / Ф. И. Белялов // Иркутск: РИО ИМАПО, 2011. — 333 с.