Общие сведения
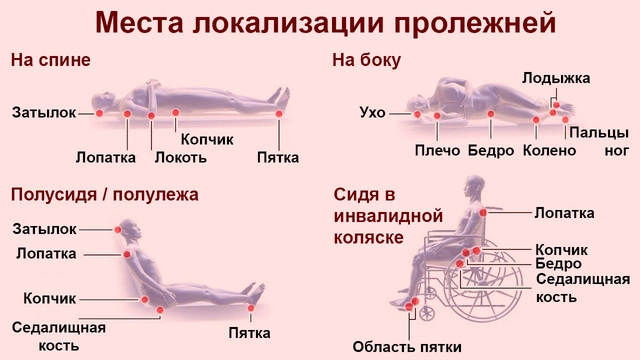
Пролежнями называется омертвение участков мягких тканей, чаще всего в проекции костных авступов - седалищных бугров, крестца, больших вертелов бедренных костей, локтей, пяток и т.д. Образуются пролежни в результате длительного трения или сдавливания у лежачих больных из-за ненадлежащего ухода, в результате травм или сопутствующих заболеваний, например диабета или инсульта. Большему риску подвергаются пожилые люди, потому что их кожа более тонкая, люди с инвалидностью и те, у кого замедленная регенерация кожи. Начинать лечение пролежней необходимо на начальных стадиях, когда мягкие ткани еще не разрушены и не образовались глубокие раны, иначе избежать хирургического вмешательства будет сложно.
Стадии развития
Пролежни классифицируют по-разному, но обычно выделяют 4 стадии, в зависимости от степени поражения кожных покровов:
- Стадия 1. Покров кожи не нарушен, но кожа огрубела, видна покрасневшая область, может выглядеть как солнечный ожог. Появляется зуд, а кожа может болеть. На этой стадии язв еще не наблюдается.
- Стадия 2. Кожа отчётливо красная, могут быть волдыри, открытые раны. Верхние слои кожи истончаются и начинают отмирать, появляется легкий отек.
- Стадия 3. Рана распространяется до более глубоких слоев кожных покровов, но без повреждения мышц. Пролежень становится похожим на воронкообразную рану, становится уязвимее перед инфекциями.
- Стадия 4. Разрушается большинство слоев кожи, процесс распространяется в костную, мышечную и жировую ткани — развивается некроз. Значительно возрастает вероятность летального исхода от гнойно-септических осложнений.
Осложнения пролежней
Уже на второй стадии образуются пролежневые раны. Осложнения очень опасны: могут быть поражены кости, суставы, а также мышцы. Всё это чревато развитием гнойных заболеваний. Самым серьёзным осложнением пролежней является гнойный сепсис, который поражает весь организм больного, в результате чего человек может погибнуть.
Как и какими препаратами обрабатывают пролежни
В борьбе с пролежнями выделяют 2 компонента терапии — устранение инфекций и усиление регенерации тканей. В качестве профилактики возникновения пролежней требуется применение средств для обработки поврежденных участков кожи с помощью антисептических и ранозаживляющих средств. Для обработки ран следует исключить марганцовку, перекись водорода, йод и зелёнку. Чаще всего используют средства, содержащие в себе повидон-йод в качестве антисептика, так как в нём не содержится спирт и он обладает более длительным действием по сравнению со спиртовым раствором йода.

Пролежни также обрабатывают мазями, образующими активный метаболит — пантотеновую кислоту. Эффективными препаратами в качестве ухода за пролежнями являются серебросодержащие и коллагеносодержащие мази. Сами раны не стоит трогать руками, а обрабатывать поврежденные поверхности прямо из флакона. Важно использовать средства, которые требуют редкой смены повязок (не чаще раза в сутки).
Важно! Некоторое время назад лечение пролежней у лежачих больных по ошибке проводилось ионообменными средствами, такими как хлоргексидин, йодинол и другие. Но эти средства изменяют проницаемость мембран клеток, уменьшают клеточное противостояние к бактериям и убивают лейкоциты — что не способствует эффективному лечению пролежней.
Повязки
На поврежденную область накладывают специальные повязки, чтобы защитить рану и ускорить заживление или удалить небольшие участки отмерших тканей. Также они поддерживают оптимальный «микроклимат» раны. При необходимости большие участки отмерших тканей могут быть удалены хирургически либо устраняются специальным антисептическим раствором.
Существует 2 типа повязок:
- из гидрофильных полимеров — содержат в себе индивидуальный гель, стимулирующий рост новых клеток кожных покровов, при этом здоровая кожа остаётся сухой;
- состоящие из водорослей (альгинаты) — содержат в себе кальций и натрий, которые ускоряют процесс заживления тканей.
Хирургическое лечение
Большие раны 3 и 4 стадии требуют хирургического вмешательства. Операция может заключаться в очистке раны и сшиванием ее краев, либо с помощью кожных лоскутов, взятых с другого участка тела. Данная операция весьма сложная, так как у пациентов с пролежнями чаще всего ослаблен иммунитет и присутствует основное заболевание. Поэтому велик риск осложнений, среди них: кровоизлияния, тромбоз глубоких вен, отмирание кожного лоскута, инфекции и другие. Несмотря на это, операция необходима, чтобы спасти человека от более серьезных осложнений, например, от гангрены.
Кожные лоскуты используют зачастую для поверхностных больших ран. Но так как лоскуты лишены собственного кровоснабжения, то им необходимы меры профилактики — чтобы не нарушалось кровообращение и не произошло отторжения. При этом, кожно-мышечные лоскуты являются методом выбора при защите крупных выступов костей. Хирургическое лечение может сильно улучшить качество жизни людей, столкнувшихся с такой проблемой, как пролежни. Хирургическое вмешательство является благотворным, если было соблюдено оптимальное дооперационное лечение.
Лечение пролежней в домашних условиях
В домашних условиях можно лечить пролежни только на первой и второй стадии. Для этого важно строго соблюдать рекомендации врача и не заниматься самолечением, ведь доктор знает, как обеспечить уход за пролежнями безопасно и эффективно, чем помазать и какую повязку наложить. В основе лечения пролежней на ранних этапах лежит восстановление кровообращения в поврежденных кожных покровах. Кровообращение может улучшить массаж, либо его можно стимулировать с помощью разогревающих мазей.
В домашних условиях необходимо регулярно следить за возможным развитием признаков пролежней. Если этого не делать, то могут возникнуть тяжелые осложнения даже на начальных стадиях пролежней. Если не учитывать мероприятия для предотвращения пролежней, то мази, повязки и противопролежневые матрасы не всегда смогут помочь с лечением. А методы народной медицины могут лишь усугубить ситуацию с лечением.
Как быстро вылечить пролежни
Быстро вылечиться от пролежней возможно не всегда, но существует ряд методов, благодаря которому можно эффективно избавиться от них на начальных стадиях.
Для этого необходимо:
- аккуратно промывать пролежни, чтобы в рану не попала инфекция;
- пролежень на первой стадии можно смазать защитным кремом, в составе которого содержится цинк, а также накладывать повязки с использованием ранозаживляющего крема;
- вовремя менять повязки, но не чаще одного раза в день, чтобы действующие вещества успели впитаться в пораженную часть раны.
Медицинские повязки благоприятно влияют на повреждение. Они защищают от загрязнений и очищают от гноя. А также увеличивают скорость регенерации тканей и поддерживают наилучшие условия для влажного заживления ран.
В случае невыполнения данного ряда методов эффективного лечения от пролежневых ран, терапия может затянуться на долгое время.
Профилактика пролежней

Пролежни появляются у людей, не контролирующих работу своих мышц и тех, людей, кто не может оперативно реагировать на сдавливание своих частей тела или конечностей. Можно предугадать возникновение этой проблемы у людей с недостаточной двигательной функцией, если соблюдать рекомендации по предупреждению возникновения пролежней. Непрерывное наблюдение за кожей больного, подверженного риску, является необходимым условием профилактики.
Современная медицина предлагает множество средств, помогающих снять давление с незащищенных частей тела. Основными являются специализированные матрасы и подушки. Их следует выбирать по рекомендации лечащего врача.
Следует приобретать матрас пациентам с подверженностью к пролежневым ранам и лежачим больным на начальных стадиях по индивидуальным меркам. Матрас должен быть наполнен специальной пеной, чтобы помочь смягчить давление на тело и силу трения. Людям с пролежнями третьей и четвертой стадии необходим матрас с более сложной защитной системой.
Комплекс мер по предупреждению пролежней:
- побуждать больного к реализации разнообразных действий, ему необходимо менять положение при пролежнях;
- не выполнять за человека действия, которые ему под силу;
- плавно увеличивать разнообразие его жизнедеятельности;
- аккуратно очищать кожу больного и не забывать уделять время гигиене;
- массировать кожу с помощью активизирующего крема или геля;
- следить за диетой больного, питание должно обеспечить организм нужными питательными веществами, следует ограничить употребление соли и животных жиров.
Чтобы предотвратить повторного развития пролежней, необходимо тщательно следить за здоровьем больного, вовремя распознавать признаки пролежней, не рисковать и не заниматься самолечением, а также консультироваться со специалистами.
Заключение
Пролежни могут стать проблемой в некоторых случаях, но зачастую они поддаются контролю и лечению. Главное, помните, что нельзя оставлять всё на самотёк и необходимо вовремя предугадать появление этой проблемы у людей с ограниченной двигательной функцией. Также важно не забывать, что пролежни необходимо промывать так, чтобы в рану не попала инфекция, нужно вовремя накладывать и менять повязки, побуждать больного к выполнению разнообразных двигательных функций, следить за его или её диетой.
Помните, что пролежни не появляются у здоровых людей. Таким повреждениям кожного покрова подвержены, прежде всего, люди, которые не в состоянии двигаться самостоятельно в полной мере: пожилые, люди с инвалидностью и медленной регенерацией кожи.
Источники
- Ayman Grada, Tanya J. Phillips, MD. Пролежни - Дерматологическая патология // Справочник MSD - 2019
- Bedsores (Decubitus Ulcers) // Harvard Medical School - 2020