Причины появления пролежней
Есть три основных причины образования пролежней:
- Кожа и мягкие ткани надолго сдавливаются, когда человек остается без движения. Нарушается кровоснабжение тканей, их питание. При сильном сдавливании на отдельных участках пролежни могут появляться всего за 3-4 часа.
- Кожа может повреждаться из-за натирания. Обычно это происходит из-за складок на постельном белье, слишком тесной или имеющей грубые, выступающие швы одежды. Повреждение верхнего слоя кожи приводит к быстрому образованию ран.
- Высокая влажность вызывает мацерацию кожи (ее набухание, размягчение), и из-за этого она повреждается быстрее и сильнее. Влажность становится повышенной, если гигиена после мочеиспускания недостаточно тщательная.
Пролежни часто образуются, если уход за лежачим больным является недостаточно тщательным, если он редко двигается, если есть проблемы с гигиеной.
Есть несколько факторов, под влиянием которых риск повреждения кожи дополнительно увеличивается:
- человек не может двигаться без посторонней помощи;
- кожа является сухой, тонкой или хрупкой (причиной этого в том числе может быть пожилой возраст);
- больной весит слишком много или слишком мало;
- несбалансированное, содержащее недостаточно белка питание, а также анемия;
- использование неудобной, неподходящей постели или инвалидного кресла;
- прием влияющих на водно-солевой баланс лекарств;
- недержание кала или мочи;
- диабет и другие заболевания, связанные с нарушением питания тканей и кровообращения;
- потеря чувствительности при неврологических заболеваниях (если человек не чувствует боль).
Риск возникновения пролежней появляется уже тогда, когда человек остается без движения дольше, чем на 2 часа. Если больной не способен двигаться самостоятельно, для предотвращения появления пролежней его переворачивают, помогают ему сменить позу, чтобы одни и те же участки кожи не оставались сдавленными надолго.
Чем опасны пролежни?
Участки, на которых образуются пролежни, сильно болят. Без лечения на коже могут появляться глубокие раны. В этом случае возрастает риск присоединения инфекции, развития сепсиса. У пролежней могут быть следующие осложнения:
- флегмона, абсцесс: острое воспаление с накоплением гноя в мягких тканях;
- некротический целлюлит, фасциит или миозит — тяжелая инфекция, поражающая мягкие ткани;
- артрит, кортикальный остеомиелит, развивающийся в результате инфекции суставов и костей;
- сепсис — системная воспалительная реакция в ответ на тяжелую инфекцию.
При тяжелом течении пролежни могут стать причиной смерти.
Тревожные симптомы
Пролежни развиваются постепенно. Чтобы вовремя заметить их, важно регулярно проверять состояние кожи. На первой стадии появляются покраснения. Если надавить на такой участок, он не белеет. Наощупь кожа может казаться более мягкой, прохладной или, наоборот, горячей. Покрасневший участок может болеть. На второй стадии образуются волдыри, а затем неглубокие язвы. Постепенно раны становятся более глубокими, затрагивают мышцы, доходят до кости.
Пролежни образуются на участках, которые сильнее всего сдавливаются (рис. 1):
- в позе лежа на спине — затылок, лопатки, плечи, копчик, ягодицы, пятки;
- в позе лежа на животе — локти и колени, тыльная поверхность стоп, грудная клетка, половые органы;
- в позе лежа на боку — плечо и локоть, бедро и выступы бедренной кости, ухо, щиколотки, внешняя поверхность голени;
- в позе полусидя — плечи и лопатки, ягодицы или копчик, икры и пятки.
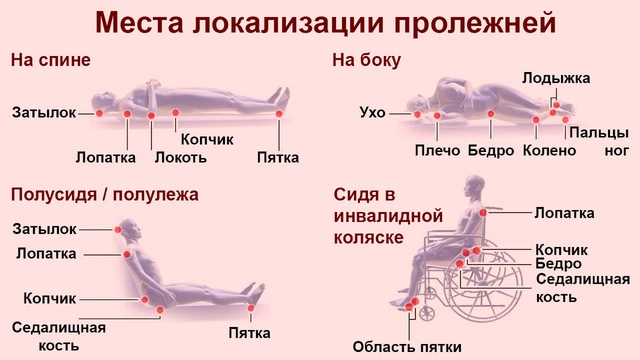
На этих участках проверять состояние кожи нужно особенно внимательно.
Профилактика и лечение пролежней
Намного проще предупредить появление пролежней, чем вылечить их. Для профилактики важно обеспечить больному достаточный уход и регулярно помогать ему менять позу. Если появятся пролежни, понадобится срочное лечение: не только обработка пораженных участков, но и использование антибиотиков (при развитии бактериальной инфекции), регулярное промывание и санация ран. Если образуются крупные, глубокие раны, может потребоваться хирургическое лечение. Чтобы оно было эффективным, дополнительно понадобится профилактика ишемии (повреждения тканей из-за нарушения кровообращения), отторжения тканей, закрывающих рану.
Важно! Даже при своевременном, адекватном лечении пролежни причиняют сильную боль, из-за них сохраняется высокий риск появления инфекции и осложнений. Это — серьезная угроза для здоровья и жизни больного, и поэтому лучше не допускать их появления.
Как не допустить развития пролежней?
Для профилактики появления пролежней важна и организация ухода, и те условия, в которых находится больной. Есть ряд мероприятий, с помощью которых можно снизить риск развития пролежней. Лечащий врач может дать дополнительные рекомендации с учетом состояния здоровья человека.
Где лежать больному?
Для лежачего больного лучше использовать специальный противопролежневый матрас и функциональную кровать. У нее поднимается изголовье и нижняя часть (под ногами). Регулируя их положение, можно менять позу, а также находить такие положения тела, при которых давление на мягкие ткани будет минимальным.
Специальные матрасы могут быть водяными, наполненными гелем, пеной, с воздушными камерами внутри. Материал и строение наполнителя должны быть такими, чтобы уменьшать давление на кожу. Можно использовать матрасы с компрессором. Вместо наполнителя у них полые ячейки или трубчатые элементы. Когда компрессор включается, в них подается воздух. Регулируя давление и заполнение разных участков матраса воздухом, можно уменьшать давление на отдельные участки кожи.
Также для профилактики пролежней используют подушки, подкладки, валики, держатели с гелевым или поролоновым наполнителем. Их подкладывают под копчик и ягодицы, локти, колени, ноги, лопатки, плечи и другие участки, на которых могут появляться пролежни.
Важно! В качестве вспомогательных средств нельзя использовать подушки-бублики с отверстием в середине. Если подложить такую подушку, она сдавит кожу по окружности, нарушив кровообращение на участке в центре.
Для постели лежачего больного лучше использовать белье из хлопка или других натуральных материалов. Его нужно застилать ровно, без образования складок или заломов. Важно следить, чтобы на простыни не было крошек, сора, посторонних предметов.
Как лежать больному?
Чтобы пролежни не появлялись, нужно регулярно и в определенной последовательности менять позу, в которой лежит человек (рис. 2):
- Положение Фаулера: на спине, полулежа с приподнятым под небольшим углом корпусом. Чтобы поза была стабильной, дополнительно подкладывают подушки или валики.
- Положение на боку: верхнюю ногу сгибают в колене, подкладывая под нее подушку, корпус разворачивают так, чтобы не было опоры на большой вертел бедренной кости. Дополнительно подушки или валики можно подложить под живот, под голову.
- На животе: подушку или валик подкладывают под стопы, руки можно попеременно сгибать в локтях, перекладывать так, чтобы менять точки опоры и распределение нагрузки.
- положение Симса: лежа на животе, одна нога полусогнута в колене, рука с той же стороны согнута в локте, голова повернута вбок.
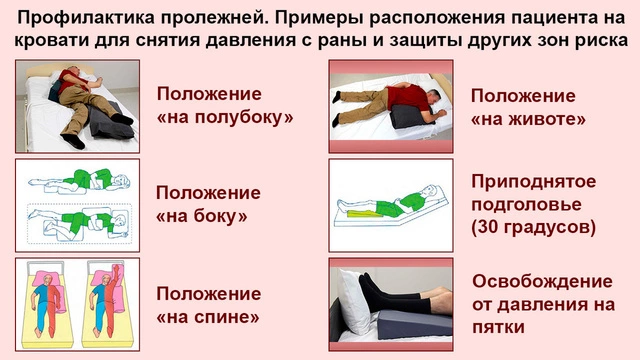
При каждой смене позы проверяют состояние кожи, а также контролируют, удобно ли новое положение для больного, является ли оно стабильным.
Одежда больного
Правильный выбор одежды может уменьшать риск появления пролежней. Лучше использовать одежду из натуральных, дышащих, немнущихся материалов. На них не должно образовываться складок или заломов (особенно в тех местах, где мягкие ткани могут оказаться сдавленными). Важно выбирать одежду по размеру и с удобным кроем. Тогда она не будет давить на тело, стеснять движения, собираться в складки. На одежде не должно быть грубых швов, замков или крупных пуговиц, других элементов, которые могут травмировать, натирать кожу.
Диета
Недостаточное, несбалансированное питание увеличивает риск образования пролежней и замедляет их заживление. На дефицит питания указывает низкая масса тела (меньше 80% от нормы) и недостаток белков (уровень альбумина меньше 35 г/л). Если пролежни уже появились, диету выстраивают так, чтобы человек получал 1,25-1,5 г белка на 1 кг массы тела в день.
Если пролежней нет, рацион планируют так, чтобы питание было разнообразным, достаточно калорийным, содержащим все необходимые витамины и микроэлементы. Если у больного нет дефицита массы тела или других признаков недостатка питания, отдельно принимать витамины или микроэлементы или корректировать рацион так, чтобы человек получал их больше, не нужно.
Гигиенические процедуры
Кожа должна быть чистой и сухой. Если она здорова, у больного нет недержания мочи и кала, на коже не появляются участки покраснения, раздражения, уход за ней может быть обычным. Если кожа слишком сухая, используют увлажняющие кремы. Если она влажная, нужно устранить причину этого: следить, чтобы человек не потел, уделять больше внимания его интимной гигиене. Использовать присыпки или тальк, чтобы уменьшить влажность, не рекомендуется. Желательно регулярно давать коже возможность «дышать» — оставлять ее на некоторое время открытой.
Чтобы кожа не становилась слишком сухой, не нужно принимать душ или ванну каждый день. Из-за этого сухость может только усилиться. Во время банных процедур не нужно тереть кожу губкой или мочалкой. Лучше пользоваться гипоаллергенным детским мылом и наносить увлажняющие или защитные кремы после купания.
Каждый день можно выполнять обтирания, используя для этого салфетки, лосьоны. И после обтираний, и после душа или ванны кожу тщательно и осторожно промакивают (не вытирают, не трут), пока она не станет сухой.
Нужно следить за состоянием одежды и постельного белья, регулярно менять их. Если постельное белье влажное, его сразу же меняют, даже если оно было постелено совсем недавно.
Физиологические отправления
Интимная гигиена особенно важна для профилактики пролежней. Если больной использует утку или подкладное судно, каждый раз после мочеиспускания или дефекации нужно протирать кожу салфетками, контролируя, чтобы она была чистой и сухой. При использовании подгузников их меняют, не дожидаясь заполнения. Подгузники должны хорошо впитывать жидкость. Важно, чтобы они были удобными и не натирали кожу. При их смене кожу протирают, проверяют ее состояние. Если у больного стоит уростома или мочевой катетер, их регулярно осматривают, следят, чтобы не было признаков сдавливания, раздражения кожи.
Массаж
Массаж помогает стимулировать кровообращение. Его можно использовать для профилактики пролежней, если это рекомендует врач. Те участки, на которых могут образовываться пролежни, массируют осторожно, легко разминая, поглаживая мягкие ткани. Массаж не должен быть слишком интенсивным, чтобы не травмировать кожу.
Важно! Если пролежни уже начали появляться, делать массаж нельзя. Даже при небольшом покраснении это может быть опасным: механическое действие может ускорять разрушение тканей. Для лечения нужно сначала восстановить кожу до нормального состояния. Для этого устраняют давление на пораженный участок, обеспечивают правильный уход за ним, снижают риск инфекции или лечат ее. Только после этого можно будет проводить массаж.
Чем обрабатывать «излюбленные» места пролежней?
На тех участках, которые надолго сдавливаются, если пациент лежит в постели или сидит в кресле-каталке, кожу можно обрабатывать специальными средствами для ухода. Если она здорова, покраснения, раздражения нет, а больной не страдает от недержания кала и мочи, можно использовать увлажняющие, питающие крема с pH 5.5. При сухости кожу смазывают кремами для интенсивного увлажнения. При купании пользуются мягкими средствами (специальными пенками или детским мылом). Они не должны быть антибактериальными. По рекомендации врача можно использовать крема для профилактики пролежней, пенки, лосьоны и другие средства для ухода за лежачими больными. Используемые при купании губки, салфетки для обтирания и полотенца должны быть мягкими, не травмирующими кожу.
И для профилактики пролежней, и для их лечения, если они уже появились, нельзя использовать йод, зеленку или марганцовку, салициловую кислоту, перекись водорода и камфорный спирт. Также не подойдет камфорное, облепиховое или любое эфирное масло. Любые средства для ухода лучше применять после консультации с врачом. Он подберет их с учетом состояния кожи, риска появления пролежней, общего состояния здоровья.
Профилактика пролежней у лежачих больных: алгоритм действий
Для предупреждения пролежней используют несколько основных мер:
- Регулярно осматривают кожу, проверяют ее состояние, наличие покрасневших участков. Тревожный признак — покраснения, возникающие на сдавленных участках и сохраняющиеся, даже если на кожу ничего не давит.
- Нужно менять позу больного как можно чаще — не реже, чем каждые два часа (даже ночью). Переворачивая человека, нужно действовать осторожно, так, чтобы не причинить ему боль, чтобы исключить травмы кожи или ее трение о простыни.
- Чтобы снизить давление на отдельные участки кожи и сделать позу более удобной, используют подушки, валики, другие вспомогательные средства.
- Кожу регулярно очищают и обрабатывают средствами для ухода. Лучше, если их подберет лечащий врач. Гигиена особенно важна, если у больного есть недержание мочи или кала.
- Важно, чтобы человек находился в комфортных условиях. Если он не покидает постели, лучше использовать функциональную кровать и противопролежневые матрасы, а также следить за тем, чтобы на белье не было складок или крошек. При использовании кресла-каталки можно подкладывать поролоновые подушки, валики, прокладки под спину, ягодицы и стопы.
- Даже если человек не покидает постели, ему помогают сохранять двигательную активность. Для этого в домашних условиях можно выполнять физические упражнения, делать гимнастику, рекомендованную физиотерапевтом или реабилитологом. Также можно делать массаж, чтобы улучшить кровообращение.
Заключение
Пролежни — участки поврежденной из-за постоянного сдавливания кожи, на месте которых могут образовываться глубокие раны. Чаще всего с ними сталкиваются лежачие больные. Проще предупредить появление пролежней, чем вылечить их. Для профилактики важно правильно организовать уход, помогать больному регулярно менять позу, следить за гигиеной и соблюдать рекомендации лечащего врача.
Источники
- MedlinePlus. Preventing pressure ulcers. - 2020
- Ayman Grada , MD, Tania J. Phillips , MD. Пролежни. //Справочник MSD - 2019