Виды заболеваний
Печень вместе с желчным пузырем и его протоками рассматривают как единую гепатобилиарную систему. Все болезни печени можно условно поделить на несколько групп, представленных в таблице²:
При диффузных заболеваниях ткани повреждаются относительно равномерно. Очаговые процессы ограничены только каким-то определенным участком. Однако наличие одной патологии не исключает вероятность присоединения другой болезни.

5 мифов о болезнях печени:
Миф 1. Малые дозы алкоголя не вредны
Безопасной дозы алкоголя не существует. Если совсем уж точно, то для людей со здоровой печенью безопасной считается 25 мг спирта (примерно 1 рюмка крепкого напитка) в неделю. Разумеется, на практике такими малыми дозами себя мало кто ограничивает. Вредоносное влияние на печень возрастает не только в соответствии с увеличением количества выпитого алкоголя, но и с частотой его употребления.
Миф 2. Клетки печени не восстанавливаются
На самом деле печень имеет колоссальные регенераторные способности. Но если отсутствуют благоприятные условия для заживления после действия повреждающего фактора, нормальные клетки замещаются соединительной тканью — формируется рубец.
Миф 3. Печень нужно “чистить”
В медицине такого понятия просто не существует. Орган самостоятельно избавляется от токсических веществ при здоровом образе жизни и рациональном питании. Любая дополнительная нагрузка может только ухудшить его функции.
Миф 4. Вы можете передать гепатит другим людям через случайный контакт
Это утверждение верно лишь отчасти. Наличие гепатита говорит только о воспалении клеток печени (окончание «-ит» означает воспаление). Их существует множество типов, среди которых передаются только вирусы гепатитов А, В и С. Чтобы заразиться гепатитом А, нужно как минимум пить с носителем инфекции из одного стакана. Что касается гепатитов В и С, то они и вовсе передаются половым путем и через кровь. Поэтому при обычном общении или рукопожатии передачи вируса можно не опасаться.
Миф 5. Ожирение печени встречается только у полных людей
Заболевание встречается у людей с любым весом, в том числе и с лишним. Очень большой фактор риска представляет собой частое употребление алкоголя, когда печень вступает в стадию жирового перерождения.
Причины заболеваний
Вы можете иметь заболевание печени, не подозревая об этом¹. Некоторые нарушения можно выявить еще в детском возрасте, если поставить перед собой цель детально обследоваться. Для развития других патологий нужны особые причины, условия и время.

Чаще всего печень поражается из-за таких причин³:
- наследственные генетические дефекты;
- аутоиммунные процессы (когда иммунитет по ошибке атакует вашу печень);
- вирусы: гепатит А, В, С, D;
- онкологический процесс (причина появления опухолей остается неизвестной);
- злоупотребление алкоголем, наркотиками;
- неадекватное или длительное использование лекарственных средств, БАДов, растительных препаратов;
- формирование тромбов в венозной системе печени;
- ожирение;
- наличие тяжелых сопутствующих заболеваний (сердечная недостаточность, сахарный диабет, гнойные заболевания).
Случается так, что выделить одну причину можно не всегда. Злоупотребление алкоголем на фоне других хронических заболеваний многократно усиливает повреждение клеток, что быстрее приводит к циррозу (нормальная ткань замещается рубцами)⁴.

Любители бесконтрольного использования БАДов должны соблюдать осторожность. По данным реестра США о лекарственных поражениях печени, на долю трав и пищевых добавок приходится не менее 16% случаев⁶.
Алкогольная болезнь печени
Последствия злоупотребления спиртными напитками весьма актуальны для России. Ярким примером этого является алкогольная болезнь печени (АБП), при которой ткань органа поражается по нескольким механизмам⁴.
Клетки начинают повреждаться и чрезмерно накапливать жир (формируется стеатоз). Потом присоединяется хроническое воспаление (стеатогепатит), в в результате которого могут развиться фиброз, цирроз и гепатоцеллюлярная карцинома (рак).
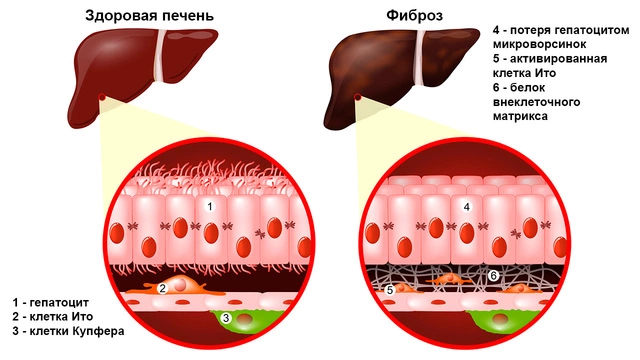
Функционирующие клетки постепенно замещаются неактивной рубцовой тканью. На территории РФ алкоголь является одним из основных факторов смертности населения (11,9%)⁴.
В комплексном лечении алкогольной болезни печени основную роль играет изменение образа жизни и борьба с зависимостью. Прогноз во многом зависит от желания и осознанности самого пациента.
Вирусные гепатиты
Диагностика острых вирусных гепатитов не представляет особых проблем, однако хронические гепатиты В/С могут никак не проявлять себя в течение 10-20 лет и более³. Появление симптомов свидетельствует о далеко зашедшем воспалении, нередко уже с переходом в цирроз.
Вирусным гепатитом А (болезнь Боткина) можно заразиться через инфицированные пищу и воду, грязную посуду. Протекает обычно легко, редко вызывая опасные осложнения. Специфического лечения нет, но можно привиться самому и привить ребенка по календарю прививок².
Большую опасность для печени представляют вирусные гепатиты В (ВГВ, HBV) и С (ВГС, HCV), которые передаются через кровь, половые контакты и от матери к ребенку. От HBV можно привиться, а HCV сейчас прекрасно лечится таблетками с минимальным количеством побочных эффектов¹.

Гепатит С распространен в 5 раз больше, чем ВИЧ. Большинство инфицированных не знают о своем статусе. Каждый новый сексуальный партнер может быть потенциально заразным, поэтому нельзя пренебрегать презервативами. Помните, оральный секс также небезопасен без должной защиты. Перед тем как идти в тату-салон или на пирсинг, убедитесь в том, что мастер использует одноразовые и стерильные материалы.
Неалкогольная жировая болезнь печени
В последние годы значительно улучшилась диагностика метаболических нарушений, среди которых особое место занимает неалкогольная жировая болезнь печени (НАЖБП). Она известна также как жировая дистрофия и стеатоз. При этом хроническом заболевании печеночные клетки накапливают в избыточном количестве жировые капли, что сопровождается воспалением и повреждением тканей. В исходе может быть фиброз, а затем цирроз.
Основным фактором риска является ожирение, но патология встречается и у худых². К заболеванию склонны больные с сахарным диабетом 2 типа, нарушением жирового обмена (дислипидемией) и нерациональным питанием. Нередко в основе лежат генетические нарушения и проблемы с обменов веществ.
Для постановки диагноза исключают другие причины жирового перерождения (вирусы, алкоголь, лекарства). Лечение основано на нормализации массы тела, рациональном питании и регулярной физической активности³.
Цирроз
Цирроз печени — результат хронического повреждения клеток, при котором происходит необратимое замещение нормальной ткани на фиброзную (рубцовую)¹. Чаще всего развивается на фоне длительного злоупотребления алкоголем и вирусных гепатитов. Если эти причины исключены, надо искать аутоиммунные или более редкие (паразиты, токсины, лекарства) причины.
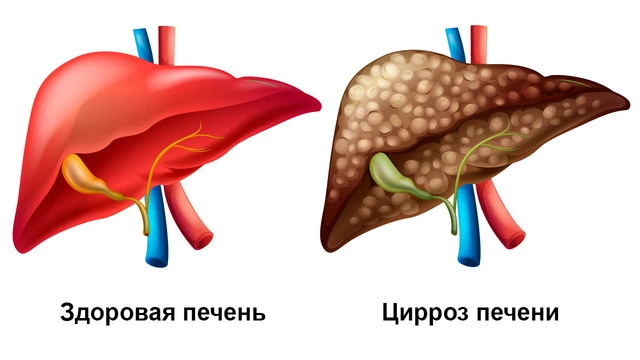
Вероятность летального исхода в первые 10 лет от постановки диагноза достигает 35-65%. Только в 2015 году от цирроза официально погибло более 1,3 млн человек в мире, но реальные показатели гораздо выше. Вылечиться от него нельзя, но при своевременном вмешательстве есть возможность значительно замедлить процесс. Эффективность лечения повышается, если отказаться от алкоголя и вести здоровый образ жизни.
Симптомы
При острых и хронических заболеваниях печени выделяют несколько основных клинических синдромов²:
- астеновегетативный: слабость, раздражительность, нарушения сна, головные боли, снижение настроения, эмоциональные перепады;
- диспепсический: тошнота/рвота, дискомфорт в верхней части живота, отрыжки, снижение аппетита, вздутие живота;
- желтуха: надпеченочная, печеночная (паренхиматозная), подпеченочная;
- холестаз (нарушение оттока желчи) обычно проявляется зудом кожных покровов, осветлением кала и потемнением мочи;
- портальная гипертензия (повышение давления в бассейне воротной вены печени): увеличение селезенки (спленомегалия), появление варикозно расширенных вен пищевода, кровотечения (носовые, десневые, из верхних отделов желудочно-кишечного тракта);
- боль и/или дискомфорт в правом подреберье, не связанная с приемом пищи, усиливается при физической нагрузке и связана с увеличением печени в размерах (гепатомегалия).
При прогрессировании печеночной недостаточности повреждение клеток усиливается, что приводит к развитию более серьезной симптоматики³:
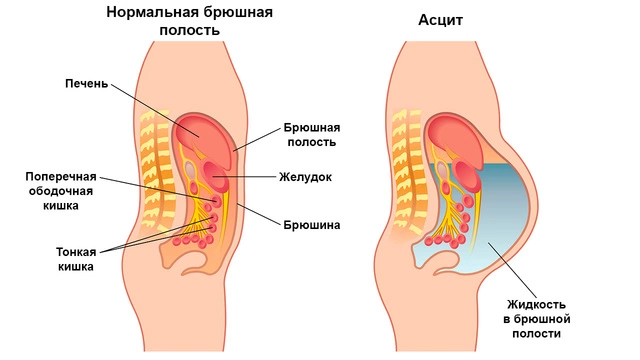
- отеки и асцит (скопление жидкости в брюшной полости);
- психоневрологические нарушения: сонливость, заторможенность, дезориентация, снижение памяти, неадекватное поведение;
- печеночная энцефалопатия (нарушение работы головного мозга) и кома;
- гепаторенальный синдром — связанное с печеночной недостаточностью повреждение почек;
- геморрагический синдром — появление кровоподтеков, красноватой сыпи, кровотечений;
- истощение с дефицитом массы тела;
- гормональные нарушения: снижение либидо, эректильная дисфункция, увеличение молочных желез (в том числе у мужчин), атрофия яичек, появление растяжек и угревой сыпи, выпадение волос.
Также у больных может повышаться температура тела. Нередко появляются боли в мышцах, суставах, в области сердца. Визуально на теле обнаруживают сосудистые «звездочки» (телеангиоэктазии) и симметричное покраснение ладоней, исчезающее при надавливании.
Когда печень начинает значительно повреждаться, страдают ее функции. Небезопасные токсины и метаболиты могут попадать в мозг, вызывая состояние, подобное деменции (печеночная энцефалопатия). Первым признаком может быть обычная усталость и рассеянность внимания.
Первые признаки заболевания печени
Симптомы заболеваний печени могут отсутствовать в течение многих лет, что и представляет основную опасность. Хронические вирусные гепатиты и неалкогольная жировая болезнь печени редко вызывают клинические проявления до момента, когда орган перестанет адекватно справляться со своими функциями, а лечением заниматься слишком поздно.
А вот острые состояния не заметить сложнее, так как симптомы резко нарушают качество жизни⁴:
- пожелтение кожи и белков глаз;
- боли и тяжесть в правой части живота с локализацией в подреберье;
- изменение цвета мочи и кала;
- необъяснимая резкая усталость;
- тошнота/рвота;
- отеки рук и ног;
- кровотечение любой локализации;
- несоразмерное телу увеличение живота в размерах за короткий срок из-за асцита;
- лихорадка.
Нередко измененное состояние замечают окружающие, особенно когда речь идет о пожелтении кожи и склер. Болезни печени лучше всего поддаются лечению, когда симптоматики еще нет. Поэтому не стоит игнорировать профилактические осмотры и диспансеризацию.

Включите в ежегодный скрининг следующий перечень обследований, который позволит вовремя выявить проблемы с печенью:
- анализ крови (развернутый);
- печеночные пробы: билирубин общий + фракции, трансаминазы (АЛТ, АСТ), щелочная фосфатаза (ЩФ);
- общий белок крови;
- ультразвуковое исследование органов брюшной полости;
- маркеры вирусных гепатитов В и С (заодно не помешает провериться на ВИЧ).
Если в анализах обнаружат отклонения от нормы, врач назначит дополнительные обследования для уточнения диагноза.
Лечение заболеваний печени
Лечение во многом зависит от самого заболевания и вызвавшей его причины, поэтому единой терапевтической схемы для всех заболеваний печени не существует. Прежде всего пациенту необходимо скорректировать питание и образ жизни (подробнее об этом поговорим ниже). Это важное условие, без которого медикаментозное и хирургическое лечение не даст ожидаемого результата.
Медикаментозная терапия
При повреждении печеночных клеток чаще всего применяют препараты следующих групп²:
- Гепатопротекторы (урсодезоксихолевая кислота, адеметионин). Разнородная группа средств, которые используют для улучшения метаболических процессов и более быстрого заживления печеночных клеток. Назначают в качестве поддерживающей терапии при гепатитах, циррозе, токсическом поражении.
- Глюкокортикостероиды (преднизолон, гидрокортизон). Подавляют неадекватный иммунный ответ при аутоиммунных поражениях печени и желчных протоков. Препараты обладают общим иммуноподавляющим действием, поэтому терапия проводится под контролем врача и анализов крови.
- Мочегонные или диуретики (верошпирон, фуросемид). Уменьшают отеки и асцит при циррозе как проявления портальной гипертензии. Применяются под контролем диуреза, электролитного состава крови. При использовании петлевых диуретиков (фуросемид) теряется калий, поэтому в схемы добавляют калийсодержащие средства.
- Противовирусные (софосбувир, даклатасвир, тенофовир). Современные препараты для лечения вирусного гепатита С позволяют избавиться от вируса с 90-100% эффективностью. Противовирусная терапия при гепатите В не уничтожает вирусные частицы, но может замедлить их размножение.
Вспомогательно при лечении гепатобилиарных заболеваний используют спазмолитики (дюспаталин, тримебутин), слабительные со свойствами пребиотиков (лактулоза), бета-блокаторы (пропранолол) и антибиотики (рифаксимин)³. При метаболических нарушениях нормализуют уровень глюкозы (метформин, инсулин) и липидов (розувастатин) крови. При необходимости добавляют препараты для симптоматической терапии (L-орнитин-L-аспартат, ферменты, холестирамин).
Важно избегать необоснованного приема большого количества медикаментов. Все лекарства потенциально токсичны для печени, но риски отличаются для каждого из них. Врачи всегда сравнивают возможный вред и вероятную пользу, подбирая оптимальные комбинации.
Хирургическое лечение
Применяется при травмах, опухолевом процессе, желчнокаменной болезни. Быстрое прогрессирование печеночной недостаточности является показанием для пересадки (трансплантации) органа.
Профилактика
К профилактическим мероприятиям относятся²:
- снижение употребления алкоголя на фоне отказа от наркотиков и сигарет;
- регулярные физические упражнения умеренной интенсивности — спортивные игры, йога, прогулки на свежем воздухе, гимнастика, танцы;
- использование барьерных методов контрацепции (безопасны секс), индивидуальных игл и маникюрных принадлежностей + вакцинация против гепатита А и В;
- прием любых лекарственных препаратов в безопасных дозах только после консультации с врачом, особенно ацетаминофена (Парацетамол) и антибиотиков;
- поддержание оптимальной массы тела и сбалансированное питание;
- избегание контакта с кровью и биологическими жидкостями других людей;
- использование индивидуального набора посуды, тщательное мытье рук, употребление бутилированной или фильтрованной воды;
- применение средств индивидуальной защиты на вредных производствах, при работе с химикатами, лакокрасочными изделиями и ядами.
Не менее важна своевременная диагностика и лечение сопутствующих заболеваний. Перед началом любой терапии сообщайте врачам о приеме любых препаратов, БАДов и витаминов. Многие из них несовместимы друг с другом, могут потенцировать повреждение внутренних органов.
Диета при заболеваниях печени
Если у вас нашли проблемы с печенью, диету должен подбирать и корректировать врач в соответствии с вашими индивидуальными особенностями. При любом раскладе питание должно оставаться сбалансированным, разнообразным и приятным.
Лечебные столы по Певзнеру давно не применяются, поэтому нет никакой необходимости строго следовать рациону №5 ⁵.Приемы пищи должны быть регулярными с исключением больших перерывов между ними. Печень одинаково не любит как голодание, так и переедание. Оптимальный режим — 4-5 раз в день + перекусы. Каждый прием пищи должен быть сбалансированным.
Чего следует избегать?
При хроническом повреждении печеночных клеток следует отказаться или ограничить следующие позиции в рационе²:
- продукты с высоким содержанием жира (особенно трансжиров), сахара и соли;
- блюда, жаренные на большом количества масла или на открытом огне;
- сырые или недоваренные морепродукты;
- жирные виды мяса;
- торты, выпечка, газированные напитки;
- спиртные напитки;
- полуфабрикаты;
- фастфуд.
Любые ограничения вводятся в рацион постепенно с заменой на более полезную альтернативу. Периодические погрешности в диете не страшны.
Старайтесь употреблять блюда с максимально естественным составом, лучше — приготовленной дома из купленных вами продуктов. Избегайте использования большого количества масла, интенсивной жарки и обработки огнем.
В период обострения хронических заболеваний врач может рекомендовать более строгую диету с выраженным ограничением жиров, белка и соли. Но полностью исключать их из рациона не стоит.
Что можно есть при заболеваниях печени?
Люди имеют разную переносимость одних и тех же продуктов питания. При составлении рациона нужно ориентироваться на собственную восприимчивость. Не нужно давиться овсянкой, если вам она противна.
При переходе на сбалансированное рациональное питание рекомендуется сделать акцент на таких продуктах⁵:
- фрукты в любых вариациях как замена десерта или перекуса;
- рыба и морепродукты не менее двух раз в неделю;
- овощи, злаки, орехи и бобовые в большом количестве (источник полезной клетчатки);
- умеренное использование нежирных видов мяса, молочных продуктов (в основном сыров и несладких йогуртов);
- редкое потребление красного и обработанного мяса;
- применение различных специй и зелени, в том числе для снижения количества потребляемой соли.

Такое питание благотворно воздействует не только на работу печени, но и тесно связанную с ней кишечную микробиоту. В основе ежедневного рациона должны быть злаки и клетчатка с умеренным количество белков. Сладости лучше готовить самостоятельно или выбирать с низким содержанием сахара.
Кофе может быть полезным для печени, если вы не добавляете в него сахар и не выпиваете более 3-4 чашек в день. Разумеется, речь идет о натуральном молотом продукте, а не сублимированных или растворимых видах.
Клинические рекомендации
Поражения печени многофакторны, во многом зависят от образа жизни и наследственной предрасположенности. Большинство хронических заболеваний протекает бессимптомно на начальных стадиях. Поэтому больные должны обращаться к врачу не только при появлении симптомов, но и для ежегодных профилактических осмотров.
Для уточнения причины возможных нарушений прежде всего выполняют анализы крови с упором на печеночные пробы и УЗИ органов брюшной полости². При необходимости объем диагностических мероприятий увеличивают. Также могут потребоваться консультации смежных специалистов.
Лечение заболеваний печени проводится с помощью медикаментов на фоне изменения образа жизни и диетических рекомендаций. При тяжелом течении, когда повреждается большая часть органа, возникает необходимость в оперативном вмешательстве. Трансплантация может спасти жизнь, но не всегда излечивает от основного заболевания.
Заключение
Существует много типов заболеваний печени, которые могут быть вызваны инфекциями, ожирением, злоупотреблением алкоголем и генетическими дефектами. Со временем хронический процесс может закончиться рубцеванием и более серьезными осложнениями. Своевременное лечение на бессимптомных стадиях наиболее эффективно и позволяет предотвратить появление печеночной недостаточности.
Источники
- Радченко В.Г., Шабров А.В., Зиновьева Е.Н. Основы клинической гепатологии. Заболевания печени и билиарной системы. — СПб.: «Издательство «Диалект»; М.: «Издательство БИНОМ», 2005. — 864 с.: ил.
- Заболевания печени и желчных путей : Пер. с англ. / Ш. Шерлок, Дж. Дули; Гл. ред. Апросина З. Г., Мухин Н. А. - М. : ГЭОТАР Медицина, 2002. - 859 с.
- Вопросы гепатологии : учебное пособие / под ред. В. В. Малеева. — Санкт-Петербург : СпецЛит, 2016. — 367 с. ISBN 978-5-299-00667-4
- Ивашкин В.Т., Маевская М.В., Павлов Ч.С., Сиволап Ю.П., Луньков В.Д., Жаркова М.С., Масленников Р.В. Клинические рекомендации Российского общества по изучению печени по ведению взрослых пациентов с алкогольной болезнью печени. Рос журн гастроэнтерол гепатол колопроктол 2017; 27(6):20-40 DOI: 10.22416/1382-4376-2017-27-6-20-40
- Abenavoli L, Boccuto L, Federico A, Dallio M, Loguercio C, Di Renzo L, De Lorenzo A. Diet and Non-Alcoholic Fatty Liver Disease: The Mediterranean Way. Int J Environ Res Public Health. 2019 Aug 21;16(17):3011. doi: 10.3390/ijerph16173011. PMID: 31438482; PMCID: PMC6747511.
- Navarro VJ, Khan I, Björnsson E, Seeff LB, Serrano J, Hoofnagle JH. Liver injury from herbal and dietary supplements. Hepatology. 2017;65(1):363-373. doi:10.1002/hep.28813