Содержание статьи:
Что такое гипертония?
Гипертония (гипертоническая болезнь) — это патология, которая сопровождается постоянным повышением артериального давления.
В литературе можно встретить несколько терминов, которые указывают на повышение артериального давления: гипертонией называется конкретное заболевание, а гипертензией — сам факт повышения давления и сопутствующие симптомы, то есть синдром заболевания.
Артериальная гипертензия — одна из самых часто встречающихся болезней сердечно-сосудистой системы. Узнать подробнее о ней вы можете из нашей статьи.
Что показывают цифры артериального давления?
Артериальное давление (АД) — это важный параметр, который определяет эффективность работы сердечно-сосудистой системы. Его значения показывают, насколько интенсивно кровь в сосудах организма воздействует на стенки артерий — давящую силу. Соответственно, показатель зависит от способности сердца выбрасывать определенный объем крови в сосудистую часть системы кровообращения, а также от состояния стенок артериальных сосудов.
Значение АД обозначается как два числа через дробь: первым определяется сила давления крови на стенки артерий в момент активного сжатия сердца — в систолу, а затем этот показатель измеряется в диастолу, когда сердце расслабляется, а его камеры наполняются кровью для следующего сокращения (рис. 1). Эти значения также называются «верхним» и «нижним» давлением. Во время измерения АД на тонометре первым определяется систолическое (САД), а затем диастолическое артериальное давление (ДАД).
Нормальными цифрами давления считаются стандартные 120/80 мм.рт.ст., но у каждого человека «индивидуальное нормальное» АД незначительно отличается от эталонных цифр: его значение зависит от возраста, пола, сопутствующих заболеваний, дополнительных факторов риска. Однако в любом случае давление нормальным считается лишь когда показатели тонометра находятся в пределах 110—129/70—84 мм.рт.ст.

Какое давление считается повышенным?
Решение о том, какое давление считается повышенным, ежегодно пересматривается Международным обществом артериальной гипертензии (ISH). На сегодняшний день о гипертензии говорят в том случае, если цифры верхнего давления превышают 140 мм.рт.ст., а нижнего — 90 мм.рт.ст (рис. 2).
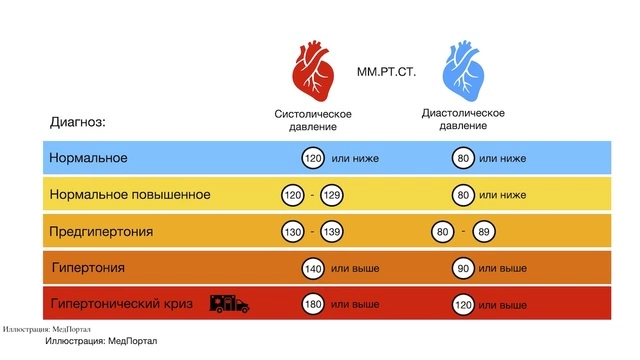
Если значение систолического артериального давления находится в пределах 130–139 мм.рт.ст., а диастолического — 80–89 мм.рт.ст., говорят о «предгипертонии». Людям с такими цифрами АД важно постоянно контролировать свое состояние, чтобы не упустить момент перехода в гипертонию.
Важно! Существует также термин «гипертензии белого халата». Это ситуативное повышение АД во время измерения показателя врачом в случае, если в спокойной обстановке показатели давления не превышают нормальных значений.
Причины гипертонии
Диагноз «гипертоническая болезнь» устанавливается в том случае, если нет конкретной причины для повышения кровяного давления: например, заболеваний почек, гормональных нарушений и других состояний, которые непосредственно приводят к высоким цифрам АД. В случае, если такая причина очевидна, говорят о вторичной артериальной гипертензии — осложнении ряда заболеваний других органов.
Повышение давления может быть реакцией как на внутренние процессы в организме, так и на внешние раздражители. Ситуативное повышение давление — это естественная физиологическая реакция на любые стрессы. Однако длительное и стойкое повышение АД — это повод записаться на прием к врачу.
Конкретной причины развития гипертонии не выявлено: большую роль играет наследственная предрасположенность и факторы риска, которые в совокупности приводят к повышению давления.
Факторы риска гипертонии
Все факторы риска гипертонии можно разделить на две группы — управляемые и неуправляемые. Среди неуправляемых факторов риска:
- семейная история — наличие гипертонии у ближайших родственников;
- возраст старше 55 лет для женщин и 65 лет для мужчин;
- сопутствующие заболевания — патология почек, сосудов, сахарный диабет.
К управляемым факторам, приводящим к гипертонии, относятся:
неправильное питание — рацион, богатый продуктами с высоким содержанием животных жиров, отсутствие клетчатки и повышенное количество сладкого, мучного;
- недостаточная физическая активность;
- курение и регулярное употребление алкоголя;
- избыточная масса тела и ожирение на любой стадии.
К дополнительным факторам риска относят такие состояния, как:
- характерные нарушения в обмене липидов — снижение «полезного» холестерина липопротеидов высокой плотности (ЛПВП), который препятствует отложению жировых образований в стенках сосудов, а также повышение «плохого» холестерина липопротеинов низкой плотности (ЛПНП);
- нарушение толерантности к глюкозе — преддиабет;
- повреждение почек при диабете;
- постоянные стрессы.
Влияние стрессовых ситуаций относят к частично управляемым факторам риска, поскольку человек может по-разному справляться с нервным напряжением.
Женщины и мужчины: кто болеет чаще?
Вопрос о гендерных особенностях развития заболевания остается открытым: ранее считалось, что гипертонией страдает около 25% мужчин и 20% женщин во всем мире, однако современные исследования свидетельствуют о равнозначности рисков развития этой патологии среди представителей обоих полов. Если до 50–55 лет женщины находятся под защитой половых гормонов, то в климактерическом периоде вероятность развития гипертонии у них значительно увеличивается.
Классификация гипертонии
Современная классификация болезни включает в себя разделение гипертонии на степени и стадии. Степени указывают на значения цифр давления на тонометре, а стадии отражают воздействие стойкого повышения АД на органы и системы организма.
Классификация по уровню артериального давления
Цифры на тонометре позволяют определить степень заболевания. Это важно для того, чтобы правильно назначить лечение и добиться «целевых» значений давления.
Классификация гипертонии по степени повышения АД:
- 1 степень — устанавливается при повышении САД от 140 до 159 мм.рт.ст. или повышении ДАД от 90 до 99 мм.рт.ст.
- 2 степень — определяется в случае, если САД находится в диапазоне от 160 до 179 мм.рт.ст. или ДАД свыше 100 мм.рт.ст.
- 3 степень — соответствует повышению цифр САД более, чем 180 мм.рт.ст. или ДАД выше 110 мм.рт.ст.
Также выделяют отдельный вид патологии — изолированную систолическую гипертонию. Этот вариант заболевания отличается тем, что при измерении АД возникает повышение САД до 140 мм.рт.ст. и выше без соответствующих изменений ДАД — показатель не превышает 90 мм.рт.ст.
Для определения степени гипертонии достаточно повышения даже одного показателя давления — или систолического, или диастолического. Устанавливают всегда более высокую степень, даже если второй показатель при этом находится в меньшем диапазоне.
Важно! Эти значения указаны для «офисного» артериального давления — то есть речь идет об измерении артериального давления в кабинете у врача, в дискомфортных для человека условиях. В случае самоконтроля АД критерии гипертонии отличаются: диагноз устанавливается на основании стойкого повышения цифр давления до уровня 135/85 мм.рт.ст. и выше.
Классификация по тяжести поражения «органов-мишеней»
Для определения стадии гипертонии оценивают состояние «органов-мишеней». Это те органы, которые наиболее подвержены влиянию избыточного давления крови, их функции под воздействием гипертензии существенно нарушаются.
Различают стадии гипертонии (табл. 1):
- 1 стадия. Считается наиболее мягким вариантом болезни, когда признаки нарушений работы «органов-мишеней» фактически отсутствуют. Риск для пациента расценивается как низкий.
- 2 стадия. Отличается повреждением структур организма, однако выраженные симптомы или нарушения работы органов все еще отсутствуют. Риск при этом определяется как высокий.
- 3 стадия. Свидетельствует об очень высоком риске, уязвимые органы не справляются со своими функциями.
| Стадии АГ | Факторы риска, ПОМ или заболевания | Сердечно-сосудистый риск | |||
| Высокие нормальные САД (130-139 мм.рт.ст.) и ДАД (85-89 мм.рт.ст.) | 1-я степень АГ | 2-я степень АГ | 3.-я степень АГ | ||
| 1-я стадия (неосложненная) | Нет факторов риска | Низкий риск | Низкий риск | Средний риск | Высокий риск |
| 1 или 2 фактора риска | Низкий риск | Средний риск | Средний риск или высокий риск | Высокий риск | |
| более 3-х факторов риска | Низкий или средний риск | Средний или высокий риск | Высокий риск | Высокий риск | |
| 2-я стадия (бессимптомная) | ПОМ, ХБП до 3-й стадии или СД без органных поражений | Средний или высокий риск | Высокий риск | Высокий риск | Высокий или очень высокий риск |
| 3-я стадия (осложненная) | Установленные ССЗ, ХПБ 4 ст. или СД с органными поражениями | Очень высокий риск | Очень высокий риск | Очень высокий риск | Очень высокий риск |
Признаки повреждения «органов-мишеней» выявляются при обследовании пациента. Для 2 стадии характерны:
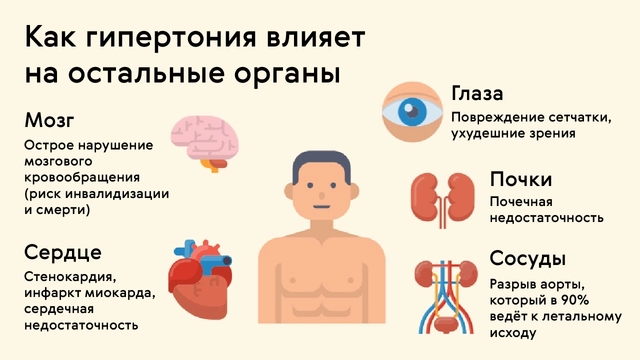
- Гипертрофия (увеличение размеров) левого желудочка, видимая на УЗИ. Левый желудочек, подающий насыщенную кислородом кровь в органы, при гипертонии повреждается первым: для поддержания нормального кровообращения он вынужден работать интенсивнее, и его мышечные структуры постепенно увеличиваются в объемах.
- Сужение артерий сетчатки глаза, которые может заметить офтальмолог при осмотре глазного дна.
- Повреждения почек, которые можно выявить по результатам анализа мочи.
Для 3 стадии гипертонии характерны более серьезные последствия повышенного давления:
- острый инфаркт миокарда (необратимое «отмирание» части тканей сердечной мышцы);
- выраженная сердечная недостаточность (неспособность сердца обеспечивать нормальное движение крови по сосудам);
- нарушения мозгового кровообращения (инсульты);
- кратковременные эпизоды локального снижения кровотока (транзиторные ишемические атаки);
- сосудистая деменция из-за недостаточного питания мозговых структур;
- аневризма аорты в результате расширения и истончения стенок сосудов;
- кровоизлияния в сетчатке и даже набухание диска зрительного нерва, что может привести к полной потере зрения;
- нарушение почечных функций, что может привести к развитию острой почечной недостаточности.
Чем опасна гипертония?
Гипертонию называют «молчаливым убийцей»: из-за длительного отсутствия проявлений болезнь сложно заподозрить на ранних стадиях, в то время как необратимые изменения в организме уже происходят (рис. 4). Гипертония приводит к потере эластичности сосудистой стенки — артерии становятся ломкими, что способствует их повреждениям с последующими кровоизлияниями.
Гипертония становится причиной необратимых изменений в сосудистом русле, которые нельзя исправить с помощью лечения: можно только предотвратить дальнейшее развитие заболевания и предупредить опасные для жизни осложнения.
Гипертонический криз
Одно из тяжелых проявлений гипертонии — гипертонический криз. Это состояние возникает вследствие резкого нарушения регуляции давления крови с быстрым повышением АД. В этот момент человек ощущает все симптомы гипертензии: его самочувствие внезапно ухудшается, наблюдаются признаки нарушения кровообращения в сердце и головном мозге.
Основные симптомы гипертонического криза:
- головная боль;
- тошнота с рвотой;
- помутнение сознания;
- судороги;
- нарушение зрения;
- потливость, озноб;
- учащение сердцебиения;
- боль в сердце;
- ощущение нехватки воздуха.
Бывают осложненные и неосложненные кризы, и во втором случае пациента неизбежно ждут негативные последствия со стороны жизненно важных органов. Ежегодно гипертонический криз возникает у 1–5% гипертоников. Примерно у каждого четвертого пациента с кризом развивается инфаркт или инсульт. Поэтому так важно постоянно принимать препараты, которые стабилизируют давление и предупреждают резкие скачки АД.
Гипертонический криз — это острое состояние, при котором необходимо немедленно снизить АД. Для этого важно вовремя распознать симптомы и немедленно обратиться за медицинской помощью. Во время ожидания «скорой» можно принять антигипертензивный препарат с быстрым эффектом, если такое средство есть в домашней аптечке. При приступе нельзя резко вставать, наклоняться, поднимать тяжести. Важно лечь и расслабиться, но обязательно приподнять голову с помощью подушек, чтобы обеспечить нормальное кровообращение. Облегчить симптомы может помочь свежий воздух и холодный компресс для лба.
Осложнения гипертонии
Опасные последствия гипертонии ежегодно становятся причиной смерти более 9 миллионов человек. Гипертония признана ведущей причиной смертности во всем мире, а также доказано, что у людей с повышенным артериальным давлением в 4 раза чаще возникает инфаркт миокарда, и в 7 раз чаще — инсульт.
Без соответствующего лечения для стабилизации давления крови на сосуды гипертония может привести к увеличению сердца в размерах и развитию сердечной недостаточности — неспособности сердца выполнять свои функции. В сосудах под воздействием избыточного давления появляются «слабые места»: в этих зонах кровь начинает просачиваться между стенками артерий, вследствие чего они истончаются, что может привести к разрывам. Среди распространенных осложнений, вызванных гипертонией:
- Ишемическая болезнь сердца (ИБС), которая характеризуется нарушением кровоснабжения сердца из-за поражения коронарных артерий — сосудов, которые приносят кровь непосредственно к миокарду.
- Атеросклероз — избыточное содержание «плохого» холестерина в крови с последующим формированием жировых отложений внутри артерий.
- Изменения работы головного мозга, почек и других органов из-за нарушения кровообращения (рис. 3). Выраженность может быть разной в зависимости от длительности и степени заболевания.
- Повреждение сосудов головного мозга, кровоизлияние в ткани или закупоривание с прекращением кровотока (инсульты).
- Нарушение целостности сосудов сетчатки глаза и глазного нерва, изменения зрения, которые часто становятся необратимыми.
- Тяжелые последствия сахарного диабета: недостаточность кровообращения приводит к быстрому развитию диабетической стопы, нефропатии (патологии почек), ретинопатии (заболевания сетчатки глаза).
- Эректильная дисфункция у мужчин.
- Осложнения при беременности: на фоне повышенного давления могут возникать преэклампсия и эклампсия, которые опасны как для ребенка, так и для будущей матери.
Брадикардия
При гипертонии важно контролировать пульс. К брадикардии — снижению частоты сердечных ударов — может приводить как повышение давления, так и прием определенных антигипертензивных препаратов.
О брадикардии говорят при постоянной частоте сердечных сокращений (ЧСС) менее 60 ударов в минуту.
К брадикардии при гипертонии могут приводить перегрузки организма, хроническая усталость и даже смена температуры окружающей среды. Лекарственная брадикардия может возникнуть в связи с приемом препаратов центрального действия, бета-блокаторов и других средств.
Основные симптомы брадикардии:
- общая слабость;
- снижение концентрации внимания, памяти, нарушения сознания;
- ощущение нехватки воздуха, одышка;
- головокружение;
- бледность;
- судороги;
- нарушение зрения.
Сочетание высокого давления с брадикардией опасно тем, что может приводить к риску дефицита кровоснабжения головного мозга и других органов. Состояние с частотой сердечных сокращений на уровне 40–59 ударов в минуту долгое время может быть бессимптомным, однако при снижении ЧСС до 30–40 уд/мин возникает яркая клиническая симптоматика. Сократительная способность сердца менее 30 ударов в минуту может приводить к потере сознания с необходимостью сердечной реанимации.
Как развивается гипертония?
Гипертоническая болезнь развивается медленно, периодические эпизоды повышенного давления сменяются состоянием непроходящей гипертонии. Первое время организм направляет все свои способности на то, чтобы поддерживать нормальный уровень АД и справляться с изменениями в сосудистом русле. Симптомы появляются только через некоторое время, когда компенсаторные возможности перестают помогать, и повышенное артериальное давление становится ощутимым.
Гипертония характеризуется хроническим волнообразным течением: обострения сменяются периодами отсутствия симптомов, а с помощью препаратов можно постоянно удерживать патологию на этапе ремиссии. Обострения болезни могут быть связаны с любыми факторами риска: при их выраженном воздействии обострение гипертонии может возникнуть даже на фоне приема препаратов.
Симптомы гипертонии
Гипертония долго никак не проявляет себя: признаки заболевания появляются настолько медленно, что степень их выраженности не соответствует внутренним изменениям. Со временем в связи с длительным повышением АД могут появляться неспецифические симптомы:
- периодические головные боли, преимущественно утром;
- кровотечения из носа, связанные с физической или эмоциональной нагрузкой;
- нарушения сердечного ритма;
- периодическое ухудшение зрения, мелькание «мушек» перед глазами;
- звон в ушах;
- необъяснимая слабость.
По мере прогрессирования болезни могут появляться более серьезные симптомы: на высоте давления возникает тошнота с возможным переходом в рвоту, нарушения сознания, координации, выраженная слабость, мышечное дрожание, судороги.
Диагностика гипертонии
Заподозрить гипертонию можно самостоятельно: при периодическом контроле АД повышенные цифры на тонометре обычно обращают внимание и заставляют задуматься о походе к врачу.
Важно! Однократный подъем давления — еще не повод переживать. Это может быть единичный случай, связанный с конкретным внутренним или внешним воздействием. Однако из этого правила есть исключение: повышение АД до 180/110 мм.рт.ст. и выше становится основанием для определения гипертонии как диагноза.
Обычно для подтверждения этого диагноза необходимо зафиксировать повышение АД как минимум на 2–3 визитах с интервалом в 1–4 недели на приеме у врача. Также специалист проводит тщательный опрос, определяет семейные факторы риска и другие важные для постановки диагноза детали. Затем человеку с подозрением на гипертонию необходимо пройти дополнительные методы обследования для подтверждения диагноза, определения стадии болезни и возможных осложнений:
- общий анализ крови;
- биохимический анализ крови (глюкоза крови, липидограмма, почечные пробы, печеночные пробы, уровень натрия, калия);
- общий анализ мочи;
- ЭКГ;
- УЗИ сердца;
- УЗИ почек;
- УЗИ сосудов головного мозга;
- осмотр офтальмологом.
При гипертонии часто назначают суточное мониторирование АД и кардиограммы для длительной оценки работы сердца не только на приеме у врача, но и в обычных условиях жизни человека.
Оценка риска развития инфаркта и инсульта
Для правильной постановки диагноза и назначения лечения для каждого пациента с гипертонией определяют риск развития сердечно-сосудистых осложнений через 10 лет после обращения к врачу: вероятность развития инфаркта или инсульта в указанные сроки.
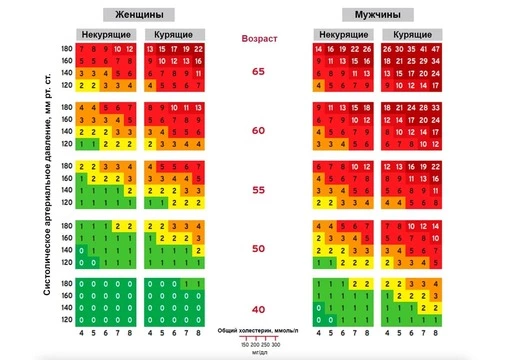
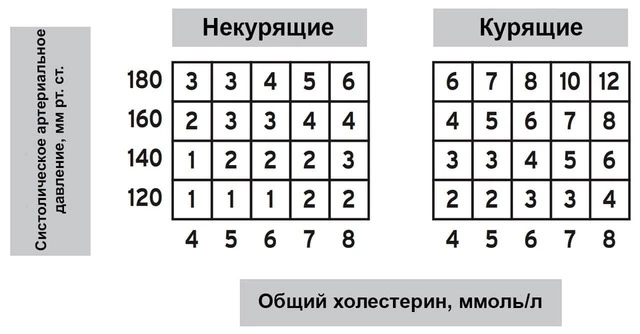
Для этого на основании исследований, проведенных в 12 европейских странах, была принята шкала SCORE (аббревиатура расшифровывается как Systematic Coronary Risk Evaluation) (рис. 4). Такой риск рассчитывается по формуле, которая учитывает пол и возраст пациента, его уровень систолического давления, уровень общего холестерина, а также зависимость от сигарет. Результат теста необходимо найти в соответствующем квадрате таблицы, а для удобства значения распределены по цветам. В соответствии с полученным результатом определяют низкий (менее 5%) и высокий (более 5%) риск сердечно-сосудистых событий. От этого показателя зависит выбор тактики ведения и методов лечения такого пациента, поэтому результат по шкале SCORE всегда указывается в диагнозе пациента с гипертонией.
Рисунок 4. А. Шкала SCORE для определения общего риска смерти от сердечно-сосудистых заболеваний в ближайшие 10 лет для людей старше 40 лет,%. Б. Шкала SCORE для определения относительного риска смерти от сердечно-сосудистых заболеваний в ближайшие 10 лет для людей младше 40 лет. Значения в ней означают, во сколько раз возрастает относительный риск смерти в связи с показателями здоровья и привычками. Используя эту шкалу, можно сравнить свои показателями с более пожилыми людьми, чье здоровье не отягощено заболеваниями. Источник: European Society of Cardiology
Чтобы быстро рассчитать свой риск сердечно-сосудистых заболеваний через 10 лет, обратитесь к калькулятору.
Лечение гипертонии
Терапия гипертонии — это сложная задача, успех которой зависит от правильного определения стадии и степени заболевания, подбора подходящих препаратов, а также соблюдения пациентом всех предписаний врача. Лечение начинают с модификации образа жизни: назначения диеты, добавления регулярных физических нагрузок, отказа от вредных привычек. Однако прием гипотензивных препаратов может быть необходим даже в случае гипертонии первой степени — в случае, если АД не снижается через 6 месяцев после изменения образа жизни и других немедикаментозных способов лечения, или у человека есть существенные дополнительные факторы риска.
Физические нагрузки при гипертонии
Правила здорового образа жизни включают в себя обязательное соблюдение двигательной активности. Важно ежедневно посвящать около 30 минут умеренно напряженной физической деятельности. Однако при этом необходимо ориентироваться на уровень давления, ЧСС, а также собственные ощущения: заниматься спортом гипертоникам можно только при условии нормальной переносимости выбранной активности.
Доказано, что при мягкой или средней форме гипертонии нет особых ограничений при выборе вида физических упражнений, но только при условии отсутствия дополнительных факторов риска и повреждения «органов-мишеней».
Не рекомендованы статические нагрузки: наиболее подходящими считаются динамические виды активности с небольшими затратами физических усилий.
Медикаментозное лечение гипертонии
Часто пациентов угнетает осознание того, что им придется пожизненно принимать препараты, однако сам факт приема лекарств влияет на образ жизни незначительно, а их отмена может привести к фатальным последствиям. Важно понимать, что сохранение нормальных цифр АД даже в течение длительного времени без приема препаратов не исключает развития гипертонического криза и опасных осложнений гипертонии.
Согласно последним рекомендациям, с помощью лекарственных средств пациентам необходимо снизить АД как минимум на 20/10 мм.рт.ст., а в идеале — до нормальных цифр (в возрасте младше 65 лет — до 130/80 мм.рт.ст., а старше 65 лет — как минимум меньше, чем 140/90 мм.рт.ст.).
К основным классам антигипертензивных (гипотензивных) средств относятся:
- Мочегонные препараты. Применяются в основном тиазидные диуретики. Они способствуют выведению избыточной жидкости из организма и усиливают действие других антигипертензивных препаратов.
- Блокаторы бета-адренорецепторов. Эти препараты проявили эффективное действие в лечении пациентов с артериальной гипертензией. Также они снижают частоту сердечных сокращений, избавляя от сильного сердцебиения и защищая сердце.
- Ингибиторы ангиотензинпревращающего фермента (АПФ). Эти препараты воздействуют на специфический фермент, который предотвращает образование гормоноподобного вещества с сосудосуживающим действием. Это предупреждает гипертонус — сужение сосудов с последующем повышением АД.
- Блокаторы рецепторов ангиотензина (БРА). Эти препараты также известны как «сартаны». Они доказали свою эффективность и широко применяются во врачебной практике. Сартаны воздействуют на ряд биохимических превращений для достижения эффекта системной вазодилатации — расширения сосудов.
- Блокаторы кальциевых каналов (БКК). Эти препараты также обладают доказанной эффективностью: уменьшая содержание кальция в сосудах и миокарде, они нормализуют силу сердечных сокращений, а также расслабляют гладкие мышцы сосудов, вызывая их расширение.
- Блокаторы альфа-адренорецепторов. Эти препараты воздействуют на рецепторы симпатической нервной системы, уменьшая выраженность эффектов адреналина. В последнее время активно вернулись в кардиологическую практику, поскольку было доказано эффективное снижение АД при лечении альфа-адреноблокаторами. Также они обладают рядом других положительных эффектов, в том числе, снижают уровень холестерина в крови.
В некоторых случаях назначают антигипертензивные препараты центрального действия: воздействуя на центральные звенья нервной системы, они способствуют быстрому расширению сосудов и расслаблению сердечной мышцы.
Для постоянного приема пациентам чаще всего рекомендуют комбинацию нескольких антигипертензивных средств, например, ингибитор АПФ + БРА или БКК, в случае неэффективности может быть дополнительно назначен диуретик. Подбор терапии — это сложная задача, в решении которой важно учитывать все обстоятельства болезни конкретного человека.
Народные средства от гипертонии
В домашних условиях можно попробовать снизить давление физическими методами: применять компрессы с уксусом, держать конечности в холодной воде или прикладывать лед к затылку. Эти методики направлены на охлаждение организма и противодействие работе симпатической нервной системы, что может снизить АД. Также рекомендуется прием успокоительных фитопрепаратов: настоя мяты, ромашки, шалфея и других трав с седативным эффектом.
Однако важно не отказываться от традиционных методов лечения в пользу альтернативных: это может привести к неконтролируемому повышению давления.
Профилактика гипертонии
Предупредить развитие гипертонии очень сложно, однако можно максимально отсрочить начало формирования необратимых изменений в сосудах и определить мягкое течение болезни. Меры первичной профилактики направлены на предупреждение стойкого повышения давления. Для этого важно придерживаться общих рекомендаций здорового образа жизни:
- Следить за питанием. Главное — придерживаться нормативов суточного содержания калорий в рационе, исключить запрещенные продукты и свести к минимуму содержание соли.
- Снизить массу тела. Доказано, что потеря каждых 5 кг избыточного веса способствует снижению АД на 2–10 мм.рт.ст.
- Обеспечить умеренные, но регулярные физические нагрузки.
- Отказаться от курения и употребления алкоголя.
- Избегать стрессовых ситуаций.
При повышенном давлении крейне важен полноценный сон, не менее 8 часов. Приучите себя ложиться и вставать в одно и то же время, это поможет стабилизировать давление и не усугубить ситуацию. Для улучшения качества сна можно пользоваться специальной мягкой маской и берушами. На ночь выпейте успокаивающий травяной чай или примите ароматную ванну. Поддерживайте в спальне прохладу и провертривайте помещение, окна должны быть хорошо затемены — тогда уснуть будет проще, а сам сон станет более глубоким.
Вторичная профилактика включают в себя мероприятия, направленные на предупреждение перехода болезни на более тяжелую стадию. Для этого важно не пренебрегать первичными профилактическими мерами, а также постоянно принимать антигипертензивные препараты.
Диета при гипертонии
Важную роль в лечении гипертензии играет диетотерапия: доказано, что соблюдение принципов антигипертензивной диеты эффективно снижает АД в случае предгипертонии и гипертонии I степени. Людям с повышенным давлением важно снизить уровень содержания жиров животного происхождения, холестерина, жареных и жирных блюд, копченостей, консервации, хлебобулочных изделий, сладкого, сахаросодержащих напитков. При этом в рационе должно быть достаточное количество овощей, фруктов, клетчатки (рис. 5).

При гипертензии крайне важно уменьшить потребление соли: она задерживает жидкость в организме, вызывает отеки, нарушает работу почек, приводит к снижению содержания калия, который поддерживает ритмичность деятельности сердца. Гипертоникам разрешено употреблять не более 5 г соли в день с учетом ее содержания в продуктах питания, однако в ближайшие годы планируется изменить рекомендации: в новом варианте сократить количество соли необходимо до 3 г в сутки.
Как жить с гипертонией?
Человеку с повышенным давлением важно ответственно отнестись к этой проблеме и правильно изменить свой распорядок дня, ежедневно соблюдая все предписания врачей. В первую очередь важным ритуалом должен стать контроль артериального давления. Данные исследований показывают, что контролируют свое АД только около 30% женщин и 15% мужчин, что приводит к серьезным последствиям: у пациентов с гипертонией развиваются необратимые хронические изменения или возникают гипертонические кризы с фатальными осложнениями.
Пациентам рекомендуется вести дневник давления. Это позволит отследить нарушения и поможет врачу в подборе терапии. Также необходимо выделить определенные часы для приема лекарственных средств и строго следовать схеме лечения (рис. 6). Важно помнить, что современные препараты способны продлить жизнь человека с гипертонией на 15–20 лет при условии их постоянного приема.

Заключение: особенности жизни с гипертонией
| 1. | Последствия артериальной гипертензии ежегодно становятся причиной смерти более 9 млн больных. Это главная причина смертности во всем мире. Кроме того, у людей с повышенным артериальным давлением в 4 раза чаще возникает инфаркт миокарда, и в 7 раз чаще — инсульт. |
| 2. | Гипертония при правильном подходе становится не опасным заболеванием, а особенностью жизни. Соблюдение всех рекомендаций, постоянная забота о собственном здоровье и регулярные профилактические осмотры у врача — это правильный путь к успешному контролю гипертонии и долгим годам жизни с нормальными цифрами артериального давления. |
Источники
- 2020 ISH Global Hypertension Practice Guidelines. International society of Hypertension. 2020.
- ВОЗ. Вопросы и ответы по гипертонии. 2015.
- ВОЗ. Гипертония.
- European Guidelines on CVD Prevention in Clinical Practice 2016 Eur J Prev Cardiol. 2016 Jul;23(11):NP1-NP96. doi: 10.1177/2047487316653709

 врач-кардиолог
врач-кардиолог Заведующий терапевтическим отделением, кардиолог, липидолог клиники «Будь Здоров» на Фрунзенской.
Заведующий терапевтическим отделением, кардиолог, липидолог клиники «Будь Здоров» на Фрунзенской.













