Содержание статьи:
- Какое давление считается повышенным?
- Кто в группе риска?
- Физиологические причины гипертонии
- Патологические причины
- Психологические причины
- Гипертония у подростков
- Высокое давление у молодых людей
- Высокое давление у пожилых людей
- Высокое давление у беременных
- Как справиться с приступом гипертонии?
- Когда обратиться к врачу?
- Дифференциальная диагностика
- Заключение: почему повышается давление
Какое давление считается повышенным?
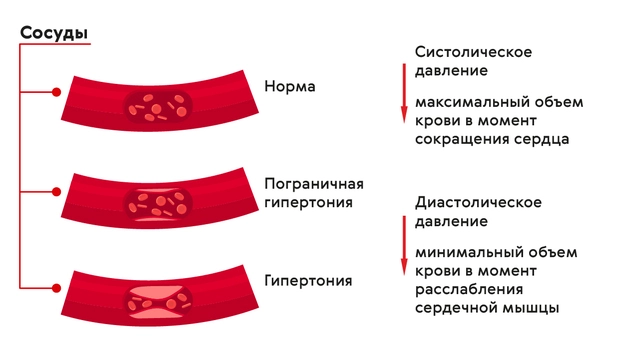
Кровяное давление (артериальное давление, АД) — это та сила, с которой кровь воздействует на стенки сосудистого русла. Показатель измеряют тонометром и записывают в виде двух значений:
- Систолическое АД — «верхнее». Обозначает уровень давления в момент активного сокращения сердца — систолы.
- Диастолическое АД — «нижнее». Обозначает уровень давления в момент расслабления сердца — диастолы.
«Классическим» нормальным давлением считается результат 120/80 мм рт. ст. В современных рекомендациях повышение АД до 129/84 мм рт. ст. также не считается патологией. Если во время нескольких измерений цифры на тонометре оказываются в пределах значений 130–139/85–89 мм рт. ст., говорят о «высоком нормальном» давлении, а превышение этих значений — явный признак гипертонии.
Механической причиной повышения силы воздействия крови на сосудистые стенки становится сужение артерий, которое может происходить под воздействием ряда внешних и внутренних факторов (рис. 1).
Повышенное АД длительное время может не проявлять себя. Яркие симптомы возникают только при резком подъеме давления. В таких условиях сердце человека работает «на износ»: чем тяжелее кровь проходит по сосудам, тем больше усилий приходится прикладывать сердечной мышце. Это приводит к постоянному негативному воздействию не только на сердечно-сосудистую систему человека, но и на почки, структуры головного мозга, зрительный анализатор.
Достоверно выявить гипертонию можно только с помощью систематического измерения давления. Однако некоторые симптомы могут натолкнуть на мысль о повышении АД. К ним относятся:
- головная боль;
- головокружения;
- нарушения сознания (помутнение);
- периодические покалывания, умеренная боль за грудиной;
- повышение частоты сокращений сердца;
- повышенная утомляемость;
- чувство нехватки воздуха (одышка) в момент физической нагрузки;
- покраснение кожи лица;
- носовые кровотечения без видимой причины.
Гипертония — очень распространенная патология. По данным ВОЗ, около 30% взрослого населения в мире страдают от повышения АД, а осложнения болезни (в том числе, инфаркты и инсульты) ежегодно приводят примерно к 9 миллионам летальных исходов. При этом только 10% гипертоников соблюдают рекомендации врачей и получают лечение, а около 40% даже не догадываются о своем диагнозе.
Классификация гипертонии в зависимости от причин
Случаи стойкого повышения давления принято делить на две группы:
- Первичная гипертензия (эссенциальная, гипертоническая болезнь). Конкретную причину развития болезни в этом случае выявить не удается: патология развивается под воздействием комплекса факторов. На случаи первичных форм заболевания приходится 90–95% гипертонии.
- Вторичная гипертензия (симптоматическая), когда нарушения сосудистого тонуса становятся осложнением основного заболевания или появляются под воздействием конкретной причины, составляет 5% ото всех случаев. При симптоматической гипертензии причину повышения АД можно выявить и исключить, нормализовав показатели.
Такая статистика не означает, что в большинстве случаев повлиять на повышение АД нельзя. При правильном подходе можно минимизировать факторы риска даже при первичной гипертонии.
Кто в группе риска?
Известен ряд факторов, которые значительно повышают риск гипертонии. Это состояния или события, которые определяют вероятность стойкого повышения АД.
Их можно разделить на две основные категории — неуправляемые (неизменяемые, немодифицируемые) и управляемые (изменяемые, модифицируемые).
Неуправляемые факторы риска
Шансы развития гипертонии неизбежно увеличиваются с возрастом: в группу риска попадают мужчины в возрасте от 55 лет и женщины после достижения 65-летнего возраста.
Кроме того, к неуправляемым факторам риска гипертонии относят:
- Наследственность. Семейную историю повышенного АД в разных исследованиях указывают как основу 30–60% случаев развития заболевания. Ученые доказали, что формированию гипертонии способствуют около 30 патологических комбинаций в генетическом коде. Этот вопрос еще подлежит длительному изучению: известные методы исследования не позволяют с максимальной точностью определить конкретные мутации, которые становятся причиной развития гипертонии.
- Пол. Известно, что до 64 лет повышению давления больше подвержены мужчины, а в возрасте старше 65 лет ситуация меняется: в основную группу риска попадают женщины. Это связано с наступлением климакса — до менопаузы женские половые гормоны оказывают естественное защитное действие на сосуды. Затем уровень эстрогенов постепенно снижается, и женщины становятся более уязвимыми в отношении сердечно-сосудистых заболеваний.
Управляемые факторы риска
Сами по себе состояния из этого списка не становятся причиной повышения АД, но они постепенно влияют на сосуды и «запускают» механизмы гипертонии. Поэтому для минимизации рисков заболевания нужно пересмотреть свой образ жизни и стараться следовать рекомендациям по профилактике гипертонии.
К основным управляемым факторам повышенного риска относятся:
- Избыточный вес. Увеличенная масса тела — это причина дополнительной нагрузки на сердце и сосуды. У людей с ожирением (если индекс массы тела (ИМТ) составляет более 30 кг/м2) гипертония встречается примерно в 5 раз чаще по сравнению с людьми с нормальным весом. При этом снижение веса на 10 кг позволяет уменьшить давление на 5–20 мм рт. ст.
- Большое количество соли в рационе. Эта привычная пищевая добавка вызывает жажду и параллельно задерживает жидкость в организме, что негативно отражается на работе сердца и сосудов. Уменьшение количества соли в рационе до 5 г в день позволяет снизить систолическое давление на 10–15 мм рт. ст (рис. 2).
- Несоблюдение правил здорового питания. Жиры животного происхождения провоцируют отложение «вредного холестерина» на стенках сосудов. Это становится причиной нарушения проходимости артерий и повышения АД. Также повышают давление «простые» углеводы — сладости, хлебобулочные изделия, каши быстрого приготовления.
- Употребление алкоголя. Этанол вызывает учащение сердцебиения за счет выброса адреналина и других гормонов с похожим стимулирующим действием. Это определяет дополнительную нагрузку на сердце и сосуды, провоцируя развитие гипертонии. Эксперты в сфере здравоохранения всех стран мира приходят к единому мнению о том, что «безопасной дозы» алкоголя не существует: для поддержания своего здоровья стоит полностью отказаться от спиртных напитков.
- Курение. Никотин способствует сужению сосудов. Это и становится причиной повышения давления. Временный спазм под воздействием курения со временем приводит к стойкому изменению эластичности артерий. Риск гипертонии повышается и у пассивных курильщиков.
- Гиподинамия — недостаточная подвижность. Отсутствие рациональных физических нагрузок считается причиной развития большинства хронических заболеваний в мире. Малоподвижный образ жизни повышает риск ожирения, вызывает застойные явления в организме, препятствует нормальному обмену веществ. Для профилактики гипертонии нужно увеличить физическую активность: как можно чаще проводить время на свежем воздухе, подобрать оптимальный вид спорта.
- Частые стрессы. Выброс адреналина, которым сопровождается каждый всплеск негативных эмоций, ускоряет работу сердца и определяет дополнительную нагрузку на сосуды. При хроническом стрессе в кровь выделяются гормоны, которые оказывают сосудосуживающее действие. В комплексе это существенно увеличивает вероятность гипертонической болезни.
При желании управляемые факторы риска возможно если не устранить полностью, то хотя бы минимизировать их негативный эффект.

Физиологические причины гипертонии
Артериальное давление — изменчивый показатель. У здорового человека цифры АД могут колебаться в течение дня.
В стенках сосудов есть мышечный слой. Он легко сокращается и расслабляется, в связи с чем давление может несколько повышаться и снижаться. Но в норме эти изменения настолько несущественные, что они не оказывают негативного воздействия на организм (даже не всегда заметны при измерении АД).
К основным физиологическим причинам повышения давления относят:
- физическую нагрузку — это могут быть не только занятия спортом, но и подъем по лестнице, быстрая ходьба, уборка;
- время суток — ночью активизируется парасимпатический отдел нервной системы, который отвечает за расслабление мышечного слоя сосудов и снижение АД;
- психологическое состояние — сильные эмоции (как негативные, так и позитивные) могут повышать давление за счет действия адреналина;
- прием стимулирующих веществ — кофе, чай, шоколад, острые и приправленные блюда и ряд других продуктов питания может привести к кратковременному повышению АД.
Нередко повышение давления происходит непосредственно в момент его измерения врачом. Тогда говорят о «гипертонии белого халата».
Патологические причины
Конкретные причины повышенного давления можно определить только в случаях развития вторичной гипертензии.
Чаще всего к стойкому подъему АД приводят:
- патологии почек (пиелонефрит, гломерулонефрит, поликистоз, опухоли; нарушения состояния почечных сосудов — сужение (стеноз) почечных артерий, осложнения сахарного диабета в виде нефропатии);
- гормональные нарушения (метаболический синдром, патологии щитовидной железы, нарушения работы надпочечников, патологии гипофиза, сахарный диабет);
- нейрогенные причины (повышение внутричерепного давления, энцефалит, опухоль головного мозга, травмы головы, нарушения кровообращения в мозговых структурах — инсульты);
- заболевания аорты и магистральных сосудов (преждевременный атеросклероз, аортальный стеноз);
- прием препаратов (гормональные контрацептивы, заместительная терапия во время менопаузы, противовоспалительные лекарства, средства генно-инженерной биологической терапии);
- токсическое воздействие (злоупотребление алкоголем, интоксикация соединениями свинца);
- синдром ночного апноэ — внезапная временная остановка дыхания во сне (патология приводит к выбросу адреналина во время сна).
Психологические причины
Кратковременный стресс может отчасти быть даже полезным для организма: он активизирует метаболизм, улучшает насыщение тканей кислородом, тонизирует и заряжает. Но постоянное стрессовое состояние (нервное напряжение, повышенная тревожность, эмоциональная нестабильность, страх, раздражительность) становится «благоприятной» почвой для развития хронических болезней. Под воздействием «гормонов стресса» (кортизол, адреналин, норадреналин) нарушается регуляция состояния сосудов — это и становится причиной развития гипертонии.
Исследования показывают, что психологическими причинами повышенного АД могут быть:
- определенный тип личности — от гипертонической болезни чаще других страдают холерики, которые склонны к сильным эмоциональным реакциям;
- социальные факторы — постоянная тревога из-за окружающей обстановки негативно отражается на состоянии сосудов;
- конфликтные ситуации, которые возникают в семье или на работе.
Среди психопатологических причин гипертонии выделяют:
- тревожное расстройство;
- апатию;
- депрессию;
- панические атаки.
Повышенное АД может быть практически единственным симптомом скрытой («маскированной») депрессии, поэтому нередко людям с гипертонией нужна консультация психотерапевта.
Кроме того, стресс может становиться причиной появления дополнительных факторов риска гипертонии — курения, злоупотребления алкоголем, нездорового питания.
Гипертония у подростков
Периодическое повышение давления в подростковом возрасте может быть вариантом нормы. Это связано с тем, что в этот период происходят важные гормональные изменения, которые могут дополнительно влиять на механизмы регуляции АД. Особенно часто эпизоды повышенного давления возникают у мальчиков: это происходит под влиянием тестостерона.
Однако причинами высоких цифр на тонометре у подростков также могут быть:
- избыточный вес и ожирение — у детей важно контролировать массу тела;
- вредные привычки в питании — большое количество фастфуда, снеков, субпродуктов, жиров животного происхождения, соли, сладостей;
- стрессы — высокие нагрузки в школе, сложные отношения с одноклассниками, непринятие себя, страхи по поводу своего будущего могут стать причинами нервных переживаний с повышением АД;
- другие болезни — чаще всего в подростковом возрасте вторичную гипертензию вызывают патологии почек, пороки сердца, заболевания нервной и эндокринной систем.
Если повышенное давление возникает только на приеме у врача, а в домашней обстановке тонометр показывает нормальные 120/80 мм рт. ст., переживать не стоит. Скорее всего, это проявление страха перед врачами.

Высокое давление у молодых людей
В молодом возрасте гипертензия чаще возникает под воздействием других заболеваний (патологии почек и почечных артерий, опухоли гипофиза, нарушения работы надпочечников, патологии репродуктивной системы у женщин), но могут развиваться и первые стадии гипертонии. В последнее время наблюдается тенденция «омоложения» гипертонии: стойкое повышение АД без видимых причин все чаще определяют у людей в возрасте 40–50 лет.
Диагностика гипертонии у молодых людей связана с рядом проблем:
- высокая вероятность агрессивных («злокачественных») форм гипертонической болезни — стремительного развития заболевания, частые гипертонические кризы (повышение АД более 220/120 мм рт. ст.);
- позднее выявление заболевания — повышенное АД длительно не сопровождается симптомами, а частота обращения к врачам в молодом возрасте меньше, чем в пожилом;
- отсутствие профилактических осмотров — отказ от периодической проверки основных функций организма;
- подверженность факторам риска гипертонии — молодые люди больше подвержены стрессовым факторам, чаще курят, злоупотребляют алкоголем и не соблюдают рекомендаций по питанию.
В молодом возрасте пациенты недостаточно серьезно относятся к своему здоровью, поэтому даже после выявления гипертонической болезни отказываются от приема препаратов и продолжают вести привычный образ жизни. Это нередко становится причиной ранних осложнений заболевания и тяжелого течения патологии в будущем.
Высокое давление у пожилых людей
Чаще всего к гипертонии у пожилых людей приводит атеросклероз — отложение «вредного холестерина» на стенках сосудов. Это становится причиной нарушения их эластичности (склерозирования) и сужения артериального просвета — основного механизма развития гипертонии.
У пожилых людей нередко развивается сахарный диабет 2 типа, который сопровождается сосудистыми осложнениями. Хронические болезни почек также могут стать причиной вторичной гипертензии у пожилых людей: с возрастом компенсаторные механизмы перестают работать, сужение почечных сосудов приводит к системному повышению АД.
Хотя вероятность повышения АД с возрастом увеличивается, у пожилых людей гипертония чаще проходит в доброкачественной форме — гипертонические кризы развиваются реже, а препараты лучше «держат» давление в пределах нормальных значений.
Высокое давление у беременных
Повышенное АД у беременных (гестационная гипертония) — не редкость, поскольку гормональные изменения, набор веса и перестройка работы сосудистой системы могут привести к временной гипертензии.
При этом постоянная гипертензия при беременности может быть опасной как для будущей матери, так и для ребенка.
Среди основных осложнений гестационной гипертонии определяют:
- дефицит питательных веществ у будущего ребенка, что может привести к задержке его развития;
- отслойка плаценты с тяжелым кровотечением;
- преэклампсия и эклампсия (отеки, нарушение работы почек, судороги).
Поэтому беременным важно контролировать свое давление и при первых признаках его повышения обращаться к врачу.
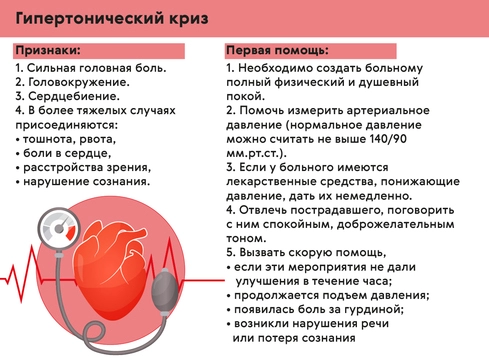
Как справиться с приступом гипертонии?
Яркие симптомы гипертонии обычно возникают при резком подъеме АД — развитии гипертонического криза. При повышении давления более 220/120 мм рт. ст. и/или появлении симптомов осложненного криза (резкая слабость, тошнота, рвота, нарушения зрения, острая головная боль, боль в сердце, нарушение речи или сознания, ограничение движений в конечностях) необходимо срочно вызвать неотложную помощь.
Неотложные действия в этой ситуации сводятся к проветриванию помещения, соблюдению постельного режима поддержанию спокойной обстановки, приему антигипертензивных препаратов (рис. 3).
Когда обратиться к врачу?
Однократное повышение давления не считается патологией, поэтому после первого случая высоких цифр на тонометре необходимо измерять показатель еще несколько дней подряд.
Если АД стабильно повышено или находится в пределах высоких нормальных значений (130–139/85–89 мм рт. ст.), стоит обратиться к терапевту или кардиологу. Врач определит план действий для выявления причины патологии и нормализации давления. Важно не откладывать визит к специалисту: чем раньше начать лечение, тем легче будет в дальнейшем контролировать АД. На начальных стадиях болезни может быть достаточно пересмотреть свой образ жизни и соблюдать диету. При позднем обращении пожизненный прием препаратов неизбежен.
Если вы обратились с повышенным давлением к врачу, то в первую очередь вас направят на обследование. Нужно будет сдать анализ крови, мочи, сделать УЗИ, посетить офтальмолога, невролога и кардиолога. Все это необходимо, чтобы понять текущее состояние организма и как повлияла на него гипертония. По результатам обследования назначается лечение, также врач дает советы об изменении образа жизни, включая питание и двигательную активность.
Важно! Не принимайте препараты самостоятельно, никаких советов от родственников и друзей. Только врач (терапевт или кардиолог) может назначить лекарство, в том числе препараты на случай резкого повышения давления (их, кстати, нужно всегда держать при себе).
Дифференциальная диагностика
Чтобы понять, к какому из вариантов относится повышение АД, можно воспользоваться критериями дифференциальной диагностики (табл. 1).
| Критерий | Гипертоническая болезнь | Вторичные гипертензии |
| Возраст | Более 40 лет | Молодой |
| Жалобы | Головные боли, перепады настроения, одышка при физической нагрузке, боли в серде | Длительно отсутствуют или связаны с другими патологиями (например, при болезнях почек — боль в пояснице, повышение температуры, нарушения мочеиспускания) |
| Особенности течения | АД повышается незначительно, течение болезни — постепенное, периодически — обострения (гипертонические кризы) | Выраженное повышение АД, частые гипертонические кризы |
| Эффект от лечения | Проявляется сразу | Препараты почти не снижают давление |
| Другие заболевания | Не определяется прямая связь с повышением АД | Есть патологии, которые могут непосредственно приводить к гипертензии |
Достоверно определить вид гипертонии может только врач: специалист назначит план обследования для поиска причин повышенного АД.
Заключение: почему повышается давление
| 1. | Повышение давления может быть как временной естественной реакцией, так и опасным симптомом болезни. |
| 2. | При этом каждому человеку важно знать о причинах и факторах риска гипертонии — в большинстве случаев изменение образа жизни, пересмотр рациона питания и регулярный контроль АД помогают избежать заболевания. |
Источники
- Вопросы и ответы о гипертонии. Всемирная организация здравоохранения.
- Know Your Risk Factors for High Blood Pressure. American Heart Association.
- 2020 ISH Global Hypertension Practice Guidelines. International society of Hypertension. 2020.
- Клинические рекомендации Артериальная гипертензия у взрослых. Российское кардиологическое общество.


 врач-кардиолог
врач-кардиолог Заведующий терапевтическим отделением, кардиолог, липидолог клиники «Будь Здоров» на Фрунзенской.
Заведующий терапевтическим отделением, кардиолог, липидолог клиники «Будь Здоров» на Фрунзенской.













