Розацеа нельзя вылечить полностью, однако при соблюдении всех врачебных рекомендаций можно достичь продолжительной ремиссии, сведя клинические проявления болезни к минимуму.

У женщин розацеа встречается в три раза чаще, однако у мужчин заболевание зачастую протекает в более тяжелой форме. Наибольшая склонность к этой патологии отмечается у людей со светлой кожей.
Симптомы розацеа
Клинические проявления заболевания отличаются в зависимости от его формы. Но в большинстве случаев розацеа сопровождается следующими симптомами:
- Эритема. Покраснение кожи в центральной части лица. Изначально носит эпизодический характер, но со временем частота возникновения увеличивается. Оттенок может варьироваться от ярко-розового до синеватого.
- Повышенная сухость кожи, чрезмерная чувствительность к прикосновениям. В некоторых случаях возникает умеренная болезненность или ощущение покалывания.
- Телеангиэктазии. Так называемые сосудистые звездочки. Представляют собой расширенные капиллярные сосуды, которые имеют вид небольших пятен и сеточек розового или красного цвета. Чаще всего расположены вокруг крыльев носа.
- Папулы. Плотные кожные узелки, которые слегка возвышаются над окружающей кожей. Цвет телесный или бледно-розовый. При большом количестве могут сливаться в одну общую бугристую поверхность.
- Пустулы. Небольшие пузырьки, наполненные прозрачной или слегка мутной жидкостью. Образуются на месте папул.
- Структурные изменения кожи. Изначально возникает отек пораженных участков, который впоследствии может сочетаться с гиперплазией (утолщением) кожи. В некоторых случаях образуются большие структурные образования, искажающие черты лица.
- Поражения глаз. Покраснение слизистых оболочек, часто сочетающееся с зудом и ощущением «песка» в глазах. В тяжелых случаях у корней ресниц появляются корочки, снижается острота зрения.
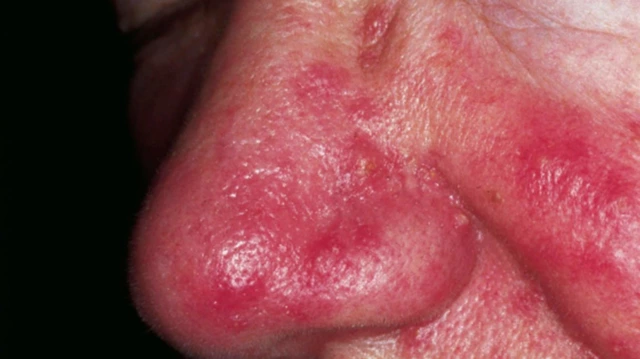
Для розацеа характерно течение с периодами обострений и ремиссий. При обострениях появляются новые элементы сыпи (папулы, пустулы). При переходе в ремиссию сыпь часто исчезает, но кожная эритема, телеангиэктазии и структурные изменения кожи лица сохраняются.
Лечение розацеа
Поскольку на данный момент розацеа – неизлечимая патология, основными целями терапии являются:
- Подавление имеющихся симптомов и улучшение общего состояния кожи.
- Замедление дальнейшего прогрессирования заболевания.
- Профилактика повторных обострений и осложнений.
- Устранение или минимизация косметических дефектов.
Для достижения этих целей используются различные средства: медикаментозная терапия, физиотерапевтические средства, при необходимости – хирургическое вмешательство. При этом эффективность лечения зависит от давности заболевания, тяжести клинической формы и наличия сопутствующих патологий.

При розацеа требуется специальный уход за кожей. В его основе лежат следующие принципы:
- Очищение кожи должно быть мягким и щадящим, без применения горячей воды, так как она расширяет сосуды.
- Противопоказаны вакуумный массаж, частые пилинги, распаривание лица.
- При выборе косметических средств следует выбирать продукты без спирта и детергентов. При этом нужно отдавать предпочтение средствам, в состав которых входят укрепляющие сосудистую стенку компоненты: витамины К, Р, С, амбофенол.
- Во время пребывания на солнце или на морозе нужно обязательно использовать защитный крем, а после – питательный.
- При смывании косметических средств лучше отдавать предпочтение чистой воде.
Медикаментозная терапия
Ведущее место в лечении розацеа занимают медикаментозные средства. Чаще всего в терапевтическую схему входят:
- Системные антибиотики. Для приема внутрь назначаются тетрациклины (доксициклин, тетрациклин), макролиды (азитромицин, кларитромицин), противомикробные средства (метронидазол).
- Системные ретиноиды. Препараты этой группы представляют собой структурные аналоги витамина А. Их применение рекомендуется при тяжелом течении розацеа (в современной клинической практике чаще всего применяется изотретиноин).
- Местная терапия. Для нанесения непосредственно на пораженные участки кожи назначают метронидазол, азелаиновую кислоту, сульфацетамид натрия, клиндамицин.
- Ангиопротекторы. Для улучшения состояния кровеносных сосудов используют ксантинола никотинат, алкалоиды белладонны, эрготамин.
- Дополнительные средства. При офтальморозацеа также могут назначаться препараты искусственной слезы. После устранения активного воспалительного процесса возможна терапия бримонидином для борьбы с эритемой.
Физиотерапевтические процедуры
Физиотерапия – важная часть комплексного лечения, дополняющая эффект медикаментозных препаратов. При розацеа чаще всего назначаются следующие процедуры:
- Криотерапия и криомассаж.
- Электрокоагуляция.
- Лазеротерапия.
- Селективная импульсная фототерапия.
- Микротоковая терапия.
- Эндоназальный электрофорез.
- Дермабразия.
Хирургическое лечение
При образовании излишней ткани на лице (например, при фиматозных и грануляционных вариантах розацеа) показано ее удаление. Это может проводиться различными способами: абляционными лазерами (лазеры на CO² или эрбиевый YAG лазер), при помощи криохирургии, пластической хирургии, электрокоагуляции и т.д.
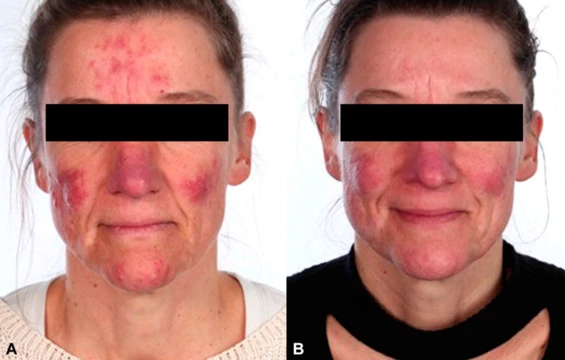
Причины заболевания
На данный момент точные причины развития розацеа не установлены.

Считается, что от 15% до 40% всех случаев заболевания связано с наследственной склонностью к этой патологии.
К развитию розацеа приводит целый ряд факторов, среди которых наиболее важную роль играют следующие:
- Нарушение тонуса сосудов. Часто это проявляется мигренями и склонностью к спонтанному покраснению лица (транзиторной гиперемии).
- Лимфостаз, застой лимфы. Сопровождается отечностью тканей.
- Нарушение гормонального баланса. Причиной розацеа могут быть как физиологические колебания гормонов в организме (смена менструального цикла, беременность, переход в менопаузу), так и эндокринные заболевания, например патологии щитовидной железы.
- Заболевания кожи. Розацеа связана с нарушением работы сальных и потовых желез, в том числе себореей. Также ее развитие может спровоцировать демодекоз (инфицирование кожи паразитарными клещами – Demodex folliculorum).
- Заболевания желудочно-кишечного тракта и нарушение пищеварения. Пусковыми факторами могут выступать хеликобактерная инфекция (Helicobacter pylori), гастриты, дуодениты, колиты. Также важную роль играют погрешности в питании, в том числе – чрезмерное потребление острой и жареной пищи.
- Стресс. Существует мнение, что нервное перенапряжение может спровоцировать начало заболевания.
- Нарушение работы иммунной системы: ВИЧ-инфекция, СПИД, сахарный диабет.
- Избыточное воздействие ультрафиолетовых лучей. Поражения кожи могут быть связаны с чрезмерным загаром и солнечными ожогами, злоупотреблением солярия.
- Профессиональные вредности. В некоторых случаях триггером (пусковым фактором) могут быть условия труда: работа под открытым небом, на морозе или в жару, при сильном ветре. Также розацеа может развиваться при контакте кожи с химическими веществами, используемыми на производстве.
- Побочные эффекты медикаментов. Розацеа может возникать как реакция на лекарства (зачастую – производных брома и йода). Также она связана с длительным, бесконтрольным использованием оральных или топических гормональных препаратов, например оральных контрацептивов или кортикостероидных мазей.
- Неправильное использование косметики. Триггером для розацеа может быть нанесение на кожу лица косметических средств низкого качества, в состав которых входят химические раздражители.

Факторы риска
Помимо нарушений, которые могут напрямую вызывать развитие розацеа, стоит упомянуть факторы, которые самостоятельно не провоцируют заболевание, но повышают риск его появления. К таковым относятся³:
- Женский пол. Женщины более склонны к развитию розацеа, чем мужчины.
- Светлая кожа, в особенности – при высокой чувствительности к солнцу. Это проявляется частыми солнечными ожогами даже при недлительном пребывании под прямыми солнечными лучами.
- Возраст старше 30 лет.
- Курение.
- Наличие розацеа у близких кровных родственников.
Осложнения розацеа
Розацеа может приводить к различным осложнениям – как инфекционным, так и косметическим. Наиболее часто встречаются:
- Гнойно-септические осложнения. Сюда входят все варианты поражения кожи, связанные со вторичным инфицированием, чаще всего – патогенными бактериями. Одним из таковых является дренирующий синус. Он представляет собой длительное, вялотекущее воспаление, сопровождающееся образованием овального кожного образования, из которого постоянно выделяются гнойные массы.
- Поражения глаз. Длительно сохраняющиеся воспалительные реакции тканей глаза и века на фоне офтальморозацеа могут приводить к ухудшению зрения. В тяжелых случаях возможна даже его полная утрата – слепота.
- Грубые косметические дефекты. Длительное течение розацеа, в особенности при ее фиматозном и гранулематозном варианте, часто приводит к деформации частей лица (носа, ушей, подбородка). Это существенно снижает качество жизни человека, а также может стать триггером для депрессивных расстройств.

Диагностика розацеа
Диагностика основывается на жалобах пациента, данных анамнеза (течение заболевания, провоцирующие факторы, сопутствующие патологии, наличие факторов риска) и физикальном осмотре. В качестве вспомогательных средств могут использоваться лабораторные и аппаратные методы исследования.
В большинстве случаев диагноз устанавливается после осмотра кожи дерматологом, в том числе при помощи дерматоскопии. Отличительной чертой розацеа является стойкое покраснение центральной зоны лица с интактными областями вокруг глаз, которое сохраняется не менее 3 месяцев.
С целью дифференциации с другими заболеваниями и уточнения имеющейся формы розацеа могут использоваться следующие дополнительные методы диагностики:
- Микроскопическое исследование соскоба кожи для выявления клещей Demodex folliculorum.
- Бактериологическое исследование содержимого пустул для обнаружения вторичной инфекции.
- Рутинные исследования крови и мочи, дополняющиеся анализами на маркеры системных заболеваний соединительной ткани.
- Допплерография. Позволяет изучить микроциркуляцию в сосудах кожи лица и выявить характерное для розацеа замедление тока крови.
- Ультразвуковое исследование (УЗИ) кожи. Применяется с целью определить структуру кожных образований, толщину слоев кожи.
- Конфокальная лазерная сканирующая микроскопия. Позволяет оценить состояние кожи до сетчатого слоя дермы без нарушения ее целостности. За счет этого можно получить детальную информацию о региональных сосудах, клетках разных слоев кожи, а также изучить степень ксероза (сухости) и шелушения, количество клещей демодекс.
Дифференциальная диагностика розацеа проводится с другими заболеваниями, которые могут иметь похожие симптомы. К таковым относятся:
- Себорейный дерматит.
- Дискоидная красная волчанка.
- Дерматомиозит.
- Синдром Рандю–Ослера.
- Периоральный дерматит.
- Вульгарные угри.
- Рубромикоз кожи лица.
- Мелкоузелковая форма саркоидоза.
- Туберкулезная волчанка.
- Рожистое воспаление.
- Опоясывающий лишай.
- Ангиосаркома.
Классификация и формы заболевания
Розацеа – это хроническое заболевание, для которого характерно волнообразное течение с обострениями и периодами ремиссии. Тем не менее в развитии этой патологии можно выделить несколько стадий:
- Стадия преходящей эритемы центральной части лица. Отличается эпизодами покраснения кожи, которое появляется спонтанно и бесследно исчезает.
- Стадия стойкой (фоновой) эритемы и телеангиэктазий. На этом этапе возникает стойкое покраснение кожи лица и специфическая кожная сыпь. Это обусловлено расширением местных кровеносных сосудов.
- Папулезная стадия. Проявляется формированием папул на фоне уже имеющейся гиперемии и телеангиэктазий.
- Пустулезная стадия. Характеризуется появлением пустул при уже имеющихся симптомах.
- Инфильтративно-продуктивная стадия. Сопровождается отеком и фиброзно-гипертрофическими изменениями кожи.
В зависимости от клинических особенностей принято выделять следующие основные формы патологии¹:
- Эритематозная розацеа. Протекает с проходящей эритемой, отеком и телеангиэктазиями. Со временем покраснение кожи лица становится постоянным.
- Папулезная и пустулезная розацеа. Варианты патологии, при которых помимо основных симптомов заболевания возникают папулы и/или пустулы.
- Фиматозная розацеа. Отличается утолщением кожи, при котором возникает характерная бугристость и шишковидные разрастания. В зависимости от локализации разрастаний выделяют следующие подтипы патологии: ринофима (область носа), метафима (лоб), гнатофима (подбородок), отофима (ушная раковина), блефарофимоз (веки).
- Офтальморозацеа. Поражение глаз на фоне розацеа. Чаще всего включает блефарит (воспаление век) и конъюнктивит (воспаление слизистой оболочки глаз), реже – мейбомит (воспаление мейбомиевых желез, расположенных по краям век) и рецидивирующий халязион. При тяжелом течении возникают кератит (воспаление роговицы), склерит (воспаление сосудистой оболочки глаза – склеры) и иридоциклит (воспаление радужки и цилиарного тела).
Реже встречаются атипичные варианты заболевания, включающие следующие клинические формы:
- Гранулематозная розацеа. При этом варианте на коже формируются эпителиоидно-клеточные гранулемы. Клинически это сопровождается развитием мелких плотных папул, иногда единичных узлов, которые имеют серо-желтый оттенок и оставляют после себя рубцы.
- Конглобатная розацеа. Помимо основных симптомов присутствуют узловатые элементы синюшно-красного или буровато-красного цвета сферической формы, до 1,5-2 см в диаметре, которые склонны к нагноению.
- Галогеновая розацеа. Возникает при приеме йода и брома. Клинически схожа с конглобатной формой.
- Стероидная розацеа. Вызвана длительной кортикостероидной терапией. При этой форме часто возникают телеангиэктазии, атрофия и пигментация кожи. Также наблюдается развитие на ней папулезно-пустулезных высыпаний за счет повреждения коллагена.
- Грамнегативная розацеа. Обусловлена бесконтрольным приемом антибиотиков, преимущественно тетрациклинового ряда, за счет чего к патологическому процессу присоединяется грамотрицательная флора. Клинически проявляется образованием мелких многочисленных пустул с ярко-желтым содержимым диаметром 2-3 мм и красным венчиком. Также могут возникать синюшно-красные или красно-бурые отечные папулы, небольшие узлы и кистозные образования.
- Фульминантная розацеа. Характеризуется внезапным развитием заболевания, при котором помимо основных симптомов возникают сливающиеся между собой в большой гнойный конгломерат папулы и пустулы.
Прогноз и профилактика
При своевременно начатом лечении прогноз относительно благоприятный: несмотря на то что розацеа нельзя вылечить полностью, добиться продолжительной ремиссии – задача вполне осуществимая. Исключения составляют тяжелые формы заболевания, которые плохо поддаются лечению.
Чтобы предотвратить возникновение розацеа или ухудшение уже имеющейся патологии, нужно выполнять следующие рекомендации:
- Ограничить воздействие прямых солнечных лучей, высоких или низких температур, сильного ветра на кожу лица. При необходимости использовать защитный крем.
- Отказаться от посещения бани, сауны, солярия.
- Провести коррекцию рациона, ограничив употребление острой пищи, кофе, жирных и жареных блюд. Следует также отказаться от алкогольных напитков или хотя бы свести их употребление к минимуму.
- Отказаться от косметологических процедур, предусматривающих сильное механическое или химическое воздействие на кожу лица (различные варианты пилингов, дермабразия).
- Соблюдать правила личной гигиены: пользоваться только индивидуальными полотенцами, а при уходе за кожей лица отдавать предпочтение одноразовым салфеткам.
- Использовать косметику без агрессивных химических компонентов, применять мягкие очищающие средства без раздражающих веществ в их составе (ментол, спирт, детергенты).
- Отказаться от самолечения и бесконтрольного приема медикаментов. Если розацеа связана с медикаментозной терапией другого заболевания, необходимо проконсультироваться с врачом.
Заключение
Розацеа – это серьезная дерматологическая проблема, которую невозможно полностью вылечить средствами современной медицины. Однако при должном уходе за кожей и понимании природы патологии эта болезнь поддается контролю. Зачастую устранение провоцирующих факторов и ответственный подход к лечению позволяют свести к минимуму косметические дефекты и существенно улучшить качество жизни.
Источники
- Федотов В. П. Розацеа и амикробные пустулезы (клиническая лекция) // Дерматовенерология. Косметология. Сексопатология 1 (2009).
- Хайрутдинов В.Р. Розацеа: современные представления о патогенезе, клинической картине и лечении // Эффективная фармакотерапия 3 (2014): 32-37.
- Rosacea. Mayo Clinic.














