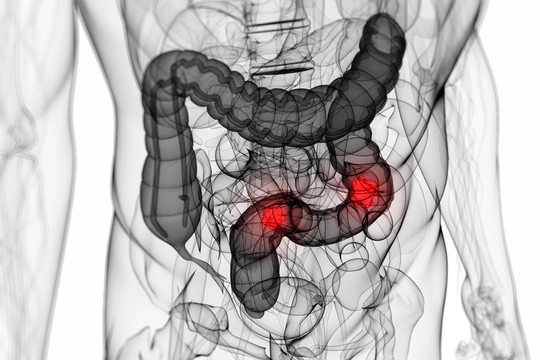
Что это такое?
Рак толстого кишечника — злокачественная опухоль, которая растет из слизистой оболочки, выстилающей стенки толстого кишечника. В большинстве случаев опухоль располагается в ободочной, сигмовидной или прямой кишке
Толстая кишка — это конечный отдел пищеварительного тракта длиной 1,5-2 м. В ней выделяют слепую кишку с аппендиксом, восходящую ободочную кишку, поперечную ободочную кишку, нисходящую ободочную кишку, сигмовидную и прямую кишку.
Интересно: Согласно данным ВОЗ, рак толстого кишечника является третьей по распространенности формой онкологических заболеваний во всем мире, составляя 11% от всех видов рака. Мужчины страдают от этой патологии чаще, чем женщины, причем с возрастом вероятность ее развития возрастает.
Причины рака толстой кишки
Возникновению рака толстой кишки способствуют:
- наследственная предрасположенность: до 10% случаев, включая семейный адематозный полипоз, наследственный неполипозный рак, обусловленный мутациями генов;
- полипы кишечника: риск развития рака начинает увеличиваться через 7 лет от начала заболевания и каждые последующие 10 лет возрастает на 10%, достигая через 25 лет 30%;
- заболевания толстой кишки: неспецифический язвенный колит, болезнь Крона;
- характер питания — преобладание в рационе мясных, жирных и мучных блюд, недостаточное содержание продуктов растительного происхождения;
- хронические запоры;
- длительный (в течение многих месяцев или лет) прием противовоспалительных препаратов.
Важно! Раньше считалось, что рак толстой кишки — это болезнь мужчин в пожилом возрасте, однако это не так. Частота заболевания у мужчин и женщин практически одинаковая, и все чаще опухоль встречается у лиц в возрасте 40 лет и даже моложе.
Некоторые нарушения обмена веществ могут способствовать развитию рака кишечника. Современные исследования говорят о том, что раковые опухоли ободочной кишки развиваются из-за мутации генов. Факторы риска развития рака не напрямую вызывают рост опухоли, а запускают процесс генетических мутаций, которые приводят к появлению вместо здоровых клеток — опухолевых. Даже если у близких родственников есть случаи рака толстой кишки, риск возникновения заболевания можно снизить.
Симптомы рака толстой кишки
На ранних стадиях рака толстой кишки обычно ничем себя не проявляет. Лишь когда опухоль достигает больших размеров, возникает целый букет неприятных симптомов:
- боли в животе (длительные, тупые, ноющие);
- запоры;
- вздутие и урчание в животе;
- появление крови в кале;
- плохой аппетит;
- бледность;
- слабость и разбитость;
- повышение температуры;
- потеря веса.
Следует иметь в виду, что появление неприятных ощущений при дефекации, изменение формы или характера стула, повышенное газообразование, ощущение переполнения кишечника — все это может быть симптомами опухоли. Хотя точно такие же признаки характерны и для других заболеваний пищеварительной системы.
Важно обязательно обратиться к врачу, если имеются признаки кровотечения из кишечника и в кале есть прожилки красной или темно-красной крови. При жалобах на повышенную утомляемость, резкую потерю массы тела, анемию необходимо пройти обследование.
Важно! Обратите внимание на симптомы интоксикации — главные среди них — это слабость и быстрая утомляемость. Они возникают из-за застоя содержимого кишечника, когда усиливается гниение, а в кровь попадают эндотоксины.
Рак толстой кишки восходящего отдела
Поскольку злокачественные новообразования этого отдела кишечника чреваты нарушением кроветворной функции, у пациента отмечаются проявления анемии. Основные симптомы — слабость, быстрая утомляемость, бледность кожи, повышение температуры тела. Стул нестабильный — запоры могут чередоваться с диареей. Как правило, у кала крайне неприятный запах, который возникает из-за процессов брожения.
Отличительная особенность рака толстой кишки восходящего отдела в том, что эта патология чаще встречается у женщин, чем у мужчин. Этот отдел кишечника поражается преимущественно у возрастных пациентов. Опухоли такого типа также отличаются своей способностью вызывать иммуногенные реакции.
Восходящая ободочная кишка имеет более широкий просвет в сравнении с нисходящим отделом, поэтому симптомы становятся заметными уже при разрастании опухоли. Из-за этой особенности здоровье и жизнь пациента подвергаются большему риску, поскольку именно от своевременного выявления патологии во многом зависит прогноз. Однако если опухоль толстой кишки восходящего отдела удается выявить на 1-2 стадиях, то прогноз считается благоприятным.
Метахронный рак толстой кишки
Само определение «метахронный рак толстой кишки» указывает на появление сразу двух новообразований, не связанных между собой. Интервал между возникновением первой и второй опухоли должен быть более 6 месяцев. Если он меньше, то такой рак называют не метахронным, а синхронным. Важно учитывать, что вторая опухоль не является результатом метастазирования первой.
Симптомы рака кишечника практически всегда одинаковы, однако в зависимости от того, какой именно отдел кишечника поражен, могут возникать дополнительные особенности. Например, при поражении дистальных отделов прямой и сигмовидной кишки помимо таких традиционных симптомов, как слабость, потеря аппетита, запоры и болевые ощущения, возникают патологические примеси в кале: кровь, слизь и гной.
Местные проявления
К местным проявлениям рака толстого кишечника относят те симптомы, которые связаны непосредственно с нарушениями работы ЖКТ. Сюда относят нестабильный стул (чередование запоров и диареи), боли в животе, повышенное газообразование, примеси патологического содержимого в каловых массах, а также непроходимость кишечника.
Неспецифические симптомы

К неспецифическим проявлениям относят слабость, быструю утомляемость, незначительное повышение температуры тела, изменения обоняния, бледность замедленный пульс. У некоторых пациентов могут неожиданно изменяться вкусовые предпочтения (как правило, возникает неприятие мясных блюд). Кроме того, нередки случаи возникновения постоянной головной боли и головокружения.
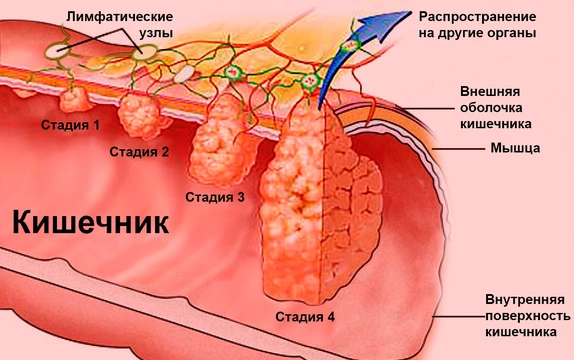
Симптомы колоректального рака по стадиям
Как правило, начальные стадии колоректального рака протекают с минимально выраженными клиническими проявлениями, а иногда и вовсе бессимптомно. Характерные признаки болезни появляются уже на 3 и 4 стадиях. Очень важно обращать внимание даже на незначительные проявления кишечных расстройств, чтобы выявить болезнь на ранней стадии. Разберем эти симптомы подробнее.
1 стадия. Запоры могут чередоваться с диареей, иногда в кале обнаруживается незначительное количество слизи или крови. Пациента периодически беспокоит чувство умеренного дискомфорта в кишечнике.
2 стадия. Помимо усиления интенсивности и частоты симптомов, характерных для первой стадии, отмечается метеоризм, изжога и снижение аппетита. Дискомфорт в кишечнике может перерастать в болевые ощущения ноющего характера.
3 стадия. Все симптомы, которые могли встречаться на первых двух стадиях развития болезни, значительно усиливаются. Пациента беспокоит недержание газов, нестабильный стул, ухудшение аппетита, тошнота и рвота. Отмечается слабость, быстрая утомляемость, снижение веса и умеренное повышение температуры. Боли в области живота и желудка сказываются на психоэмоциональном состоянии и ухудшают качество сна. Пациент начинает терять вес.
4 стадия. Боли в животе становятся невыносимыми, больной сильно теряет в весе. Помимо слизи и крови в кале появляется гной, который выделяется из опухоли. Часто пациенты страдают от кишечной непроходимости, если новообразование достигает больших размеров и перекрывает просвет толстой кишки. На этой стадии рак дает метастазы, поэтому в зависимости от мест их появления могут возникать дополнительные клинические проявления:
- печень: появляются боли в правом боку, тошнота и рвота, развивается желтуха;
- головной мозг: нарушение координации движений, судороги, головокружения, головные боли, ухудшение памяти, речи, неврологические расстройства;
- костная ткань: сильные боли и патологическая хрупкость костей, чреватая частыми переломами;
- легкие: боль в грудной клетке, одышка, постоянный кашель.
Осложнения
При злокачественной опухоли толстого кишечника появляется риск ряда осложнений:
- Кишечная непроходимость. Когда опухоль разрастается до больших размеров, она перекрывает собой просвет толстой кишки, что препятствует продвижению каловых масс. Наиболее уязвима в этом отношении левая сторона толстого кишечника, поскольку просвет в ней уже, чем в правой. Это означает, что непроходимость наступает даже при незначительных размерах опухоли.
- Перфорация. При длительной задержке каловых масс в стенках кишечника образуются пролежни. Затем каловые массы затвердевают, а их избыточное скопление выше опухоли вызывает перерастяжение стенок кишечника и их разрыв. В результате содержимое толстой кишки попадает в брюшную полость, вызывая ее обширное воспаление (перитонит). При отсутствии своевременно оказанной врачебной помощи это приводит к летальному исходу.
- Метастазирование. Со временем опухолевые клетки разносятся по организму через кровь, лимфу или посредством прямого контакта с прилегающими поверхностями близлежащих органов. В результате возникает вторичный опухолевый очаг. Метастазы могут возникнуть в любых органах и тканях, что усугубляет течение болезни.
- Кровотечение из опухоли. Выделяющаяся из опухоли кровь обнаруживается в стуле, при этом примеси могут быть как незначительными, так и обильными. Если новообразование располагается в нижних отделах толстого кишечника, кровь алого цвета. Если же опухоль образуется ближе к тонкому кишечнику, кровь успевает свернуться, а потому ее цвет меняется на более темный, а стул становится дегтеобразным.
Диагностика рака толстой кишки
Любую опухоль легче лечить, пока она имеет небольшие размеры. Именно поэтому очень важно проходить профилактическое обследование у врача-гастроэнтеролога, которое включает исследование кала на скрытую кровь.
В некоторых случаях могут быть назначены следующие процедуры:
- ирригоскопия — рентген кишечника с предварительным его наполнением контрастным веществом при помощи клизмы;
- колоноскопия — исследование аналогично ректороманоскопии, только осматривается большая часть кишечника (до одного метра).
Во время ректороманоскопии или колоноскопии врач может провести биопсию — взятие маленького кусочка слизистой оболочки кишки для подробного исследования под микроскопом. Эта процедура практически безболезненна. Биопсия особенно необходима тем пациентам, у которых имеются полипы кишечника.
УЗИ является важной составляющей частью диагностического процесса, которая оценивает местное распространение опухоли и наличие метастазов в печени. Такое исследование могут проводить и при эндоскопическом исследовании и во время операции.
Для оценки наличия отдаленных метастазов используют МРТ, сцинтиграфию печени и костей скелета, ПЭТ/КТ. В некоторых случаях проводят диагностическую лапароскопию или лапаротомию.
Важно! После 40 лет профилактические осмотры у врача необходимо проходить каждые три года, а сдавать анализ кала на скрытую кровь ежегодно.
Виды рака толстой кишки
Рак толстой кишки подразделяют по различным параметрам. По формам роста:
- экзофитная (опухоль растет в просвет кишечника);
- эндофитная (рост направлен в стенку кишки);
- блюдцеобразная — представляет собой язвенную опухоль рост которой направлен и в толщу и в просвет кишки.
По типам клеток, из которых образовалась опухоль. Это имеет значение для определения степени злокачественности опухоли и определяется по данным гистологического исследования ткани опухоли, полученной при биопсии или при операции.
Среди опухолей ободочной кишки выделяют аденокарциному (ее еще и подразделяют по степени дифференциации клеток), коллоидный рак (его называют слизистым или коллоидным), перстневидноклеточный рак, и недифференцированный рак. Для прогноза важно знать степень дифференциации клеток, (чем выше дифференциация, тем лучше).
Важно! Для перстневидноклеточного рака часто отмечается рост внутрь стенки кишки, отсутствие четких границ, вовлечение в процесс соседних органов, быстрое метастазирование. Этот вид рака чаще встречается у молодых людей.
Стадии рака толстой кишки
1 стадия: опухоль до 3 cм, ограничена слизистой оболочкой и подслизистым слоем кишки.
2 стадия: опухоль размером не больше половины размера кишки, ограничена пределами кишечной стенки, не затронуты регионарные лимфоузлы. Или опухоль такого же размера прорастает на всю стенку кишечника, не выходит за ее пределы, метастазов в регионарных лимфатических узлах нет.
3 стадия: опухоль размером больше половины размера кишки, не выходит за ее пределы, метастазов в регионарных лимфатических узлах нет или опухоль любого размера при наличии множественных метастазов в регионарных лимфатических узлах.
4 стадия: опухоль большого размера, затрагивающая соседние органы и поражающая множественными регионарными лимфоузлы или любая опухоль с отдаленными метастазами.
Сейчас все чаще пользуются международной системой TNM, которая является наиболее информативной. Определение стадии заболевания основывается на результатах всех проведенных обследований, включая данные полученные во время операции и гистологического исследования операционного материала.
Лечение рака толстой кишки
В современных условиях лечение рака толстой кишки является комплексной задачей. План лечения составляется индивидуально для каждого пациента и в нем участвуют несколько специалистов, включая хирургов, онкологов-химиотерапевтов и других врачей.
Основной метод лечения рака толстой кишки — хирургический. В дополнение к операции используется лучевая терапия и химиотерапевтическое лечение. Вид операции зависит от расположения опухоли и ее размеров. Если опухоль маленькая и «удачно расположена», ее удаляют полностью, сохранив при этом нормальное функционирование кишечника.
При отсутствии отдаленных метастазов проводят радикальную операцию, удаляя опухоль вместе с окружающими тканями и регионарными лимфоузлами. Если метастазы уже есть, то выполнить операцию радикально скорее всего не удастся, однако и в этом случае проводят удаление опухоли, чтобы избежать развития некоторых осложнений (кровотечение из опухоли, непроходимость кишечника, воспалительные процессы)
При удалении части ободочной кишки хирурги стремятся восстановить кишечник таким образом, чтобы сохранить естественное прохождение содержимого по всему пищеварительному тракту.
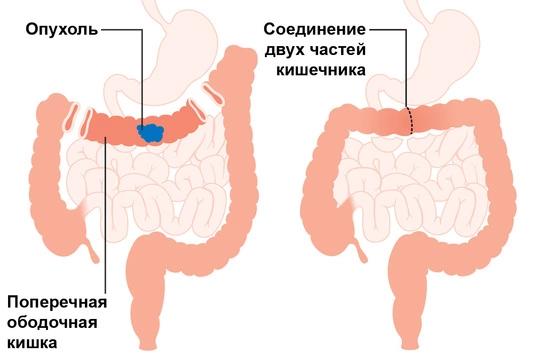
К сожалению, это не всегда возможно. При больших размерах опухоли, а также при некоторых особенностях ее расположения операция заканчивается созданием искусственного выходного отверстия кишки — колостомы, которая выводится на переднюю брюшную стенку пациента. В ряде случаев хирургическое лечение проводится в два этапа: сначала удаляют часть кишки и формируют колостому, а через несколько месяцев восстанавливают нормальное функционирование кишечника.
Операции на толстой кишке значительны по объему и травматичны, поэтому большое значение имеет правильное предоперационное ведение больного, направленное на коррекцию имеющихся заболеваний и состояний (включая анемию).
Прогноз заболевания зависит от размеров опухоли и своевременности хирургического лечения. Чем меньше размер опухоли, тем больше вероятность полного излечения болезни.
Лучевая терапия — это лечение с помощью ионизирующего излучения. Часто применяется в качестве дополнительного метода к хирургическому лечению и химиотерапии с целью снижения риска рецидива. Чувствительность определенных видов рака к радиоизлучению разная, в некоторых случаях опухоль может значительно уменьшаться в размерах, что улучшает результаты хирургического лечения. На результаты лучевой терапии влияет локализация опухоли и ее распространенность.
Важно! Химиотерапию при раке толстой кишки не применяют как самостоятельный вид лечения, а только в комбинации с другими методами. Ее могут назначить и до, и после операции.
Назначение современных препаратов химиотерапии до операции позволяет приостановить рост опухоли и уменьшить ее размеры, способствовать более эффективному удалению новообразования при хирургическом вмешательстве.
Послеоперационная химиотерапия применяется для снижения риска рецидива и прогрессирования заболевания. После операции пациент с опухолью кишечника обязательно должен пройти консультацию онколога для правильного подбора химиотерапии и предупреждения развития рака в будущем.
Химиотерапия при раке толстой кишки может проводиться в условиях стационара внутривенным вливанием препаратов под контролем медицинского персонала. Она достаточно токсична для организма в целом, лечение сопровождается выраженными побочными эффектами. В некоторых случаях назначают препараты для приема внутрь, больной живет дома и ведет достаточно активный образ жизни, продолжая работать.
В целом нужно понимать: чем раньше поставлен диагноз и проведена операция, тем лучше результат, вплоть до полного излечения.
Профилактика рака толстой кишки
Общие методы профилактики рака толстой кишки включают правильное питание (с большим количеством овощей и фруктов), борьбу с запорами, лечение воспалительных заболеваний толстой кишки. Обязательно следует своевременно диагностировать и удалять полипы.
Важно! Для ранней диагностики необходимо проходить профилактические обследования, которые включают ежегодный анализ кала на скрытую кровь, раз в 2 года — колоноскопию. Если рак или полипы толстой кишки были у кровных родственников, следует обратиться к врачу как можно раньше. Специалист составит план обследований и при необходимости скорректирует образ жизни.
Заключение
Несмотря на то, что с раком толстой кишки рискует столкнуться в своей жизни каждый третий, вылечиться можно. Главное — вовремя проходить скрининг, ведь чем раньше удастся обнаружить опухоль, тем лучше будет прогноз.
Источники
- В.В. Астапенко, С.А. Алексеев // Хирургические заболевания толстой кишки
- Н.С. Бесова // Новообразования толстой кишки
- Ассоциация онкологов России // Рак прямой кишки: клинические рекомендации
- Villalba NL., Zulfiqar AA., Alonso Ortiz MB., Xannot X., Syrovatkova A., Andres E. [Acquired hemophilia as the initial manifestation of colorectal cancer's recurrence]. // Medicina (B Aires) - 2021 - Vol81 - N2 - p.286-288; PMID:33906149
- Mirzaei R., Afaghi A., Babakhani S., Sohrabi MR., Hosseini-Fard SR., Babolhavaeji K., Khani Ali Akbari S., Yousefimashouf R., Karampoor S. Role of microbiota-derived short-chain fatty acids in cancer development and prevention. // Biomed Pharmacother - 2021 - Vol139 - NNULL - p.111619; PMID:33906079
- Ning T., Li J., He Y., Zhang H., Wang X., Deng T., Liu R., Li H., Bai M., Fan Q., Zhu K., Ying G., Ba Y. Exosomal miR-208b Related with Oxaliplatin Resistance Promotes Tregs expansion in Colorectal Cancer. // Mol Ther - 2021 - Vol - NNULL - p.; PMID:33905821
Lam AY., Lee JK., Levin TR. Simplifying ADR reporting - a worthy goal, but the devil is in the details. // Clin Gastroenterol Hepatol - 2021 - Vol - NNULL - p.; PMID:33905770 - Butler SS., Mahal BA., Moslehi JJ., Nohria A., Dee EC., Makkar R., Whitbeck A., Wangoe J., Mouw KW., Nguyen PL., Muralidhar V. Risk of cardiovascular mortality with androgen deprivation therapy in prostate cancer: A secondary analysis of the Prostate, Lung, Colorectal, and Ovarian (PLCO) Randomized Controlled Trial. // Cancer - 2021 - Vol - NNULL - p.; PMID:33905530
- Rubín de Célix C., Chaparro M., Moreno JA., Santander C., Gisbert JP. Colorectal cancer surveillance with chromoendoscopy in inflammatory bowel disease: results from a real-life experience. // Scand J Gastroenterol - 2021 - Vol - NNULL - p.1-6; PMID:33905275