Что такое внематочная беременность?
Внематочная или эктопическая беременность – это заболевание, при котором оплодотворенная яйцеклетка начинает свое развитие вне полости матки. Встречается она с частотой 1-2 случая на 100 беременностей.
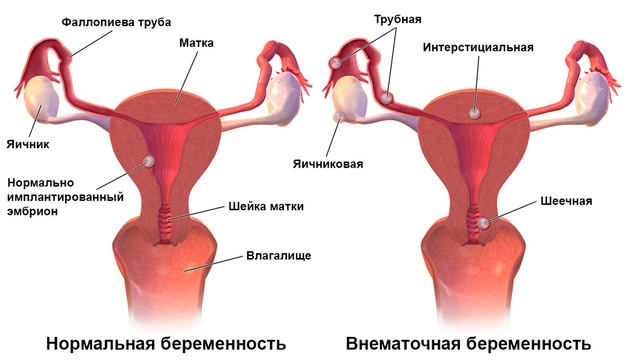
В норме оплодотворенная в ампулярном отделе маточной (фаллопиевой) трубы яйцеклетка, благодаря движению ресничек трубного эпителия, попадает в матку, где имплантируется («врастает») в ее слизистую оболочку – эндометрий.
При внематочной беременности имплантация происходит в других тканях. В зависимости от вида патологии, плодное яйцо может начинать свое развитие в маточной трубе, на яичнике, в брюшине или шейке матки. В любом из этих случаев эмбрион не способен выжить. Из-за отсутствия необходимого кровообращения и/или в результате сдавливания другими тканями плодное яйцо погибает, приводя к кровотечениям или другим осложнениям.
Причины заболевания
Частой причиной развития эктопической беременности является нарушение проходимости маточных труб, из-за чего яйцеклетка не может попасть в полость матки. В основном заболевание обусловлено следующими патологиями и нарушениями:
- Пороки развития половых органов и половой инфантилизм (недоразвитие органов половой системы).
- Ранее перенесенные воспалительные заболевания маточных труб и матки (сальпингит, эндометрит), а также органов малого таза, в том числе при инфекциях, передающихся половым путем, – хламидиоз и гонорея.
- Гормональный дисбаланс, в том числе – на фоне стимуляции овуляции.
- Экстракорпоральное оплодотворение (ЭКО).
- Перенесенные оперативные вмешательства на половых трубах, в том числе – неудачная стерилизация.
- Эндометриоз.
- Опухоли половых органов и прилегающих структур.
Факторы риска
Основными факторами, повышающими вероятность развития патологии, являются:
- Беременность, возникшая на фоне установленных внутриматочных контрацептивов.
- Ранее перенесенная внематочная беременность.
- Аборт (в особенности – множественные) в анамнезе.
- Бесплодие в течение 2 лет и более.
- Возраст женщины более 35 лет.
- Курение.
Классификация
В клинической практике эктопическая беременность классифицируется в зависимости от двух параметров – места имплантации яйцеклетки и характера течения заболевания.
В зависимости от места прикрепления плодного яйца заболевание делят на следующие виды:
- Трубная беременность, при которой имплантация происходит непосредственно в фаллопиевой трубе. Составляет порядка 98% от всех случаев. В зависимости от отдела трубы выделяют ампулярный, истмический, интерстициальный и фимбриальный варианты патологии.
- Яичниковая беременность (рис. 2). При ней яйцеклетка может быть оплодотворена сперматозоидом непосредственно в яичнике (интрафолликулярная форма) или крепиться на поверхности органа (эпиофолликулярная форма).
- Брюшная беременность. В этом случае наблюдается имплантация в брюшину, сальник или кишечник.
- Шеечная беременность. Несмотря на то, что имплантация происходит в матке, эпителий ее шейки не рассчитан на рост и развитие плодного яйца.
- Беременность в рудиментарном роге матки. Вариант эктопической беременности, при котором плодное яйцо врастает в участок полости матки, сформировавшийся в результате аномалии развития органа.
- Беременность в рубце после кесарева сечения. Встречается очень редко.
В зависимости от наблюдаемой клинической картины внематочную беременность делят на:
- Прогрессирующую. При этом выявляется имплантированная яйцеклетка, которая все еще продолжает свое развитие. Чаще всего протекает без выраженных клинических симптомов.
- Прервавшуюся. Эктопическая трубная беременность может прерываться по типу трубного аборта или в результате разрыва фаллопиевой трубы. Сопровождается ярко выраженной клинической картиной.
Чем опасна внематочная беременность?
В норме только ткани тела матки могут адаптироваться к растущему плодному яйцу. При наиболее частом, трубном варианте эктопической беременности, оно спустя определенное время достигает таких размеров, которых фаллопиева труба не может выдержать, в результате происходит разрыв последней.
Если ткани плодного яйца прорастают в рядом расположенные крупные кровеносные сосуды или если яйцо прикрепляется к яичнику или к шейке матки, возможно развитие обильного внутреннего кровотечения.
Симптомы внематочной беременности
Симптомы внематочной беременности на ранних сроках практически не отличаются от признаков физиологической беременности. Типичными проявлениями при этом являются:
- Повышение базальной температуры.
- Задержка менструации.
- Нагрубание, болезненность молочных желез.
- Тошнота, рвота, отсутствие аппетита.
- Общая слабость и бледность, снижение работоспособности и другие симптомы анемии.
Симптомы, указывающие на развитие патологической беременности, чаще всего возникают между 4 и 12 неделями со дня последней менструации. Они включают в себя:
- Схваткообразную, тупую или тянущую боль внизу живота, зачастую – только с одной стороны.
- Периодические кровянистые выделения из половых путей вне периода менструации.
- Дискомфорт или боль во время мочеиспускания и дефекации, диарею.
- Боль во время полового акта.
При прервавшейся внематочной беременности наблюдаются следующие симптомы:
- Резкая, острая боль в нижних отделах живота, которая может иррадиировать («отдавать») в поясницу, ноги, плечо.
- Обильное кровотечение из половых путей.
- Головокружение, спутанность или утрата сознания.
- Одышка, учащенное сердцебиение, появление холодного липкого пота.
Прервавшаяся внематочная беременность, за счет обильного внутреннего кровотечения, является угрожающим жизни состоянием. Поэтому, при подозрении на ее развитие, необходимо немедленно обратиться в службу экстренной медицинской помощи.
Как отличить кровянистые выделения при внематочной беременности от месячных?
Иногда после наступления нормально развивающейся беременности у женщины могут продолжать идти месячные. Возможно это и в случае внематочной беременности, если оплодотворение случилось в конце второй половины цикла и яйцеклетка не успела имплантироваться до начала менструации по сроку. Еще одна причина месячных – нарушения цикла и срока овуляции.
Менструальные выделения визуально отличаются от выделений, вызванных внематочной беременностью. Последние, как правило, гораздо темнее (от бордового до почти черного), гуще по консистенции, идут неравномерно, могут сопровождаться сильной болью в животе и головокружением.
Когда еще могут возникать кровянистые выделения на ранних сроках беременности?
Кровянистые выделения на ранних сроках беременности могут быть признаком разных заболеваний и состояний. Наиболее частыми патологическими причинами появления выделений по типу месячных, помимо внематочной беременности, являются:
- Самопроизвольный аборт.
- Имплантационное кровотечение.
- Замершая беременность.
- Пузырный занос.
- Незначительные кровянистые выделения на ранних сроках могут встречаться также и при физиологической беременности (красная беременность).
Диагностика внематочной беременности

Выявить заболевание на ранних сроках довольно сложно, поскольку его течение и клинические признаки мало чем отличаются от нормальной беременности. Зачастую диагноз устанавливается при появлении болей или при прерывании беременности.
Программа обследования женщины с подозрением на эктопическую беременность, помимо рутинных лабораторных анализов, включает в себя следующие методы диагностики:
- Бимануальный осмотр. При пальпации доктор определяет несколько увеличенную, размягченную матку и эластичное или тестообразное образование в зоне проекции одной из маточных труб, при смещении которого возникают болевые ощущения.
- Вагинальный осмотр в зеркалах. Позволяет выявить незначительную синюшность шейки матки при слабой выраженности или отсутствии характерных признаков беременности.
- Ультразвуковая диагностика (УЗД), которая проводится с трансвагинальным датчиком. Это позволяет выявить образование с нечеткими и неровными краями в области придатков матки, а также наличие жидкости в брюшной полости и полости малого таза.
- Анализ крови и мочи на β-хорионический гонадотропин человека (β-ХГЧ). Проводиться дважды с интервалом в 48 часов для отслеживания динамики его роста. В норме он повышается на 60-66% между измерениями. При эктопической беременности темпы роста ниже.
- Диагностическая лапароскопия. Это инвазивный метод исследования, при котором выполняется визуальный осмотр придатков матки при помощи эндоскопа и при возможности сразу проводится хирургическое лечение.
«Иногда при положительном тесте на беременность плодное яйцо не удается визуализировать. Это может означать, что беременность внематочная, или срок беременности слишком мал, или произошел ранний выкидыш. Во всех сомнительных случаях картину УЗИ дополняют анализом крови на β-ХГЧ в динамике. Если уровень ХГЧ падает, беременность прервалась, если растет – через некоторое время повторяют УЗИ.При подтверждении аномальной беременности (внематочная беременность, пузырный занос, анэмбриония) проводится прерывание беременности хирургическим или медикаментозным путем.»
Отрывок из книги: Ольга Белоконь. «Я беременна, что делать?»
Дифференциальная диагностика необходима, чтобы отличить внематочную беременность от других патологий или состояний, которые могут сопровождаться похожими симптомами, в том числе:
- Аппендицита.
- Апоплексии яичника.
- Кисты яичника, ее перекрута или разрыва.
- Маточной беременности.
- Неполного или начавшегося выкидыша.
- Острого воспаления придатков матки.
- Дисфункционального маточного кровотечения.
Можно ли выявить внематочную беременность с помощью домашнего теста?
При нечеткости результатов ультразвуковой диагностики ключевым ориентиром становиться тест с определением уровня β-ХГЧ. Показатель 1000-2000 МЕ/л в сыворотке крови при отсутствии плодного яйца в полости матки по результатам УЗИ может свидетельствовать о развитии эктопической беременности.
А вот широко используемый в домашних условиях обычный тест на беременность при этом заболевании просто укажет на развитие беременности. Отличить физиологическую беременность от эктопической с его помощью не удастся.
Лечение внематочной беременности
Сохранить беременность при эктопической имплантации яйцеклетки невозможно. Основная цель проводимого лечения – безопасное прерывание беременности, предотвращение развития осложнений и сохранение репродуктивной функции женщины. Превентивной терапии этой патологии не существует.
В зависимости от сроков, на которой было выявлено заболевание, может проводиться медикаментозное или хирургическое лечение. Однако при уровне β-ХГЧ менее 200 МЕ/л и отсутствии его роста возможна выжидательная тактика, так как в таких случаях беременность обычно прерывается самостоятельно.
Медикаментозная терапия
Заключается в прерывании беременности при помощи эмбриотоксического медикамента – метотрексата. Выполняется путем внутривенного, внутримышечного или перорального введения препарата с регулярным измерением уровня β-ХГЧ и контрольной УЗД. Иногда схема дополняется фолиевой кислотой.
Консервативная терапия возможна только при соблюдении ряда условий, что делает ее очень ситуативной. Основными критериями к использованию этой тактики лечения являются:
- Отсутствие признаков внутреннего кровотечения или скачков артериального давления.
- Концентрация β-ХГЧ в сыворотке крови ≤1500 МЕ/л. Допустимый предел – до 5000 МЕ/л.
- Отсутствие сердцебиения плода по результатам УЗИ.
- Размер образования в области придатков менее 3,5 см в диаметре.
- Отсутствие индивидуальной непереносимости метотрексата.
- Возможность последующего наблюдения и доступ к неотложной медицинской помощи в разумные сроки при разрыве фаллопиевой трубы.
Важно! После медикаментозного прерывания внематочной беременности рекомендуется в течение как минимум 3 месяцев использовать контрацептивы и избегать повторной беременности.
Противопоказания и побочные эффекты метотрексата
Существует ряд заболеваний и факторов, при которых медикаментозное прерывание эктопической беременности противопоказано. К ним относятся:
- Иммунодефицитные состояния и риск кровотечения, а также низкий уровень тромбоцитов и/или лейкоцитов по результатам общего анализа крови,
- Нарушение работы печени и почек, что выражается в высоком уровне креатинина и/или аспартатаминотрансферазы (АСТ).
- Грудное вскармливание.
- Маточная беременность.
- Язвенная болезнь желудочно-кишечного тракта.
Метотрексат может вызывать побочные эффекты, которые возникают спустя 1-2 дня с момента начала лечения и сохраняются несколько дней. Чаще всего они наблюдаются при применении схем с двухкратным введением препарата. Наиболее распространенными среди них являются:
- Боль в животе.
- Вагинальные кровотечения.
- Тошнота и рвота.
- Диарея.
- Головокружение и слабость.
- Конъюнктивит, стоматит.
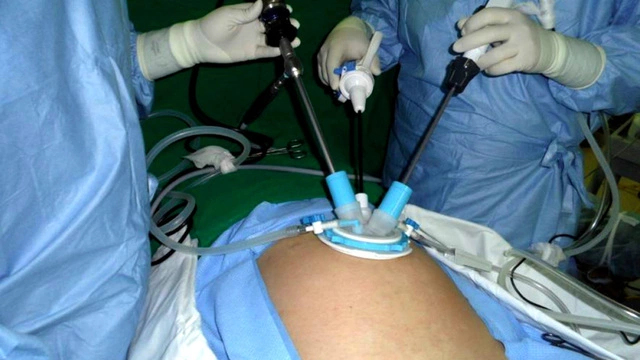
Хирургическое лечение
Оперативное вмешательство – наиболее частый метод лечения эктопической беременности. Показаниями к его проведению являются:
- Прервавшаяся внематочная беременность, развитие внутреннего кровотечения.
- Развивающаяся внематочная беременность при невозможности медикаментозной терапии.
В зависимости от состояния женщины и характера течения внематочной беременности операция может быть проведена двумя путями:
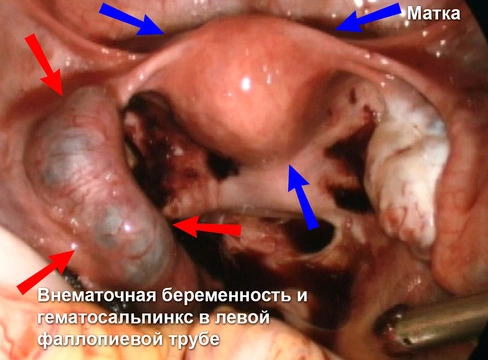
- Эндоскопическое вмешательство – лапароскопия. (рис 1) Показана при удовлетворительном состоянии пациентки, размерах плодного яйца до 5 см в диаметре.
- Открытая операция – лапаротомия. Проводится при тяжелом общем состоянии, обширном внутреннем кровотечении, невозможности получения полного доступа к плодному яйцу лапароскопическим доступом.
Также, в зависимости от динамики состояния пациентки, наличия ранее перенесенных операций и точного места имплантации плодного яйца, хирургическая тактика может варьировать между следующими вариантами:
- Сальпинготомия. Органосохраняющая операция, при которой удаляется только плодное яйцо и восстанавливается целостность и проводимость маточной трубы. Ее выполняют при отсутствии серьезных изменений, наличии всего одной маточной трубы и желании женщины сохранить репродуктивную функцию.
- Сальпингоэктомия или тубэктомия. Показана при серьезных структурных изменениях и повреждениях придатков матки, операциях на этой маточной трубе в анамнезе. При вовлечении в патологический процесс также может удаляться и яичник. При наличии второй здоровой маточной трубы возможность беременности после перенесенной внематочной беременности сохраняется.
После проведения операции назначается курс антибактериальной терапии, а также контрольные измерения β-ХГЧ. При успешном оперативном вмешательстве и удалении всех тканей плодного яйца спустя 2-3 дня уровень хорионического гонадотропина должен составлять не более 20% от исходного показателя. Если он остается высоким или продолжает нарастать, показана повторная операция.
В течение первого месяца после хирургического лечения с сохранением маточных труб женщине рекомендуется предохраняться от беременности при помощи комбинированных оральных контрацептивов, поскольку в прооперированных тканях может сохраняться отек и воспалительный процесс.
Прогноз и профилактика

При своевременной диагностике и правильно выбранной тактике лечения наступает полное выздоровление женщины, а также, в большинстве случаев, сохраняется возможность повторной беременности и вынашивания здорового ребенка. Большинство пациенток могут выписаться из больницы через несколько дней после операции, хотя полное восстановление может занять от 4 до 6 недель.
Однако даже успешное хирургическое лечение повышает риск повторного развития внематочной беременности, а без должной медицинской помощи осложнения этой патологии могут приводить к полной утрате репродуктивной функции и даже смерти, что происходит в 3,6% случаев.
Вопрос о повторной беременности решается в индивидуальном порядке в зависимости от результатов лечения и наличия сопутствующих осложнений. В среднем этот срок составляет 2-3 полных менструальных цикла. При соответствующей предгравидарной подготовке возможна полноценная, здоровая беременность.
Профилактика включает в себя следующие рекомендации:
- Планировать беременность, проходить полноценное обследование перед зачатием, в особенности – при предшествующей внематочной беременности.
- Своевременно лечить воспалительные заболевания органов малого таза и инфекции, передающиеся половым путем.
- При наличии рисков выбирать только защищенный секс с использованием надежных контрацептивов, избегать ведения беспорядочной половой жизни.
- При необходимости прерывания беременности делать выбор в пользу малотравматичных методов и желательно в оптимальные сроки (до 8 недель).
Отказаться от употребления табачных изделий.
Также предотвратить развитие эктопической беременности могут помочь общие правила ведения здорового образа жизни, такие как соблюдение режима работы и отдыха, избежание или минимизация воздействия стрессовых факторов и т.д.
Заключение
Внематочная беременность представляет собой серьезную патологию, при которой вероятность возникновения опасных осложнений зависит от того, на каком сроке был установлен диагноз. Поэтому важно не пропускать контрольные осмотры у акушера-гинеколога, в особенности – при наличии факторов риска.
Источники
- И.О. Макаров. Внематочная беременность. Medison.ru
- Внематочная беременность. Клинические рекомендации // Министерство здравоохранения РФ, 2017.
- Ectopic pregnancy. NHS
- Ectopic pregnancy. Mayo clinic
- Давыдов, А. И., Шахламова, М. Н., Стрижакова, М. А., & Клиндухов, И. А. (2003). Внематочная беременность. Вопросы гинекологии, акушерства и перинатологии, 2(3), 45-55.
- Готт Мария Юрьевна. "Эффективность предгравидарной подготовки пациенток, перенесших внематочную беременность" Вестник Российского университета дружбы народов. Серия: Медицина, no. 5, 2013, pp. 109-113.














