Определение заболевания
Малярия (или болотная лихорадка) — это тяжелое паразитарное заболевание, затрагивающее печень и красные кровяные тельца. Она проявляется приступами, иногда очень тяжелыми, во время которых у человека поднимается высокая температура, возникают озноб и боль в суставах, может начаться сильная рвота.
Малярия считается достаточно распространенной инфекцией в странах с тропическим и субтропическим климатом. По данным Всемирной организации здравоохранения (ВОЗ), в 2019 году в мире было 229 миллионов больных, что составляет почти 3% от всего населения планеты¹. В том же году малярия забрала около 409 тысяч жизней, из которых 67% — дети до 5 лет.

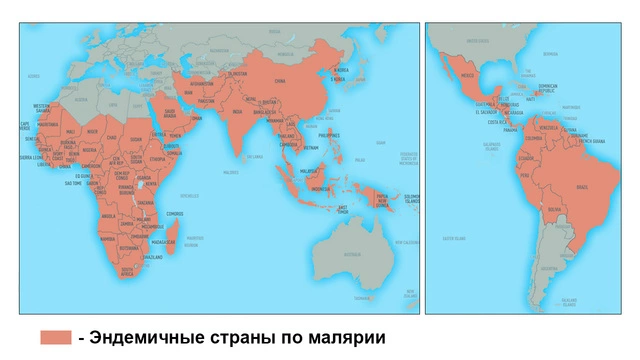
Более 90% случаев малярии приходится на страны Африки. Болезнь также диагностируют в Индии, странах Юго-Восточной Азии и Южной Америке.
Ученые предостерегают, что глобальное повышение температуры может привести к тому, что малярия (и ряд других заболеваний) начнет распространяться также в регионах с умеренным климатом². Это серьезная проблема, поскольку люди, проживающие в средних широтах, иммунологически менее защищены. Кроме того, система здравоохранения стран, для которых малярия не типична, не рассчитана на борьбу с ней, особенно если заражения начнут носить массовый характер.

10 фактов о малярии
Мы собрали 10 важнейших фактов о малярии, которые помогут вам лучше понять масштаб проблемы.
- Риску заболеть малярией подвержено около 3,5 млрд людей. Более трети из них живет в странах, где на каждую тысячу населения приходится минимум один больной малярией.
- Последнее время ежегодно фиксируется свыше 200 млн заражений малярийным плазмодием. Порядка 400 тыс. людей умирает.
- Последние 20 лет число случаев заражения малярией неуклонно снижается. За этот период количество заражений снизилось на 37%, а смертей — на 50-60%.
- Чаще всего малярией болеют в бедных странах. Это государства, где больше 75% людей живет меньше, чем на 2 доллара в день.
- Наиболее опасный вид малярийного плазмодия (Plasmodium falciparum) стал более устойчивым к существующим лекарствам от малярии. Появление стойких к лечению штаммов — серьезная проблема современной науки и медицины.
- Один из способов борьбы с комарами-переносчиками — это инсектициды. При этом в ряде стран, где их активно применяют, отмечают, что комары со временем становятся более устойчивыми к препаратам.
- Наиболее уязвимы в отношении малярии дети до 5 лет. На их долю приходится до 60-65% смертей, вызванных инфекцией.
- Для эффективной борьбы с малярией выделяется недостаточно средств. Согласно данным ВОЗ, это лишь половина от необходимых 5-6 млрд долларов в год.
- Малярия распространена в 103 странах мира. До 90% всех смертей от малярии приходится на Субсахарную Африку (Нигерия, Демократическая республика Конго, Танзания).
- Среди всех инфекционных заболеваний малярия — это третья по значимости причина смертности у детей до 5 лет (после пневмонии и диареи).
Когда обратиться к врачу
Если вы посещали эндемичную по малярии страну, то к врачу нужно обращаться сразу же после появления лихорадки. Если в течение 24-х часов вы не получили медицинскую помощь, приступайте к резервному неотложному лечению (SBET). Помните, что SBET не является полноценной терапией, а лишь первой помощью при малярии. Поэтому вам как можно скорее нужно обратиться к врачу.
Симптомы малярии
Для разных возбудителей малярии характерна различная продолжительность инкубационного периода:
- P. vivax — 12-17 дней;
- P. falciparum — 9-14 дней;
- P. ovale — 16-18 дней;
- P. malariae — 18-40 дней (реже — месяцы и годы). Симптомы могут возникать спустя несколько месяцев после путешествия в страну с высоким риском заражения.
В зависимости от возбудителя симптоматика малярии может быть ярко выраженной или начинаться с легкого недомогания. Почти во всех случаях заражение сопровождается следующими симптомами:
- сменяющиеся периоды лихорадки и озноба (малярийные приступы или пароксизмы);
- анемия;
- увеличение печени (гепатомегалия);
- увеличение селезенки (спленомегалия);
- желтуха.
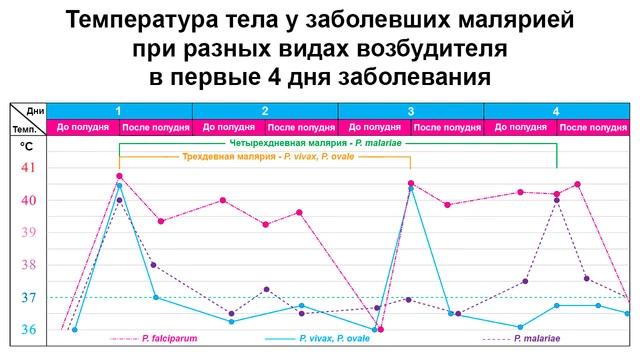
Основным отличительным симптомом малярии является малярийный пароксизм (рис. 1). Он совпадает с периодом, когда из эритроцитов выделяются подвижные формы плазмодия (мерозоиты).

Малярийный приступ начинается с недомогания, озноба и повышения температуры тела до 39-41°C. У пациента также отмечается учащение пульса, головная боль, боли в мышцах и тошнота.
Лихорадочное состояние длится до 6-ти часов, после чего температура постепенно спадает и начинается обильное потоотделение, которое продолжается до 3-х часов и сопровождается выраженной усталостью. Приступ заканчивается глубоким сном.
В зависимости от разновидности возбудителя малярийные приступы могут повторяться каждые 2-3 дня. Увеличенная селезенка с каждым новым приступом может уменьшаться в размерах вследствие выработки функционального иммунитета. Однако при многочисленных приступах в селезенке может запуститься фиброз — замена функциональных тканей органа на соединительную ткань.
Рассмотрим симптомы малярии в зависимости от возбудителя.
Симптомы, вызываемые P. vivax, P. ovale и P. malariae
Заболевание, вызванное этими разновидностями малярийного плазмодия, как правило, не несет угрозы для жизни. Смерть в таких случаях происходит крайне редко. Основная причина смертности — разрыв селезенки или чрезмерное размножение паразита в организме больного.
Симптоматика при заражении P. vivax и P. ovale идентична. При развившейся инфекции у больного каждые 48 часов регистрируется повышение температуры. Это трехдневная малярия, при которой малярийные приступы обычно возникают в дневное время, между 11 и 16 часами.
Возбудитель P. malariae редко приводит к острому течению заболевания. Главным образом это связано со сравнительно низким уровнем паразитемии. Повышение температуры возникает с 72-часовыми интервалами. Это четырехдневная малярия. Опасность P. malariae в том, что это простейшее может годами персистировать в организме, что чревато развитием иммунологических нарушений и осложнений со стороны почек.
Симптомы, вызванные P. falciparum
Этот возбудитель вызывает тропическую малярию, симптомы которой самые тяжелые. Пациенты без иммунитета к P. falciparum могут умереть в течение нескольких дней. Частота появления малярийных приступов в данном случае носит нерегулярный характер. Однако у частично иммунизированных людей (которые проживают в эндемичных регионах) приступы могут возникать по схеме трехдневной малярии (каждые 48 часов).
При тропической малярии у больных часто возникают и церебральные признаки. Это сильные головные боли, спутанность сознания, бессонница, коллапс и даже малярийная кома. Поражаются и внутренние органы, в частности, печень (развивается токсический гепатит), легкие и почки.
Симптомы малярии у детей до 5 лет
Согласно статистическим данным, эта группа пациентов считается наиболее уязвимой. У маленьких детей малярия протекает очень тяжело с развитием атипичных малярийных приступов без озноба и потливости. Ребенок становится бледным, конечности холодеют, появляется синюшность губ (цианоз), судороги, тошнота и рвота.
Как правило, в начале заболевания температура у детей достигает высоких показателей, но после окончания приступа опускается до субфебрильных значений (37-37,5°C). На фоне интоксикации при малярии у детей отмечаются и симптомы со стороны желудочно-кишечного тракта — сильная диарея и боли в животе. Как и у взрослых, у детей также увеличивается печень, развивается анемия. Иногда на коже появляется пятнистая сыпь.
Вакцина от малярии
В октябре 2021 года ВОЗ одобрила первую в мире вакцину от малярии RTS,S/AS01, которую начали разрабатывать еще в 1980-е годы⁶. Такое решение было принято после окончания клинических исследований, в которых приняли участие 800 тысяч детей в Кении, Гане и Малави.
RTS,S/AS01 — противомалярийная вакцина, которая рекомендована для детей, проживающих в регионах с высоким риском заражения тропической малярией. Данная вакцина вводится детям 4 раза, начиная с 5-месячного возраста.
Примечательно, что RTS,S/AS01 защищает от заражения всего на 39%, а от тяжелой формы — только на 29%, ВОЗ же рекомендует вакцины к применению только в том случае, если их эффективность на уровне 75% и больше. Однако по препарату RTS,S/AS01 было принято положительное решение, поскольку установлено, что совместное применение вакцины и противомалярийных лекарств снижает вероятность госпитализации и смерти на 70%.

Малярия и беременность
У беременных женщин малярия протекает в более тяжелой форме. Заметно повышается риск таких осложнений, как недоношенность и мертворождение. Если плод заразился в первом триместре, то это часто приводит к выкидышам. При заражении в более поздние сроки ребенок, как правило, выживает, но у него развивается врожденная малярия. Часто такие дети рождаются с анемией, увеличенной печенью и дефицитом массы тела.
Мифы о малярии и комарах-переносчиках
Существует несколько заблуждений о малярии, из-за которых человек может стать более уязвимым перед болезнью.
1. У меня уже была малярия, поэтому больше я не заболею
Люди, перенесшие малярию, действительно больше других защищены от повторного заражения (или тяжелого течения болезни). Однако стоит иметь в виду, что противомалярийный иммунитет формируется медленно. Кроме того, он непродолжителен и не отличается стойкостью. Поэтому болеть малярией можно многократно.
2. Малярийные комары кусаются только ночью, а днем опасаться нечего
Малярийные комары, как правило, активны в ночное время. Но в регионах, где распространена малярия, «свирепствуют» и другие трансмиссивные заболевания. Например, кусаки (комары из рода Aedes) активны в дневное время. Эти комары являются переносчиками лихорадки Денге, вируса Зика, чикугуньи, желтой лихорадки и других инфекционных заболеваний.
3. Риски для всех одинаковы
Это не так. Дети переносят малярию тяжелее взрослых. Есть данные о том, что беременные женщины чаще остальных заражаются малярией. Предполагается, связано это с тем, что у беременных повышена температура тела и выделение углекислого газа. Это привлекает комаров. Еще один фактор — учащенное мочеиспускание у беременных ночью. По этой причине в сельской местности женщина ночью вынуждена выходить из дома (или хижины).
4. Употребление чеснока на ночь позволит избавиться от комаров
В чесноке действительно содержатся некоторые вещества, обладающие противомикробным и антипаразитарным действием. Однако что касается плазмодиев или малярийных комаров, то никаких данных об эффективности чеснока нет.
Лечение малярии
Лечение малярии проходит в инфекционном стационаре. Первичная цель терапии — уничтожить плазмодии в крови, чтобы добиться облегчения симптоматики. Для этих целей используют специальные противомалярийные препараты.

Первое лекарство против малярии, известное еще в Древнем Китае, — это полынь. Значительно позже для этих целей стали использовать также кору хинного дерева, из которой впоследствии выделили вещество хинин. Эффект хинина заключается в торможении развития плазмодия в эритроцитах.
Своеобразной революцией в лечении малярии стало выделение из полыни в 1972 году вещества артемизинина, обладающего противомалярийной активностью⁴. В настоящее время большинство лекарств против малярии — это производные хинина и артемизинина, а именно:
- хлорохин;
- гидроксихлорохин;
- хинин;
- артемизинин;
- примахин;
- мефлохин;
- артесунат;
- артеметер;
- артеметер;
- другие препараты.
Помимо этих лекарств против малярии также используется прогуанил (подавляет размножение эритроцитарных форм плазмодия) и антибиотики (тетрациклин, доксициклин и другие).
Терапия болотной лихорадки чаще всего комбинированная. Как правило, это производное артемизинина, которое дополняется противомалярийным средством другой группы. Такое лечение более эффективно и заметно снижает вероятность развития устойчивости к определенному виду препарата. Комбинация лекарств в каждом случае подбирается индивидуально, в зависимости от разновидности малярии.
Лечение путешественников в странах, где отсутствует риск заражения, проводится с учетом следующих рекомендаций:
- Лечение должно проводиться в стационарных учреждениях с возможностью проведения микроскопических исследований. Если по тем или иным причинам получение результатов обследования затягивается на 6-12 часов и более, терапию назначают на основании симптоматики и сведений о путешествии.
- Если пациент ранее проходил химиопрофилактику малярии, для лечения нужно выбирать другой препарат.
- Врачи всегда должны учитывать вероятность смешанной инфекции, когда человек заражен сразу несколькими видами плазмодия.
Если путешественнику поставили диагноз в стране, где высок риск заражения, лечение проводится согласно местным рекомендациям.
Резервное неотложное лечение
В большинстве случаев путешественники, заболевшие малярией, имеют возможность получить медицинскую помощь в течение 24 часов. Если же это невозможно, рекомендуется резервное неотложное лечение (SBET — Stand By Emergency Treatment)⁵. Это набор противомалярийных средств для самостоятельного применения.
Примечательно, что эффективность SBET в первую очередь зависит от самого путешественника. Человек, отправляющийся в поездку в эндемичные регионы, должен уметь пользоваться экспресс-тестами для выявления инфекции. Перед отъездом также нужно обязательно проконсультироваться с инфекционистом, который объяснит все нюансы и даст четкие инструкции, как поступать при том или ином симптоме.

- Немедленно обратитесь к врачу, если через неделю (или более) после посещения эндемичной по малярии страны у вас появились симптомы лихорадки.
- Если в течение 24-х часов после появления лихорадки вы не смогли попасть к врачу, начинайте SBET. При этом полноценную медицинскую помощь нужно получить как можно скорее.
- Если вы принимали противомалярийные препараты для профилактики, то использовать их для лечения нельзя. Воспользуйтесь другими лекарствами.
- Если сначала снизить температуру жаропонижающими средствами, то вероятность появления рвоты после приема противомалярийных лекарств снижается.
- Если в течение 30 минут после приема средств от малярии у вас появилась рвота, необходимо повторно выпить полную дозу (поскольку с рвотными массами выйдет и препарат). Если же рвота возникает через 30-60 минут, то повторно нужно принять половину дозы. Учтите, что наличие рвоты и диареи снижает эффективность лечения малярии.
- Вернуться к лекарственной профилактике можно после окончания курса SBET, через неделю после приема первой терапевтической дозы препаратов.
- Для SBET используются те же препараты, что и для неосложненных форм малярии. Подбор лекарств осуществляется в зависимости от посещаемой страны и схемы профилактики.
Осложнения малярии
К тяжелым осложнениям малярии относятся:
- Малярийная кома. Чаще всего такое осложнение развивается при тропической форме заболевания. Вероятность наступления комы увеличивается при температуре 41°C и выше, сильных головных болях и повторной рвоте.
- Малярийный алгид. Это комплекс симптомов, возникающий на фоне инфекционно-токсического шока. При таком осложнении нарушается гемодинамика и может развиться полиорганная недостаточность.
- Разрыв селезенки. В таком случае больной жалуется на острую режущую боль в левой части живота. При разрыве селезенки у пациента резко развивается слабость и снижается артериальное давление. Если срочно не прооперировать человека, наступает смерть.
- Нефротический синдром. Это очень опасное состояние, при котором нарушается работа почек.
- Церебральная малярия. Сильные головные боли и нарушение сознания могут указывать на церебральную форму малярии. Если лечение отсутствует, высока вероятность комы и смерти больного.
- Гемоглобинурийная лихорадка. Это крайне тяжелое осложнение, возникающее при слишком позднем начале лечения. Если с лечением малярии затягивать, в крови накапливается большое количество плазмодиев⁷. Прием некоторых лекарств в этом случае приводит к массивному поражению эритроцитов, резкому подъему температуры, сильной слабости и даже коллапсу. Название данного осложнения связано с тем, что в моче у таких больных в больших количествах обнаруживают гемоглобин, придающий ей коричневый или темно-красный цвет.
Пути передачи малярии
Малярия считается трансмиссивным заболеванием, оно передается кровососущими насекомыми — комарами рода Anopheles. Заражение происходит при укусе человека зараженным насекомым. Это основной путь передачи малярии. Комаров рода Анофелес можно распознать по длинным конечностям и крыльям с темными пятнами (рис. 4).

Самки малярийных комаров питаются кровью теплокровных животных, в том числе и человека (а вот самцы — соком растений). Как правило, самки вылетают на кормежку в вечернее или ночное время. Пик их активности выпадает на 19-21 и 24-03 часа. Поэтому в это время нужно проявлять особую бдительность, пребывая в регионах, где распространена малярия. Учтите, что дальность полета комаров составляет от 3 до 30 километров. Если в пределах этого расстояния находятся водоемы, то с большой долей вероятности здесь обитают малярийные комары.
Малярия также может передаваться:
- при переливании крови от зараженного донора;
- внутриутробно — к плоду от больной беременной женщины.
Диагностика малярии
Основной метод диагностики малярии — микроскопическое исследование мазка крови. Мазок на предметном стекле окрашивают специальными красителями, что позволяет визуализировать малярийного плазмодия под микроскопом. Это обследование сделать нужно как можно скорее, и при положительном результате — сразу же начинать лечение, особенно если пациент находится (или был) в эндемичной по малярии стране.
Вспомогательными диагностическими методами при малярии являются:
- общий анализ крови;
- биохимический анализ крови;
- ПЦР-диагностика;
- общий анализ мочи;
- УЗИ внутренних органов (для оценки состояния печени и селезенки).
Прогноз и профилактика
Если лечение начать вовремя, то прогноз благоприятный. Смертельные исходы при лечении не превышают 1% и связаны с осложненными формами тропической малярии.

В настоящее время самым эффективным способом борьбы с малярией являются профилактические меры. Если вы собираетесь посетить эндемичную по малярии страну, то должны знать о 5 принципах профилактики этого заболевания:
- Знать о рисках, инкубационном периоде, симптомах (в том числе и поздних) заболевания.
- Избегать укусов комаров, особенно в ночное и предрассветное время.
- Знать о медикаментозной профилактике малярии (когда и какие препараты принимать).
- Избегать мест, где размножаются комары (болота и другие водоемы).
- Немедленно обращаться за медицинской помощью при наличии лихорадки после посещения региона с риском заражения малярией.

Вы должны иметь при себе медицинскую страховку и аптечку с препаратами от малярии. Обязательно разведайте обстановку на месте: узнайте, где ближайшие клиники и врачи, к которым можно обратиться. Обеспечьте себе связь, чтобы в случае чего вы могли вызвать помощь.
Защититься от укусов комаров путешественники могут при помощи следующих средств:
- Репелленты от насекомых — средства, отпугивающие насекомых. Наносятся на кожу или одежду.
- Антимоскитные сетки — устанавливаются на окна и двери домов, а также используются для защиты во время сна.
- Противомоскитная спираль — устройство, испаряющее инсектициды.

- Репелленты безопасны, если наносить их согласно инструкции. Если на средстве написано, что оно только для одежды, не распыляйте его на голую кожу.
- Не все средства способны обеспечить длительную защиту от насекомых. В течение нескольких часов будут действовать средства, содержащие: ДЭТА, IR3535, пикаридин, эфирное масло лимонного эвкалипта (только в составе комбинированных препаратов).
- Репелленты для кожи предназначены только для открытых участков, их не следует наносить на все тело. Также избегайте попадания репеллентов на раны, порезы и ссадины.
- Репеллент нельзя распылять на лицо. Сперва нужно обработать ладони, а потом аккуратно распределить средство по лицу и вокруг ушей, избегая области глаз и губ.
- После нанесения репеллента обязательно нужно вымыть руки.
- После использования средств против насекомых следует принять ванну или душ, а обработанную одежду постирать перед тем, как надевать снова.
- Беременные и кормящие женщины не должны отказываться от защиты от насекомых. А вот новорожденных до двух месяцев обрабатывать нельзя. Для их защиты подойдет москитная сетка.
- Нанося репеллент на ребенка, обратите внимание на его состав. В средстве не должно быть более 30% ДЭТА, а масло лимонного эвкалипта лучше не использовать для детей в возрасте до трех лет.
В целях защиты от переносчиков также используется защитная одежда и аэрозольные спреи, уничтожающие летающих насекомых.
Что касается медикаментозной профилактики, то препараты подбираются в зависимости от посещаемой страны, начинать пить их нужно заранее. В профилактических целях используется хлорохин, доксициклин, мефлохин и комбинация атоваквон/прогуанил. Профилактическая доза для детей рассчитывается исходя из массы тела. Помните, что такие препараты обладают рядом побочных эффектов, среди которых тошнота, рвота, головная боль, нарушение сна и другие. Внимательно читайте инструкцию к лекарствам. При этом нужно понимать, что наличие побочных реакций не должно быть причиной отказа от этих препаратов, если вы планируете поездку в эндемичную по малярии страну.
Пять вопросов о медикаментозной профилактике против малярии
1. Зачем нужна медикаментозная профилактика, если малярию можно вылечить?
Малярийная лихорадка может быть смертельной даже с учетом приема всех необходимых лекарственных средств, поэтому ее лучше предотвращать, чем лечить.
2. Как быть, если у меня возникнут побочные эффекты, связанные с приемом противомалярийных профилактических медикаментов?
Начать прием профилактических средств лучше заранее, за 2-3 недели до поездки. В этом случае, если препарат будет плохо переноситься, его можно будет заменить на другой.
3. Если забыть принять лекарство вовремя, как быстро его действие прекратится?
Для профилактики малярии используют разные лекарства. Некоторые из них нужно принимать каждый день, другие — раз в неделю. Последние имеют более длительный период полураспада, и в случае задержки приема на 1-2 дня в крови все еще сохраняется достаточная их концентрация. В любом случае, если доза по тем или иным причинам пропущена, возобновить прием лекарств нужно как можно скорее, после чего следует продолжить пить их согласно выбранной схеме.
4. Что будет, если выпить слишком много таблеток против малярии?
Передозировка некоторых лекарств, используемых для профилактики малярии, может быть опасной и даже смертельной. Это касается, например, хлорохина. Все препараты против малярии нужно хранить в недоступном для детей месте и принимать согласно инструкции.
5. Можно ли заболеть, принимая профилактические препараты?
Медикаментозная профилактика против малярии не защищает от инфекции на все 100%. Если по возвращении из эндемичной страны у вас поднялась температура, обратитесь за медицинской помощью как можно скорее.
Согласно классификации ВОЗ, выделяют 4 степени риска заражения в зависимости от региона. Для каждого из уровней опасности рекомендуется соответствующий тип профилактики (табл. 1).
Причины малярии
Возбудителем малярии являются простейшие одноклеточные организмы рода Plasmodium из класса споровиков (рис. 5). Их переносят малярийные комары рода Anopheles.
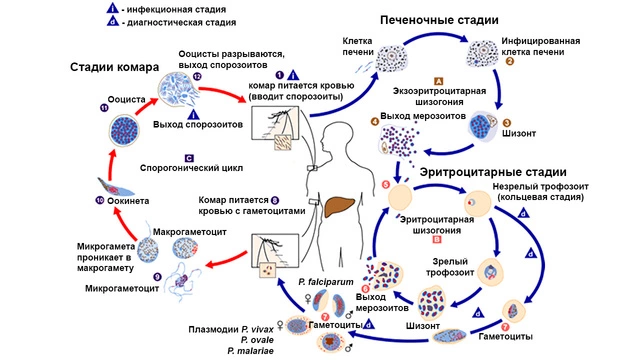
Малярийные плазмодии проходят довольно сложный жизненный цикл. Человек для них является только промежуточным хозяином. Попадая к нам в кровь, паразиты проникают в печень, а затем в красные кровяные тельца (эритроциты), где активно размножаются бесполым путем, чтобы снова оказаться в желудке у комара, укусившего больного. И уже в основном хозяине — самке комаров рода Anopheles наступает стадия полового размножения.
У человека заболевание вызывают 5 видов малярийного плазмодия:
- Plasmodium vivax — широко распространенное простейшее (до 43% случаев). Вызывает трехдневную малярию.
- Plasmodium falciparum — вызывает тропическую малярию, на которую приходится до 50% всех регистрируемых случаев болезни. Данная форма малярии быстро прогрессирует и опасна смертельным исходом. Причиной тому — свойство плазмодия этого вида заставлять эритроциты слипаться. В результате они закупоривают просветы сосудов, что мешает снабжению органов питанием.
- Plasmodium ovale — заражения им встречается очень редко (до 1% случаев). Симптоматика напоминает трехдневную малярию.
- Plasmodium malariae — вызывает четырехдневную малярию, которая преимущественно протекает в легкой форме (до 7% случаев).
- Plasmodium knowlesi — плазмодий, который преимущественно поражает макак, но в редких случаях им заражаются и люди. Например, случаи болезни, вызванные этим плазмодием, фиксировались в Юго-Восточной Азии. Отличается стремительным нарастанием симптоматики и несет реальную угрозу здоровью человека.
Серповидноклеточная анемия — адаптация к малярии
Серповидноклеточная анемия — это наследственная аномалия, при которой нарушено строение белка гемоглобина. У людей с серповидноклеточной анемией эритроциты содержат специфический гемоглобин S (отличается от нормального гемоглобина А всего лишь одной аминокислотой), из-за чего имеют серповидную форму.
Интересно, что эта болезнь встречается чаще в условиях постоянного контакта с малярийным плазмодием. В середине прошлого века было установлено, что паразиту намного сложнее проникнуть в серповидные эритроциты, а люди с серповидноклеточной анемией, как правило, переносят малярию намного легче³.
Цикл развития возбудителя
Человек и самки комаров Anopheles при укусе обмениваются между собой разными формами плазмодия. В организм комара из крови млекопитающих попадают гаметоциты — половые формы возбудителя. В желудке у насекомого гаметоциты перевариваются с образованием женской макрогаметы и нескольких мужских микрогамет. Последние сливаются между собой и образуют зиготу, которая проходит несколько стадий развития и в виде спорозоита накапливается в слюнных железах комара. При укусе насекомое внедряет в кровоток человека спорозоитов и получает новую «порцию» гаметоцитов. Спорозоиты проникают в печень, проходят несколько стадий развития (тканевая шизогония), после чего попадают в эритроциты (эритроцитарная шизогония), где из них образуются половые формы — гаметоциты (рис. 6). И гепатоциты (клетки печени), и эритроциты при размножении в них плазмодиев разрушаются. По этой причине увеличивается печень и развивается анемия.
Классификация
В зависимости от возбудителя выделяют 5 типов малярии.
- Трехдневная — вызывается P. vivax. Это сравнительное легкая форма малярии, но с длительным течением. P. vivax распространен в Центральной Америке и северной части Южной Америки, а также в Афганистане, Таджикистане, Непале и Пакистане.
- Ovale-малярия — возбудителем является P. ovale, который распространен в странах Африки. Симптоматика очень похожа на таковую при трехдневной малярии.
- Четырехдневная — вызывается P. malariae. Это не тяжелая форма малярии, но в редких случаях может привести к серьезным осложнениям со стороны почек (нефротический синдром). P. malariae распространен в Индии, Камбодже, Лаосе и Индонезии.
- Тропическая — самая тяжелая форма заболевания, вызываемая P. falciparum. Этот вид плазмодия доминирует в Африке, а также встречается в Индии, Таиланде и Вьетнаме.
- Малярия Knowlesi — распространена у макак, но обнаруживается и у людей (о первом случае заражения стало известно в 2004 году). Возбудитель — P. knowlesi, который распространен в странах Юго-Восточной Азии.
По степени тяжести развития малярия бывает легкой, среднетяжелой и тяжелой. А в зависимости от осложнений — осложненной и неосложненной.
Заключение
Подведем итоги:
- Малярия — тяжелое инфекционное заболевание, которое вызывается простейшими паразитами — плазмодиями.
- Это трансмиссивная болезнь, которая переносится комарами из рода Anopheles.
- Болезнь распространена в странах Африки, а также в некоторых регионах Южной Америки, в Индии и странах Центральной и Юго-Восточной Азии.
- Ежегодно малярией заражается свыше 200 миллионов людей. Около 400 тыс. из них умирает.
- Малярия особенно тяжело протекает у детей до 5 лет. На их долю приходится свыше 60% всех смертей, связанных с болезнью.
- Основной симптом малярии — лихорадка, которая носит приступообразный характер. В зависимости от вида малярии приступы повторяются каждые 48 или 72 часа.
- Лечение малярии осуществляется противомалярийными препаратами. Это лекарства, уничтожающие плазмодии в организме больного. Чаще всего это производные хинина и/или артемизинина.
- В октябре 2021 года ВОЗ одобрила первую в мире вакцину от малярии RTS,S/AS01 для детей. Совместное применение прививки и противомалярийных препаратов снижает риск госпитализации и смерти на 70%.
Источники
- WHO (2020). World Malaria Report 2020. Switzerland: World Health Organization. ISBN 978-92-4-001579-1.
- Colón-González FJ, Sewe MO, Tompkins AM, Sjödin H, Casallas A, Rocklöv J, Caminade C, Lowe R. Projecting the risk of mosquito-borne diseases in a warmer and more populated world: a multi-model, multi-scenario intercomparison modelling study. Lancet Planet Health. 2021 Jul;5(7):e404-e414. doi: 10.1016/S2542-5196(21)00132-7. Erratum in: Lancet Planet Health. 2021 Aug;5(8):e504. PMID: 34245711; PMCID: PMC8280459.
- Oniyangi O, Omari AA. Malaria chemoprophylaxis in sickle cell disease. Cochrane Database Syst Rev. 2019 Nov 4;2019(11). doi: 10.1002/14651858.CD003489.pub2. PMID: 31681984.
- Hsu E. Reflections on the 'discovery' of the antimalarial qinghao. Br J Clin Pharmacol. 2006 Jun;61(6):666-70. doi: 10.1111/j.1365-2125.2006.02673.x. PMID: 16722826; PMCID: PMC1885105.
- Tan R, Elmers J, Genton B. Malaria standby emergency treatment (SBET) for travellers visiting malaria endemic areas: a systematic review and meta-analysis. J Travel Med. 2019 Jun 1;26(4):taz027. doi: 10.1093/jtm/taz027. PMID: 30995308.
- Heppner DG Jr, Kester KE, Ockenhouse CF, Tornieporth N, Ofori O, Lyon JA, Stewart VA, Dubois P, Lanar DE, Krzych U, Moris P, Angov E, Cummings JF, Leach A, Hall BT, Dutta S, Schwenk R, Hillier C, Barbosa A, Ware LA, Nair L, Darko CA, Withers MR, Ogutu B, Polhemus ME, Fukuda M, Pichyangkul S, Gettyacamin M, Diggs C, Soisson L, Milman J, Dubois MC, Garçon N, Tucker K, Wittes J, Plowe CV, Thera MA, Duombo OK, Pau MG, Goudsmit J, Ballou WR, Cohen J. Towards an RTS,S-based, multi-stage, multi-antigen vaccine against falciparum malaria: progress at the Walter Reed Army Institute of Research. Vaccine. 2005 Mar 18;23(17-18):2243-50. doi: 10.1016/j.vaccine.2005.01.142. PMID: 15755604.
- Bartoloni A, Zammarchi L. Clinical aspects of uncomplicated and severe malaria. Mediterr J Hematol Infect Dis. 2012;4(1):e2012026. doi: 10.4084/MJHID.2012.026. Epub 2012 May 4. PMID: 22708041; PMCID: PMC3375727.














