По данным ВОЗ, около 90% инфицированных не подозревают о том, что они являются носителями вируса гепатита B [1]. В то же время они остаются заразными для окружающих, а их болезнь переходит в хроническую форму. В 15–40% случаев патология вызывает опасные для жизни заболевания печени, от которых умирает около 1 миллиона людей ежегодно [2].
Давайте разберемся, как можно заразиться гепатитом B, при каких симптомах важно незамедлительно обращаться к врачу, и как защитить себя от болезни.
Как передается гепатит B
Патологию у людей вызывает один из представителей семейства гепаднавирусов – вирус гепатита В (HVB). При этом источниками инфекции становятся не только люди с острой и хронической формой гепатита B, но и так называемые «здоровые вирусоносители» — люди, у которых нет признаков болезни, но есть вирус в крови.
Здоровых носителей вируса гепатита В не существует?
Согласно современным представлениям о вирусном гепатите В, термин «здоровые вирусоносители» необходимо убрать из медицинской терминологии. Раньше так называли людей без проявлений болезни печени, в крови которых более 6 месяцев определялся вирус гепатита В. Однако этот термин нельзя назвать точным — спустя полгода вирусоносительства уже можно диагностировать хронический гепатит В. Несмотря на отсутствие симптомов и проявлений заболевания, в печени таких пациентов могут происходить необратимые изменения, что в 25% случаев заканчивается летальным исходом из-за цирроза или рака органа. Поэтому однозначно называть их «здоровыми» нельзя — это может привести к ложному убеждению о безопасности такой формы носительства вируса. Также «носители» представляют риск для действительно здоровых людей — они могут заразить вирусом гепатита В окружающих. Таким образом, термин «здоровый носитель» приводит к неправильному восприятию этой формы вирусного гепатита В и может стать причиной безответственного отношения к собственному здоровью или к благополучию окружающих.
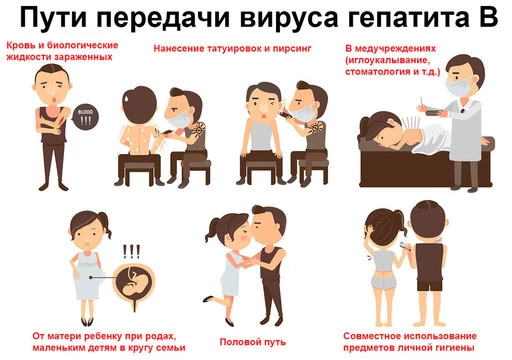
Хоть основной путь передачи инфекции в случае гепатита B — контакт с зараженной кровью, важно помнить, что HVB находится во всех биологических жидкостях пациента:
- крови;
- моче;
- вагинальном секрете;
- слезной жидкости;
- слюне;
- сперме;
- грудном молоке.
Передача гепатита В от одного человека к другому происходит в основном при контакте с кровью и спермой. Другие биологические жидкости практически не представляют серьезной опасности в эпидемиологическом плане, так как концентрация вируса в них низкая и считается недостаточной для заражения.
Контагиозность (способность вызывать заражение) у вируса гепатита В высокая. Также это вирус с высокой устойчивостью во внешней среде. Вне тела человека на различных поверхностях при комнатной температуре он способен сохранять свою жизнеспособность 7—10 суток. В течение этого времени вирус представляет опасность.
Важно! Гепатит В не распространяется воздушно-капельным путем (при кашле, чихании), при поцелуях, объятиях, использовании общей посуды, через воду и продукты питания, укусы насекомых.
Пути заражения
Для инфицирования человека необходимо, чтобы вирус попал к нему в кровь. Но не только непосредственный контакт с раневыми поверхностями может приводить к заражению. Проникновение происходит различными путями, поэтому важно знать о каждом из них (рис. 1).
Парентеральный путь
Раньше вирусный гепатит В называли сывороточным гепатитом — это связано с тем, что заражение человека в основном происходило в результате попадания в его организм инфицированной сыворотки крови. Такие варианты передачи инфекции происходили при использовании многоразовых изделий медицинского назначения.
В настоящее время вероятность заражения человека при проведении медицинских процедур, в том числе и при переливаниях препаратов крови, сведена к минимуму. Этому способствуют:
- применение одноразового медицинского инструментария;
- организация отделений централизованной стерилизации в лечебных учреждениях;
- обязательное обследование доноров крови на носительство вируса гепатита В.
Парентеральный путь заражения (проникновение вируса из крови зараженного человека к здоровому) сегодня чаще наблюдается при недостаточной дезинфекции инструментов для стоматологического лечения, маникюра или педикюра, многократном использовании игл для пирсинга или татуировок.
Гепатит В широко распространяется и среди потребителей инъекционных наркотиков при использовании одной иглы и несоблюдении правил безопасности передачи вирусных инфекций.
Важно! Сочетание вирусного гепатита В и ВИЧ-инфекции не редкость. Среди ВИЧ-инфицированных людей примерно 7,4% также заражены вирусом гепатита В. Лечение таких пациентов упрощается тем, что в состав комбинированной терапии ВИЧ-инфекции входит препарат, который обладает высокой активностью по отношению к вирусу гепатита В.
Половой путь
В связи с частыми повреждениями наружных половых органов во время интимных контактов также возможен парентеральный путь передачи гепатита В.
Риск заражения инфекцией повышают беспорядочные интимные связи, гомосексуальные контакты у мужчин, половые контакты с представителями секс-индустрии.
Вертикальный путь
Вирус может передаваться и от матери к ее новорожденному ребенку — это вертикальный путь распространения.
При нормально протекающей беременности вирус гепатита В не может преодолеть плацентарный барьер, поэтому будущий ребенок находится в безопасности. Но при повреждениях плаценты вирус проникает к плоду и заражает его. Риск передачи инфекции увеличивается в случае, если в последние месяцы беременности у будущей матери развился острый гепатит или активность вируса значительно увеличилась.
Также передача вируса может произойти во время родов при контакте ребенка с кровью матери. Такой вариант заражения чаще всего приводит к развитию гепатита В у детей, поскольку при отсутствии профилактических мероприятий у матери вероятность передать инфекцию ребенку при родах составляет 70–90% [1].
В грудном молоке концентрация вируса невысокая, поэтому женщинам с хроническим гепатитом В грудное вскармливание не противопоказано. Однако в случае развития у зараженной женщины кровоточащих трещин сосков следует перевести ребенка на искусственное питание до полного заживления ран.
Важно! Опасность заражения гепатитом В в младенческом и раннем детском возрасте в том, что в 95% таких случаев патология переходит в хроническую форму, вызывая тяжелые осложнения и нередко приводит к летальному исходу.
Бытовой путь
Несоблюдение мер личной гигиены – одна из частых причин передачи инфекции в семьях, а также в организованных детских коллективах. Наибольшую опасность представляет использование общих маникюрных принадлежностей, бритв, зубных щеток. Если на коже и слизистых оболочках здорового человека есть повреждения (ссадины, порезы, потертости, опрелости), их соприкосновение с предметами, зараженными выделениями человека с гепатитом В, может стать причиной инфицирования.
Классификация
Гепатит В может быть острым (до 3 месяцев), подострым (до полугода) и хроническим (свыше 6 месяцев).
В зависимости от особенностей клинической картины выделяют две формы острого гепатита В: типичную и атипичную. Типичная форма патологии протекает с выраженным желтушным периодом. При атипичной форме заболевания желтуха не развивается или ее проявления выражены незаметно как для самого человека с гепатитом В, так и для окружающих [6].
Кроме того, различают 4 формы острого гепатита по степени выраженности симптомов и тяжести течения:
- легкую;
- среднетяжелую;
- тяжелую;
- злокачественную (фульминантную).
В качестве исхода заболевания возможны: выздоровление, переход в хроническую форму и развитие смертельных болезней печени.
Хронический гепатит В также может иметь разную активность. В зависимости от этого у него различают:
- минимально активную форму;
- слабовыраженную форму;
- умеренную форму;
- тяжелую форму.
Осложнения гепатита В
Основные печеночные осложнения хронического гепатита В — это цирроз печени и первичный рак (гепатоцеллюлярная карцинома). В результате повреждения клеток печени ткань органа замещается соединительно-тканными структурами, что приводит к фиброзу. С течением времени на месте этих патологических участков формируется цирроз — необратимые изменения печеночной ткани с уплотнением ее структуры. Такие изменения в несколько раз повышают риск развития гепатоцеллюлярной карциномы.
Необратимые изменения в ткани печени приводят к развитию печеночной недостаточности. В результате этого печень перестает в должном объеме обезвреживать токсины, а также не вырабатывает необходимые для жизни белки и ферменты. Помимо этого, в кровоток поступают вещества, которые выделяются в результате гибели клеток печени.
Накопление токсических продуктов обмена в организме вызывает поражение клеток головного мозга и приводит к печеночной энцефалопатии вплоть до развития комы.
Гибель гепатоцитов становится причиной снижения синтеза печенью факторов свертывания крови. Это может привести к обильным кровотечениям (желудочно-кишечным, маточным), развитию анемии.
Также в случае развития цирроза печени нарушается венозный отток от органа — поражается система нижней полой вены, что приводит к развитию асцита (скоплению жидкости в брюшной полости), варикозному расширению вен внутренних органов. Асцит нередко становится причиной опасного для жизни воспалительного заболевания — перитонита, а кровотечения из варикозно расширенных вен могут стать смертельными.
Симптомы гепатита В
Вирус гепатита В попадает в кровь человека, и затем проникает в печень, где активно происходит его размножение. От момента заражения до появления первых клинических симптомов заболевания проходит от 6 недель до 6 месяцев — так протекает инкубационный период.6 Болезнь развивается постепенно и нередко не вызывает видимых симптомов.
Клинические проявления гепатита В связаны с воспалением печеночной ткани и считаются неспецифичными. У пациентов появляется общая слабость, ухудшается аппетит, возникают боли в животе, может повыситься температура тела. В ночные и утренние часы нередко наблюдаются артралгии – боли в суставах, которые быстро проходят при движении.
Воспалительный процесс в печени под воздействием гепатита В нарушает нормальный отток желчи, что становится причиной развития желтухи. Ее основные признаки:
пожелтение кожных покровов, склер (рис. 2);
- кожный зуд;
- потемнение мочи;
- осветление кала.

С момента появления желтухи начинает увеличиваться печень. У каждого второго человека с острой формой гепатита В также происходит и увеличение селезенки.
На фоне нарастания желтухи общее состояние ухудшается. Нередко развивается диспепсический синдром, который проявляется:
- тошнотой, рвотой;
- отрыжкой;
- чувством тяжести в подложечной области;
- вздутием живота;
- склонностью к запорам.
На фоне воспалительного процесса нарушаются функции клеток печени — гепатоцитов. В том числе они перестают вырабатывать жизненно важные факторы свертывания крови, необходимые для естественных механизмов остановки кровотечений. Это приводит к развитию геморрагического синдрома — кровоточивости десен, возникновению носовых кровотечений, а у женщин — склонности к маточным кровотечениям.
При гепатите В страдает и детоксикационная функция печени — нарушается ее способность обезвреживать продукты обмена веществ, а также токсины из внешней среды. Их накопление оказывает негативное влияние на центральную нервную систему. При тяжелом течении и выраженной интоксикации у людей с гепатитом В может развиваться печеночная энцефалопатия — эта патология приводит к нарушению сознания различной степени тяжести, и даже может стать причиной комы.
Общая продолжительность желтушного периода — 4–6 недель. При благоприятном исходе постепенно симптомы желтухи уменьшаются, одновременно с этим начинает улучшаться и общее состояние людей с гепатитом В. У них уменьшается слабость, восстанавливается аппетит, нормализуются размеры печени и селезенки.
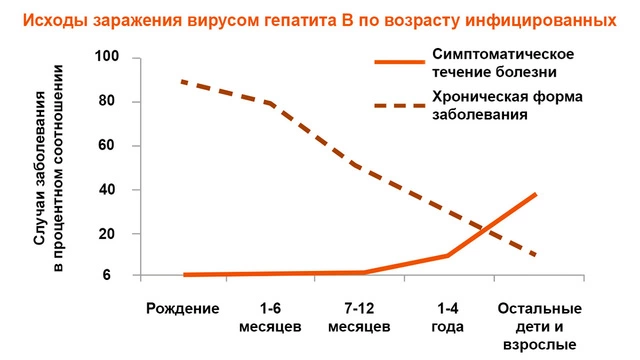
Острый вирусный гепатит В не всегда заканчивается выздоровлением. Примерно в 8–20% случаев болезнь приобретает хроническое течение (рис. 3) [2]. Такой вариант течения инфекции отличается стадийностью — длительное время заболевание может не беспокоить пациента, а при активации вирусов — переходить в активную фазу.
Диагностика гепатита В
Только на основании клинической картины отличить гепатит В от других видов вирусных гепатитов невозможно. Поэтому в постановке диагноза основное значение отводят лабораторным методам исследования – выявлению в крови серологических маркеров заболевания — специфических антител. Их определение позволяет не только правильно поставить диагноз, но и уточнить форму гепатита В, поскольку в разных случаях определяются конкретные маркеры инфекции (табл. 1).
| Форма заболевания | HBsAg | anti-Hbc-IgM | anti-HBc-IgG | anti-HBs |
| Люди с гепатитом В | + | |||
| Стадия ремиссии | + | + | ||
| Стадия обострения | + | + | + | |
| После перенесенной в прошлом инфекции | + | + | ||
| После вакцинации | + |
Для оценки активности инфекционного процесса проводят определение количества вирусных копий в сыворотке крови методом полимеразной цепной реакции (ПЦР). Метод ПЦР позволяет выявить генетический материал вирусов, поэтому считается «золотым стандартом» в диагностике инфекционных заболеваний.
Какие обследования должны проходить люди с гепатитом
Для определения влияния вируса на организм людям с гепатитом В необходимо регулярно проходить ряд лабораторных тестов:
- клинические анализы крови и мочи;
- биохимический анализ крови — определение активности печеночных трансаминаз, уровня билирубина, общего белка;
- коагулограмма – исследование факторов свертывания крови.
Данные лабораторные тесты позволяют оценить функциональное состояние печени, вести контроль за динамикой патологического процесса, оценивать качество лечения.
Основной метод инструментального исследования при гепатите В – это ультразвуковое исследование печени. Для более точной диагностики состояния печени пациентам рекомендуют выполнение КТ, МРТ и эластографии.
Если у пациента подозревают рак печени, ему необходимо выполнить пункционную биопсию — взять образец ткани на детальный анализ. Цитологическое исследование полученных в ходе проведения процедуры клеток позволяет достоверно определить состояние печени у пациентов с вирусным гепатитом В.
Лечение вирусного гепатита В
Схема терапии патологии зависит от стадии гепатита В и состояния здоровья пациента. Патогенетическое лечение заключается в применении противовирусных средств. Оно показано в случае молниеносной формы острого гепатита В и для людей с резко ослабленным иммунитетом.
При хронической форме заболевания патогенетическая терапия позволяет значительно снизить риск цирроза и рака печени. Основные показания к назначению противовирусных препаратов:
- большое количество вирусных копий в крови;
- высокий уровень маркера повреждения печени — аланинаминотрансферазы.
В настоящее время ни одно лекарственное средство не позволяет добиться полного освобождения организма человека от вируса. Но на фоне терапии снижается скорость его репликации (размножения), за счет чего количество вирусных частиц уменьшается, а дальнейшее повреждение клеток печени замедляется.
Для патогенетического лечения гепатита В используют две группы лекарств:
- Противовирусные средства прямого действия.
- Иммуномодулирующие средства
Продолжительность курса лечения зависит от генотипа вируса гепатита В, препарата и ряда других факторов. В среднем продолжительность терапии составляет от 6 до 12 месяцев.
Важно! Нередко можно увидеть различные рекламные предложения препаратов и народных методик, которые позволяют полностью избавиться от вируса гепатита В. Но с позиций доказательной медицины эффективность таких методов лечения не подтверждена.
Прогноз и профилактика
Острый вирусный гепатит В у взрослых людей в 90—95% случаев заканчивается выздоровлением. Но прогноз острого гепатита В значительно ухудшается при наличии у человека сопутствующих заболеваний печени и желчевыводящих путей, микст-инфекции (сочетания вирусов гепатитов В и D, С), сопутствующей ВИЧ-инфекции.
При хронической форме гепатита В без необходимого лечения у пациентов возрастает риск летального исхода из-за болезней печени и их осложнений.
Профилактика заражения гепатитом В строится на тщательном соблюдении санитарно-эпидемиологических мер, которые включают в себя:
- использование одноразовых медицинских инструментов;
- строгое соблюдение правил стерилизации многоразового инструментария;
- тщательное обследование доноров крови;
- тщательную дезинфекцию стоматологических инструментов, приспособлений для выполнения обрезного маникюра, педикюра, татуажа.
Каждый может снизить риск заражения гепатитом В — для этого необходимо обращать внимание на качество стерилизации инструментов при визите к стоматологу, косметологу, тату-мастеру, использовать индивидуальные предметы личной гигиены. Также важно отказаться от употребления наркотиков, случайных половых связей и регулярно проходить медицинские осмотры со сдачей анализов на гепатит В.
Наиболее эффективная мера профилактики гепатита В во всем мире – это вакцинация. Она показана каждому человеку, который заботится о своем здоровье. После прививки формируется иммунитет, который сохраняется в среднем 15 лет. Затем он начинает ослабевать и для его поддержания проводят ревакцинацию – повторное введение вакцины.
Важно! По данным ВОЗ, в 2019 году доля детей с хроническим гепатитом В в мире в возрасте до 5 лет не превышала 1%. Этот показатель в 1980–2000 годах был выше в 5 раз. Такое улучшение показателя заболеваемости связано с применением доступных, безопасных и эффективных вакцин против гепатита В.
Вакцинация против гепатита В в России

Национальный календарь прививок РФ, утвержденный Приказом № 125н Министерства здравоохранения Российской Федерации от 21 марта 2014 г., включает три эпизода вакцинации против гепатита В: для новорожденных (в первые 24 часа жизни), в 1 и в 6 месяцев.7 Детей из групп риска прививают 4 раза: в роддоме, в 1, 2 и 12 месяцев. Кроме того, вакцинация рекомендуется всем непривитым и не полностью привитым взрослым, а также тем, кто не знает свой вакцинальный статус. В РФ массовая вакцинация против гепатита стартовала только в 1996 году, поэтому прививка актуальна для тех, кто закончил школу раньше.
Заключение
Вирусный гепатит В — это опасное заболевание, которое ежегодно уносит около 900 тысяч жизней. Но несмотря на высокие риски осложнений, своевременная диагностика и необходимое лечение позволяют контролировать течение болезни, снижают вирусную нагрузку и позволяют на долгие годы сохранить функции печени. Для предупреждения заражения этой инфекцией человеку необходимо соблюдать меры индивидуальной профилактики гепатита В, регулярно проходить медицинские осмотры, соблюдать график вакцинации для своих детей и прививаться во взрослом возрасте.
Источники
- Гепатит B. Всемирная организация здравоохранения.
- J. Feld (Канада) и H.L.A. Janssen (Канада/Нидерланды). Гепатит В. Глобальные Практические Рекомендации Всемирной Гастроэнтерологической Организации. — Февраль, 2015.
- Информационная страница о вирусе гепатита B. Государство Израиль, Министерство здравоохранения.
- Вирусный гепатит В: симптомы, лечение, профилактика. ГБУЗ «Специализированная клиническая инфекционная больница» МЗ КК.
- Гепатит В. Википедия.
- Острые и хронические вирусные гепатиты в практике участкового терапевта. Государственное бюджетное образовательное учреждение высшего профессионального образования «Ивановская государственная медицинская академия» Министерства здравоохранения Российской Федерации. — 2015.
- Приказ Министерства здравоохранения РФ от 21 марта 2014 г. N 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» (с изменениями и дополнениями).