Мононуклеоз — что это за болезнь?
Инфекционный мононуклеоз, болезнь Филатова, доброкачественный лимфобластоз или болезнь поцелуев — все это одна и та же острая вирусная инфекция, вызываемая вирусом Эпштейна-Барр. Сопровождается она лихорадкой, увеличением лимфатических узлов, тонзиллитом, фарингитом, увеличением печени и селезенки, а в ряде случаев может принимать хроническое течение.

Согласно данным статистики, около 90% населения в возрасте старше 40 лет имеют лабораторные признаки перенесенной инфекции вирусом Эпштейна-Барр. При этом порядка 50% населения переносит инфекционный мононуклеоз в детском и подростковом возрасте. В 30-40 лет заболевание встречается не более чем в 1% случаев¹.
В 60-80% случаев первичное заражение вирусом Эпштейна-Барр проходит бессимптомно и только в 20-30% развивается острый инфекционный мононуклеоз. В возрасте до 2 лет заболевание проходит бессимптомно в 90% случаев, у детей с 2 до 10 лет этот показатель снижается до 30-50%¹.
Можно ли заразиться от бессимптомного носителя, который давно переболел?
«Можно. Источником заражения является переболевший ВЭБ-инфекцией человек, который после острой стадии болезни становится пожизненным носителем. Важно понимать, что выделение вируса не происходит постоянно, оно варьирует в зависимости от индивидуальных особенностей организма в сочетании с факторами окружающей среды. Основные пути передачи вирус Эпштейна–Барр от инфицированного к здоровому человеку – воздушно-капельный, контактно-бытовой. Инфекция может передаваться по воздуху во время чихания, при поцелуях или через бытовые предметы. Реже вирус передается при переливаниях крови или во время трансплантации органов. Отдельным пунктом стоит возможность передачи от беременной женщины ребенку во время беременности и родов».
Причины возникновения мононуклеоза
Возбудителем инфекционного мононуклеоза является вирус герпеса 4 типа или вирус Эпштейна-Барр. Источником инфекции является больной человек, вне зависимости от наличия или отсутствия у него симптомов. Он выделяет вирус в окружающую среду примерно в течение 1,5 месяцев после завершения инкубационного периода (он длится от 1 до 5-6 недель).
Передается заболевание характерными и для других герпесвирусов путями:
- Контактным: при прямом контакте с биологической жидкостью, как правило, слюной больного человека. Часто заражение происходит при поцелуе, что и обусловливает одно из названий патологии — «болезнь поцелуев».
- Воздушно-капельным: вместе с частичками слюны при кашле, чихании.
- Гематогенным: при прямом контакте с кровью больного человека, например, при инъекциях, половом акте.
- Вертикальным: от матери к ребенку во время беременности через плаценту.
Помимо вируса герпеса 4 типа инфекционный мононуклеоз могут вызывать и другие инфекционные агенты, среди которых:
- Цитомегаловирус – вирус герпеса 5 типа.
- Вирусы герпеса 6, 7 типов.
- Аденовирус.
- Вирус краснухи.
- Вирусы гепатитов А, В или С.
- Вирус иммунодефицита человека (ВИЧ).
- Токсоплазма (Toxoplasma gondii).

Кто в группе риска?
К вирусу восприимчивы все люди, но у большинства инфекция протекает без каких-либо проявлений. Выраженные симптомы и риски развития осложнений характерны для лиц с нарушениями работы иммунной системы, что может быть обусловлено следующими факторами:
- Хронические соматические заболевания.
- Сахарный диабет и другие патологии эндокринной системы.
- Аутоиммунные патологии и их лечение при помощи глюкокортикостероидов.
- ВИЧ-инфекция, СПИД.
- Раковые заболевания, их лечение путем химиотерапии, лучевой терапии.
- Продолжительные стрессы, недосыпание и несоблюдение режима работы и отдыха.
Патогенез
Вирус Эпштейна-Барр в большинстве случаев проникает в организм через верхние дыхательные пути, поражая клетки слизистых оболочек и вызывая воспаление. Через них он попадает в местные лимфатические сосуды, инфицируя местные лимфатические узлы.
Вирус, попадая в системный кровоток, проникает в иммунные клетки В-лимфоциты. Это приводит к их характерной деформации и возникновению специфической иммунной реакции. Позднее активируются Т-лимфоциты, появляются атипичные мононуклеары, что приводит к подавлению активности вируса. В результате симптомы болезни проходят и наступает период бессимптомного носительства¹.

Атипичные мононуклеары — это измененный вид лимфоцитов, который в большом количестве встречается только при инфекционном мононуклеозе. Их присутствие в крови — явный признак болезни, что отразилось и в названии инфекции.
Классификация и стадии развития
В клинической практике используется несколько простых классификаций, которые основываются на длительности и характере течения заболевания. Чаще всего применяют²:
По типу течения:
- Типичный мононуклеоз с характерными проявлениями.
- Атипичный вариант: бессимптомный, стертый (симптомы маловыраженные), висцеральный (превалируют признаки поражения внутренних органов).
По степени тяжести:
- Легкая форма с незначительным нарушением общего состояния.
- Среднетяжелая форма с выраженными проявлениями заболевания и умеренным нарушением общего состояния больного.
- Тяжелая форма, при которой общее состояния человека тяжелое, а симптомы мононуклеоза ярко выражены.
По длительности течения:
- Острый мононуклеоз, длящийся до 3 месяцев.
- Затяжной вариант с сохранением симптомов от 3 до 6 мес.
- Хронический мононуклеоз, протекающий более 6 мес.
- Рецидивирующая форма, для которой характерен возврат клинических симптомов болезни через 1 месяц и более после перенесенного заболевания.
Для инфекционного мононуклеоза, как и для других инфекционных заболеваний, можно выделить несколько последовательных стадий развития:
- Инкубационный период. Промежуток времени от момента проникновения вируса в организм до появления первых симптомов заболевания. При мононуклеозе он может составлять от 1 до 5-6 недель.
- Период развернутых клинических проявлений. Сопровождается характерными для заболевания симптомами и патологическими изменениями в организме. Занимает несколько недель.
- Восстановление организма в результате лечения или адаптации иммунной системы и самостоятельного противодействия патогену. Заканчивается выздоровлением.
Можно ли заболеть мононуклеозом повторно?
«Нет. После перенесенного мононуклеоза вырабатывается стойкий иммунитет. ВЭБ (вирус Эпштейна-Барр), вызывающий мононуклеоз, остается в организме пожизненно и организм вырабатывает антитела против вируса на протяжении всей жизни человека. Даже если вирус снова активируется, скорее всего, симптомы не проявятся. Люди с ослабленной иммунной системой могут быть подвержены риску реактивации вируса с развитием клинических симптомов ВЭБ-инфекции. В этих случаях они могут почувствовать, что симптомы исчезают, а затем снова усиливаются.
В редких случаях болезнь может развиваться по типу «хронического мононуклеоза» (с периодами обострений и ремиссий). Это возможно при врожденных или приобретенных нарушениях в иммунной системе, иммунодепрессивных заболеваниях или приеме цитостатических (противоопухолевых) препаратов. В клинической картине хронического мононуклеоза фигурируют практически все синдромы острого процесса, но они проявляются не так выраженно: тонзиллит, как правило, отсутствует, и на первый план выходит астено-вегетативный синдром. Данное состояние не является самостоятельным заболеванием, это следствие имеющегося основного иммунопатологического процесса. Его следует рассматривать не как мононуклеоз, а как хроническую активную Эпштейна-Барр вирусную инфекцию. Следовательно, к обследованию и лечению необходимо подходить с учетом этой позиции».
Опасен ли мононуклеоз? Возможные осложнения
Осложнения инфекционного мононуклеоза встречаются сравнительно редко. Как правило, они связаны с сопутствующими заболеваниями, иммунодефицитными состояниями, отсутствующим или неправильным лечением.
Основными осложнениями этой патологии считаются:
- Разрыв селезенки. Связан с выраженным увеличением органа вследствие болезни и сопутствующими этому травмами.
- Синдром Дункана — редко встречающаяся форма врожденного иммунодефицита, которая является результатом дефекта Т-лимфоцитов.
- Асфиксия — сдавление дыхательных путей, в результате которого воздух не попадает в легкие. Возникает при сильном увеличении лимфоидного кольца ротоглотки.
- Аутоиммунная гемолитическая анемия — разрушение нормальных красных кровяных телец (эритроцитов) в результате нарушенного иммунного ответа.
- Поражения центральной нервной системы: энцефалит (воспаление вещества головного мозга), менингоэнцефалит (воспаление оболочек и вещества головного мозга).
- Бактериальные поражения ЛОР-органов: ринит, синуситы (гайморит, фронтит, реже — сфеноидит, этмоидит).
- Синдром Гийена — Барре (аутоиммунный полиневрит) — аутоиммунное поражение периферической нервной системы, которое характеризуется нарушением чувствительности и мышечной слабостью конечностей (парезами), параличами. В том числе может поражаться мимическая мускулатура (паралич Бэлла).
- Опухоли, в первую очередь — лимфомы: лимфома Беркитта, неходжкинские лимфомы, болезнь Ходжкина.
- Поражения сердца: воспаление сердечной мышцы (миокардит) и/или ее сумки (перикардит).
Симптомы инфекционного мононуклеоза
Первые симптомы заболевания могут возникать в широком промежутке времени после инфицирования: от 1 недели до 1,5 месяцев. Наиболее типичными проявлениями инфекционного мононуклеоза являются:
- Общая слабость, недомогание, головная боль, слизистые выделения из носа, сухой кашель. Чаще всего это первичные признаки патологии.
- Сильное повышение температуры тела (до 39-39,5°C), озноб, усиленное потоотделение, боль в скелетных мышцах и суставах.
- Боль в горле при глотании. Визуально при этом можно увидеть увеличенные небные миндалины. При присоединении бактериальной инфекции и развитии тонзиллита (обычно через 3-4 дня после появления симптомов) возможен желтоватый налет, легко снимаемый шпателем (рис. 1).
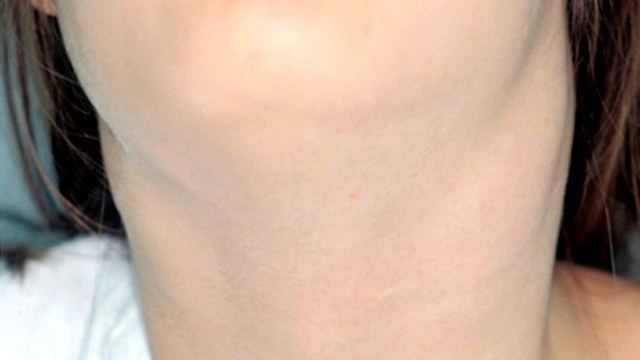
- Увеличение лимфатических узлов в различных участках тела (рис. 2).
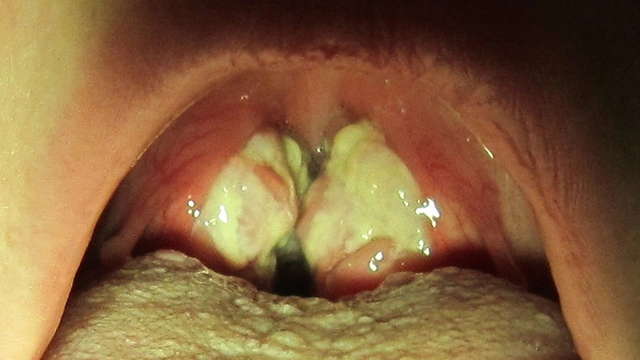
Также характерным признаком заболевания является увеличение печени и селезенки — гепатоспленомегалия. Однако клинически это никак не проявляется. Только в отдельных случаях могут быть жалобы на ощущение тяжести в правом подреберье и изменение цвета кожи (желтуха).
В большинстве случаев все характерные для инфекционного мононуклеоза симптомы исчезают к 3-4 неделе болезни. Вторичная бактериальная ангина, являющаяся причиной налета на небных миндалинах, длится до 20 дней.
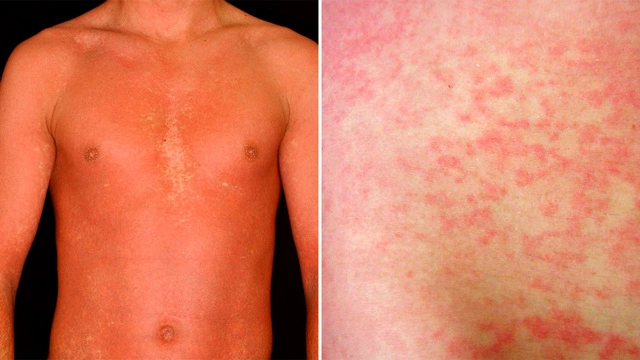
Сыпь при мононуклеозе
Одним из характерных явлений при инфекционном мононуклеозе является специфическая кожная сыпь пятнисто-папулезного характера. Как правило, она яркая, обильная, ее элементы склонны к слиянию между собой, а при обратном развитии может наблюдаться шелушение кожи. Основная локализация — лицо, туловище, бедра и плечи. Такая сыпь наблюдается у 10-18% больных и возникает на 5-10 день болезни. В большинстве случаев она связана с использованием антибиотиков пенициллинового ряда: ампициллина или амоксициллина¹. Сыпь, как правило, держится 2-3 дня, а затем проходит.
Симптомы хронического мононуклеоза
При хроническом мононуклеозе у пациентов обычно наблюдаются:
- быстрая утомляемость и слабость;
- головные боли;
- проблемы со сном;
- боль в мышцах;
- боли в животе, диарея;
- повышенная температура.
Возможны проявления герпеса, пневмония, фарингит, кожные высыпания.

Детский мононуклеоз
У детей примерно в половине случаев болезнь протекает вообще без симптомов. А если они появляются, заболевание часто путают с простой ангиной. Тем не менее, мононуклеоз можно выявить, обратив внимание на характерные признаки болезни. Среди них:
- заметное увеличение лимфоузлов, особенно шейных (с обеих сторон);
- сильная заложенность носа;
- воспаление глоточной миндалины (аденоидов), которое приводит к храпу во сне, одышке, потере аппетита, делает голос гнусавым;
- сильная боль в горле, желтый налет как при ангине, легко отделяемый шпателем;
- боль в ухе;
- высокая температура, лихорадка имеет волнообразный характер;
- характерная сыпь после приема антибиотиков.
Когда обратиться к врачу?
Легкие формы острого инфекционного мононуклеоза могут лечиться в домашних условиях. Однако важно понимать, когда необходимо обратиться за медицинской помощью³:
- Сохранение симптомов более 1-2 недель без положительной динамики.
- Тяжелое общее состояние.
- Признаки развития осложнений.
Диагностика заболевания
Диагностика инфекционного мононуклеоза базируется на лабораторных анализах, которые дополняются анамнестическими сведениями и, при необходимости, инструментальными методами исследования.
Важную информацию дает общий клинический анализ крови. На ранних стадиях развития патологии по его результатам отмечается снижение количества белых кровяных телец — лейкоцитов. Лейкопения быстро сменяется резким ростом лейкоцитов (лейкоцитоз) на фоне снижения уровня нейтрофилов (нейтропения). Также наблюдается увеличение числа лимфоцитов и моноцитов (лимфоцитоз, моноцитоз). Специфичным признаком мононуклеоза является появление атипичных мононуклеаров — измененных крупных Т-лимфоцитов с дольчатым ядром. Диагностическим критерием считается их количество 10% и более.
Наличие вируса Эпштейна-Барр в организме подтверждается при помощи иммуноферментного анализа (ИФА) и полимеразной цепной реакции (ПЦР). ИФА дает возможность измерить уровень антител различных фракций (иммуноглобулины М и G — IgM и IgG), а ПЦР — идентифицировать генетический материал (ДНК) вируса.
Дополнительно проводится биохимическое исследование крови с определением АЛТ и АСТ (ферментов, которые косвенно отражают состояние внутренних органов — аланинаминотрансферазы и аспартатаминотрансферазы), иногда — общего билирубина.
При призраках поражения внутренних органов также выполняются:
- УЗИ органов брюшной полости при увеличении размеров печени и селезенки;
- Рентгенография придаточных пазух носа, органов грудной клетки.
- Электрокардиограмма и ЭХО-кардиография.
- Электроэнцефалография, МРТ головного мозга.
- Стернальная пункция (пункция грудины) с цитологическим исследованием мазков костного мозга.
Дифференциальная диагностика инфекционного мононуклеоза проводится со следующими патологиями:
- Цитомегаловиурсная инфекция.
- ВИЧ-инфекция и СПИД.
- Аденовирусная инфекция.
- Вирусная или бактериальная ангина.
- Дифтерия ротоглотки.
- Вирусные гепатиты.
Лечение мононуклеоза
Легкая, неосложненная форма инфекционного мононуклеоза может лечиться в амбулаторных условиях. Тяжелое общее состояние человека, развитие осложнений и невозможность позаботиться о себе является показанием к госпитализации в инфекционный стационар.
Препаратов, позволяющих полностью освободить организм от вируса Эпштейна-Барр, на данный момент не существует. Основу лечения заболевания составляют симптоматические и патогенетические средства, направленные на устранение симптомов заболевания и замедление патологических процессов в организме¹:
- Интерфероны и иммуноглобулины: альфа-интерферон и иммуноглобулин человека нормальный. Используются при нарушении иммунитета, тяжелом течении патологии.
- Противовирусные препараты: ацикловир, фамцикловир. Показаны при тяжелых формах заболевания.
- Нестероидные противовоспалительные препараты: ибупрофен, парацетамол. Позволяют устранить боль, снизить температуру тела.
- Антибиотики из группы аминогликозидов, макролидов, цефалоспоринов 3, 4 поколения: амикацин, азитромицин, цефтриаксон, цефепим. Показаны при среднетяжелой и тяжелой форме инфекционного мононуклеоза, проявлениях экзантемы, вторичной бактериальной ангине.
- Глюкокортикостероиды: преднизолон, дексаметазон. Используются при среднетяжелой и тяжелой формах патологии, с выраженными проявлениями лекарственной аллергии, при угрожающем назофарингеальном отеке, отеке головного мозга и осложнениях со стороны нервной системы.
- Водно-электролитные растворы: калия хлорид, натрия хлорид, магния хлорид и их комбинации. Позволяют подавить интоксикационный синдром: головную боль, общую слабость, повышение температуры тела. Вводятся внутривенно капельно.
Диета при мононуклеозе
Так как при мононуклеозе страдает печень, больным назначается щадящая диета (рис. 4). Запрещены сливочное масло, говядина, свинина, колбасы, копчености, свежий хлеб, яйца, грибы, бобовые, газированные напитки, алкоголь.

Прогноз и профилактика
Легкие формы мононуклеоза, как правило, проходят самостоятельно в течение 1-2 недель, не вызывая осложнений. Летальные осложнения возникают не чаще, чем в 1% от всех случаев.
Однако после первичного заражения вирусом Эпштейна-Барр, протекающего в форме острого инфекционного мононуклеоза, в 15-25% случаев в будущем отмечается хроническое течение заболевания или его рецидивы¹.
Большинство симптомов мононуклеоза исчезают через несколько недель после начала болезни, но может пройти два-три месяца, прежде чем организм полностью восстановится. Поэтому с целью предотвращения разрыва селезенки после инфекционного мононуклеоза рекомендуется отказаться от физических нагрузок, поднятия тяжестей, занятий тяжелой атлетикой или контактными видами спорта на 1-1,5 месяца.
Предотвратить инфицирование вирусом Эпштейна-Барр очень сложно, поэтому профилактика инфекционного мононуклеоза направлена на укрепление защитных сил организма и исключение факторов риска:
- Поддержание здорового режима дня.
- Полноценное, сбалансированное питание.
- Соблюдение правил личной гигиены.
- Умеренная физическая активность.
- Раннее выявление и полноценное лечение сопутствующих заболеваний.

Можно ли проводить время на солнце после болезни?
Долгое время врачи не рекомендовали недавно переболевшим людям посещать пляжи и выезжать на море, так как считалось, что ультрафиолет замедляет восстановление организма после инфекции. Однако это предположение не подтвердилось. Более того, сегодня специалисты склоняются к тому, что умеренное пребывание на солнце даже полезно.
Заключение
Подавляющее большинство людей в течение своей жизни контактируют с вирусом Эпштейна-Барр без каких-либо последствий, но при ослабленном иммунитете встреча с возбудителем может стать причиной острого инфекционного мононуклеоза. Поэтому можно сказать, что основной защитой от этой патологии и ее осложнений является внимательное отношение к своему здоровью и ведение здорового образа жизни.
Источники
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным инфекционным мононуклеозом. ФГБУ НИИДИ ФМБА России, 2013.
- Клинический протокол диагностики и лечения «инфекционный мононуклеоз». Министерство здравоохранения и социального развития республики Казахстан от «16» августа 2016 года.
- Mononucleosis. Mayo clinic.

 врач инфекционист, врач анестезиолог-реаниматолог.
врач инфекционист, врач анестезиолог-реаниматолог. Врач-инфекционист в отделении по лечению коронавирусной инфекции («красная зона») ГБУЗ ИКБ 2 ДЗМ
Врач-инфекционист в отделении по лечению коронавирусной инфекции («красная зона») ГБУЗ ИКБ 2 ДЗМ













