Какой бывает боль: классификация
Существует много видов боли, и для их систематизации используется несколько классификаций.
Острая или хроническая
При острой боли ощущения сильные, появляются быстро и обычно связаны с травмой или повреждением ткани. Такая боль может возникать на коже или в мягких тканях под нею, во внутренних органах. Иногда ощущения могут быть отраженными и появляются не там, где повреждены ткани: например, когда при сердечном приступе у человека болит рука.
Хроническая боль сохраняется надолго. Она может быть постоянной, может проходить и вновь появляться при обострении болезни. Ощущения могут быть и слабыми, и сильными. При некоторых заболеваниях они нарастают по мере того, как состояние человека ухудшается.[1]
Физическая или психологическая
Физическая боль возникает в теле и связана с физическими травмами, заболеваниями, повреждением тканей. Психологическая боль вызвана эмоциональным переживанием. Она может возникать из-за утраты, горя, сожаления, сложной личной ситуации, плохого психического состояния — например, развития тревоги или депрессии. Иногда такие эмоции влияют и на самочувствие человека, и тогда появляются соматические симптомы, не связанные с физическими болезнями. Это может быть слабость, недомогание, болевой синдром и другие проявления.[2]
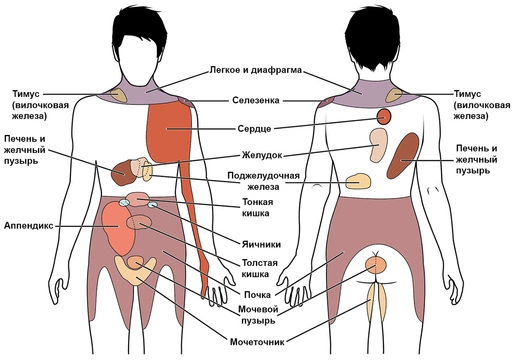
По локализации
Болеть может любая часть тела, любой орган (рис. 1), но чаще других встречаются болевые синдромы следующих видов:
- Мышечные — появляются из-за физической нагрузки, травм. Реже связаны с инфекцией, невралгией, аутоиммунным или онкологическим заболеванием.
- Головные — могут быть первичными (возникают без определенных причин) или вторичными (встречаются намного реже и связаны с поражением головного мозга или других органов).
- Зубные — связаны с кариесом, болезнями десен, травмами, некариозными поражениями зубов и другими причинами.
- Боли в спине — могут возникать из-за невралгии, перенапряжения или травмы мышц, заболеваний позвоночника и по другим причинам.[3]
По интенсивности
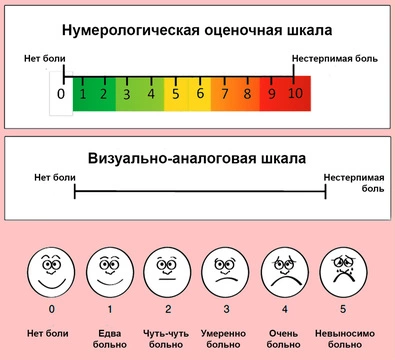
Для оценки болевого синдрома используют шкалы боли нескольких видов:
- Одномерные. Оценивают силу ощущений по цифровой шкале от 0 до 5 или от 0 до 10, где «0» — отсутствие болевых ощущений, а «5» или «10» — невыносимая боль (рис. 2). Такие шкалы могут быть визуальными (с изображениями гримас), они могут описывать типы боли (мягкая, неприятная, ужасная, мучительная).
- Многомерные. Это могут быть опросники (состояние оценивают по тому, какие слова человек использует, чтобы его описать), схематические изображения тела (человек указывает, где именно у него болит, и описывает ощущения).[4]
Откуда берется болевой синдром: причины возникновения
Существует много состояний, расстройств, заболеваний, способных вызывать болезненность. Связанные с ней неприятные ощущения возникают, если при передаче нервных импульсов раздражаются болевые рецепторы. Сигнал об этом мгновенно передается головному мозгу, и человек испытывает дискомфорт. По механизму возникновения боль может быть ноцицептивной или нейропатической.[5]
Ноцицептивная боль
Ноцицептивная боль возникает при повреждении тканей — например, из-за травм, воспаления, инфекции. Ее называют соматической, если болевые ощущения связаны с повреждением мышц, сухожилий, связок, суставов или костей, кожи. Если повреждаются ткани внутренних органов, связанная с этим боль является висцеральной. Чаще всего ощущения сильные, выраженные, человек легко может показать или сказать, что именно у него болит. Ноцицептивная боль быстро проходит, если прекращается повреждение тканей.[6]
Нейропатическая боль
Нейропатическую боль вызывает повреждение нервов из-за заболеваний или травм. Например, болевой синдром при защемлении нерва сместившимся позвоночным диском будет нейропатическим. Эта боль также может появляться при некоторых заболеваниях (невропатиях, невралгиях, туннельном синдроме и других). Ощущения при этом могут быть почти любыми: сильно или слабо выраженными, колющими, стреляющими, жгущими, ноющими. Они чаще являются длительными, не снимаются обезболивающими препаратами, могут дополняться высокой чувствительностью к температурным или тактильным раздражителям.[6]
Симптоматика
Боль может быть разной. Это зависит как от причины, вызвавшей ее, так и от индивидуальной чувствительности, от того, как человек воспринимает и переносит болевой синдром. При нем могут возникать следующие ощущения:
- тянущие;
- жгущие;
- колющие;
- пульсирующие;
- притупленные;
- режущие.
Болезненность может сопровождаться разными симптомами:
- признаки гриппа или простуды (насморк, кашель, слабость, высокая температура);
- покраснение, отек, припухлость в месте, которое болит;
- снижение аппетита;
- бессонница;
- мышечные спазмы или чувство онемения;
- снижение концентрации;
- потеря веса;
- тревожность, страх, развитие депрессии.
Следующие симптомы указывают на опасное состояние и требуют срочной медицинской помощи:
- признаки внутреннего кровотечения (например, появление следов крови в моче, рвоте или стуле);
- появление боли в груди, отдающей в шею, плечо, руку или челюсть;
- нарушение дыхания, хрипы, одышка;
- повышение температуры до 38,5-39°C;
- слишком частое или слишком редкое мочеиспускание;
- неконтролируемое опорожнение кишечника или мочевого пузыря;
- появление судорог или онемение;
- сильная головная боль в сочетании с чувством скованности в шее;
- спутанность сознания, дезориентация, сильная тревожность.[5]
Диагностика
К врачу нужно обращаться, если болевой синдром не проходит в течение двух-трех недель, беспокоит человека, мешает ему спать, работать, сохранять физическую активность. Врач проведет опрос и осмотр, назначит обследование. Диагностику можно начать с консультации у терапевта или врача общей практики. Он попросит описать ощущения, обстоятельства, при которых они возникают, сопутствующие симптомы. Если у вас есть хронические заболевания или другие особенности здоровья, недавно были травмы, если есть триггеры, которые вызывают или усиливают болезненность, нужно сообщить врачу об этом. После осмотра врач может назначить следующие исследования:
- клинические анализы крови, стула, мочи;
- эндоскопию при подозрении на повреждение тканей внутренних органов;
- рентген, компьютерную томографию, ультразвуковое исследование или магнитно-резонансную томографию, чтобы исследовать состояние внутренних органов, мышц, костей, связок, нервов;
- биопсия — исследование образцов тканей;
- функциональные тесты для оценки состояния нервной системы;
- психологические тесты для оценки эмоционального состояния.
При болевом синдроме диагностика нужна, чтобы найти его причину и устранить ее. Боль — сигнал организма о проблеме, и если она появляется регулярно, усиливается, сопровождается другими симптомами, важно понять, с чем это связано.[7]
Особенности терапии болевого синдрома

При появлении боли лечение ведут в двух направлениях:
- снимают или ослабляют болевые ощущения;
- находят и устраняют их причину.
Если боли регулярные, сильные, связаны с определенными ситуациями, раздражителями, нужно понять, почему они появляются, и решить проблему. Для снятия болевых ощущений чаще всего используются безрецептурные обезболивающие препараты (анальгетики, нестероидные противовоспалительные средства). При сильной боли врач может назначать опиоидные анальгетики, кортикостероиды, противосудорожные средства и другие препараты. Назначения зависят от причин болевого синдрома, характера ощущений, общего состояния здоровья.
Важно! Любые, даже безрецептурные обезболивающие средства можно принимать только по рекомендации врача. Нельзя превышать максимально допустимую дозировку. Это может вызывать тяжелые побочные эффекты: повреждение пищеварительных органов или почек, внутреннее кровотечение и другие опасные состояния.
Чтобы снять боль, можно использовать не лекарственные методы:
- Лечение холодом или теплом. Холодные компрессы используют при воспалениях, отеках, если болезненность связана с травмой. Тепло улучшает кровообращение, помогает расслабить напряженные мышцы, снять болезненные спазмы. Оно хорошо помогает при боли, связанной с артритом, но его нельзя использовать при воспалении, инфекции, отеке (рис. 3).
- Физиотерапия. Снять мышечные боли после тяжелых нагрузок поможет массаж. Для лечения может использоваться миостимуляция, электрофорез и другие процедуры, но проводить их можно только по назначению врача.
- Лечебная физкультура. Она может снимать мышечные боли, болевой синдром, возникающий после операции и при некоторых заболеваниях опорно-двигательного аппарата. [7]

Важно! Даже если обезболивание помогает, и неприятные ощущения проходят, это не значит, что вызвавшая их проблема решена. Если болевой синдром возвращается, нужно проконсультироваться с врачом.
Профилактические меры
Каждый человек иногда испытывает боль из-за травм, инфекций и по другим причинам. Снизить вероятность ее появления можно несколькими способами:
- придерживаться здорового, сбалансированного питания;
- контролировать вес;
- заниматься спортом, сохранять активность;
- отказаться от вредных привычек: бросить курить, ограничить употребление алкоголя;
- регулярно проходить профилактическое обследование у врача, контролировать показатели здоровья;
- контролировать уровень стресса и стараться снижать его.
Если есть ситуации или факторы, вызывающие появление болевого синдрома, важно избегать их.[8]
Заключение
Боль — это предупреждение, сигнал от организма о том, что есть проблема или угроза. Она может быть связана с травмами, инфекциями, болезнями внутренних органов. При появлении болевого синдрома недостаточно просто принимать обезболивающие, чтобы избавиться от неприятных ощущений. Важно определить, что именно вызывает боль, и устранить причину.
Источники
- MedicalNewsToday. What is pain, and how do you treat it? - 2020
- Elizabeth Hartney, BSc., MSc., MA, PhD. How Emotional Pain Affects Your Body. Verywellmind - 2020
- Healthgrades. Body Aches.
- Healthline. Pain Scale. - 2018
- Healthgrades. Pain.
- Healthline. Pain. - 2021
- Healthline. Pain Relief Basics. - 2018.
- Augustahealth. Pain Prevention.














