Почему возникают боли при раке?
Причинами болевого синдрома могут быть непосредственно поражение опухолью болевых рецепторов или нервов, лечебные или диагностические манипуляции. Иногда болевой синдром не связан с онкологическим заболеванием или вызван комбинацией факторов.
Медики выделяют три основных варианта боли в зависимости от вызываемых факторов:
- Ноцицептивная. При повреждении какого-либо органа или ткани химическим, механическим, температурным путем происходит раздражение болевых рецепторов и импульс от них передается в головной мозг, вызывая ощущение боли. Болевые рецепторы находятся в коже и костях (соматические), а также во внутренних органах (висцеральные). У органов брюшной полости есть только висцеральная иннервация, без соматической. Это приводит к появлению “отраженной боли”, когда происходит смешение нервных волокон от висцеральных и соматических органов на уровне спинного мозга и кора головного мозга не может четко отобразить боль. Поэтому часто пациент с болью в животе при раке не может точно указать источник боли и описать ее характер.
- Нейропатическая боль возникает при повреждении периферической нервной системы, спинного или головного мозга, в частности, на фоне химиотерапии (например, препаратами, содержащими алкалоиды барвинка) или из-за вовлечения в опухолевый процесс нервов или нервных сплетений.
- Психогенная. Иногда у пациента с раком нет органических причин для возникновения болевого синдрома или боль носит несоразмерно сильный характер. В этом случае важно учитывать психологический компонент и понимать, что стресс может усиливать восприятие боли.
Какие бывают боли при раке?
Выделяют следующие виды:
- острая, возникает при повреждении тканей, а затем уменьшается со временем, по мере заживления. Полное восстановление занимает 3-6 месяцев.
- хроническая боль (продолжительность более 1 месяца) обусловлена постоянным повреждением тканей. На интенсивность боли могут влиять психологические факторы.
- прорывная боль - резкое внезапное увеличение интенсивности хронической боли, которое происходит при наложении дополнительных провоцирующих факторов (например, боли в спине при раке позвоночника с метастазами могут резко усилиться (или возникнуть) при изменении положения тела пациента). Из-за непредсказуемости и непостоянности эту боль довольно сложно лечить.
Характер боли при раке может быть постоянным или эпизодическим, т.е. возникающим на время.
Боли, возникающие на фоне лечения онкопатологии
- спазмы, резь, зуд, (побочные эффекты многих противоопухолевых препаратов)
- воспаление слизистых оболочек (стоматит, гингивит или язвенное поражение других отделов пищеварительной системы), вызванные химиотерапией или таргетной терапией
- боль, зуд, покалывание, покраснение, жжение в ладонях и стопах
- боль в суставах и мышцах всего тела (при приеме паклитаксела или ингибиторов ароматазы)
- остеонекроз челюсти (редкая побочная реакция бисфосфонатов, которые применяют при метастазах в костях)
- боль из-за проводимой лучевой терапии (поражение полости рта и глотки, дерматит).
Всегда ли есть боль при раке?
Рак без болей возможен в начальной стадии, когда опухоль настолько мала, что не вызывает раздражения рецепторов. Также без боли могут протекать заболевания без образования солидной опухоли, например, миеломная болезнь до поражения костей, лейкозы.
Оценка боли пациентом
Чтобы максимально эффективно помочь пациенту, нужно уметь оценить уровень боли. Главным ориентиром считают ощущения человека, при этом врач использует следующие параметры:
- Какого характера боль (ноющая, жгущая, пекущая, пульсирующая, острая и т.д.)?
- Где боль ощущается больше всего?
- Продолжительность болей
- Постоянная или периодическая?
- В какое время суток появляется или усиливается?
- Что делает боль сильнее или слабее?
- Ограничивает ли боль какой-то вид деятельности?
- Насколько она сильна?
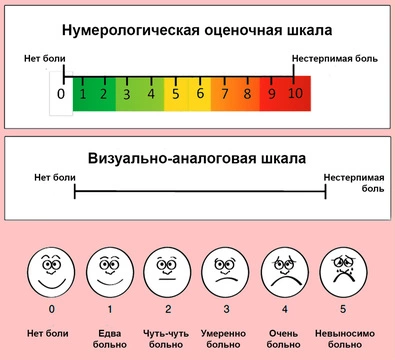
Самый простой инструмент оценки интенсивности боли - числовая рейтинговая шкала. В ней есть десять градаций: от 0 (нет боли) до 10 (самая сильная боль, которую только можно представить). Градация от 1 до 3 соответствует несильной боли, от 4 до 6 - умеренной и от 7 до 10 - о сильной. Пациент сам оценивает свои ощущения в цифрах и рассказывает врачу. Этот метод не подходит для детей до 7 лет и пациентов с нарушениями высшей нервной деятельности, очень пожилых людей. В этом случае оценку проводят по другим параметрам, например, по шкале лицевой боли или используют отчеты родственников или других ухаживающих о состоянии пациента, о его реакции на обезболивание.
Кроме медицинских причин важно учитывать особенности менталитета. В некоторых культурах жалобы на боль воспринимают как признак слабости. Или пациенты не хотят обременять других членов семьи, так как мнение родственников очень важно. Кроме учета психологического аспекта, врач прогнозирует, насколько будет эффективно лечение. Так, нейропатическую, прорывную и сильную боль сложнее контролировать. Сложнее лечить, если в истории жизни пациента были эпизоды злоупотребления наркотиками, алкоголем, депрессии, нарушения мыслительной деятельности, или уже проводилось лечение боли.
Зачем лечить боль
Иногда при раке пациенты не хотят принимать лекарства от боли, опасаясь этим ещё больше себе навредить. Это не так, болевой синдром нужно лечить, как и любой другой патологический синдром. Управление болью может помочь:
- лучше спать
- увеличить активность
- повысить аппетит
- уменьшить чувство страха, раздражения
- улучшить сексуальную жизнь.
Как снять, облегчить боль при раке?
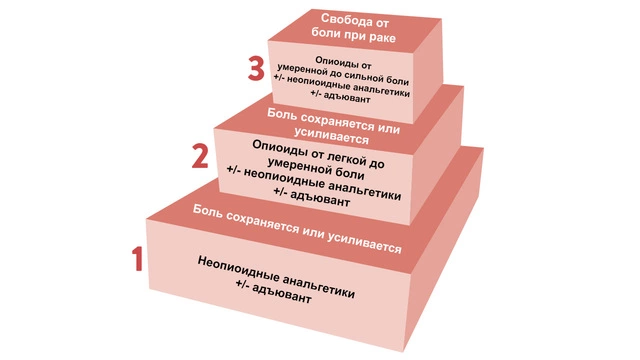
Боль в голове, ногах, в пояснице, в костях при раке лечат по единой ступенчатой системе:
1 ступень. Неопиоидные анальгетики. Это может быть парацетамол (ацетаминофен), ибупрофен, кетопрофен, целекоксиб, диклофенак, аспирин, кеторолак.
2 ступень. Если нет эффекта, то используют мягкие опиоиды (кодеин).
3 ступень. Сильнодействующие опиоиды (морфин, фентанил, оксикодон, трамадол) в дозировке, достаточной для полного исчезновения боли.
Чтобы помочь пациенту справиться с беспокойством и страхом, на любой ступени добавляют дополнительные лекарства. Обычно это противосудорожные препараты, антидепрессанты, местные анестетики. При боли в результате воспаления используют глюкокортикостероиды, а при поражении костей - бисфосфонаты (памидронат, золендроновую кислоту) и денозумаб.Правильное лекарство в правильной дозировке и в правильное время дает возможность помочь 80-90% людей. В остальных случаях используют другие методы:
- Хирургическое вмешательство на головном мозге, которое прерывает передачу болевого импульса.
- Хордотомию, т.е. пересечение проводящих путей в спинном мозге. Используется при плохом прогнозе у пациента и выраженном болевом синдроме, который не поддается лечению препаратами.
- Чрезкожную электрическую стимуляцию нервного ствола.
- Блокаду нерва. Для этого лекарство вводят либо в нервный ствол, либо в ткани вокруг него, что также прерывает передачу болевого импульса.
- Радиочастотная абляцию. С помощью радиоволн нагревают нервные волокна для нарушения их функционирования.
- Паллиативную лучевую терапию. Она уменьшает размер опухоли и уменьшает ее влияние на нервные пучки.
- Альтернативные методы, которые обычно используют в дополнение к традиционной медицине. Это может быть медитация, иглоукалывание, хиропрактика, гипноз.
Боли при 4 стадии рака возникают не сразу, поэтому пациенту и родственникам могут заранее выработать план действий. Чтобы получить опиоид, нужен медицинский работник. Рецепт может выписать:
- врач-онколог
- участковый терапевт
- врач узкой специальности, который прошел обучение по работе с наркотическими веществами.
Специальный рецепт действует 15 дней, если он нужен срочно, то его могут выписать в праздничные и выходные дни.
В настоящее время пациенту или родственникам не нужно возвращать использованные пластыри, пустые флаконы или упаковки из-под препаратов. Препараты получают в специализированных аптеках, имеющих разрешение на отпуск наркотических анальгетиков, ядовитых и психотропных веществ. Но если местность отдаленная и аптеки нет, то фельдшерско-акушерские пункты (ФАПы) или амбулатории имеют право хранить и выдавать опиоиды.
Чтобы получить рецепт, есть определенный алгоритм действий:
- Пациента осматривает врач и выписывает рецепт. Это может быть сделано в поликлинике, онкодиспансере, на дому.
- Затем пациент или родственники ставят круглую печать на бланке рецепта в лечебном учреждении, на дому этого сделать нельзя.
- Доверенное лицо или сам пациент получают в специализированной аптеке препарат по спискам, переданным лечебным учреждением.
В России есть “горячая линия”, по которой можно звонить в случае вопросов по паллиативной помощи:
8-800-700-84-36. Линия создана Ассоциацией хосписной помощи и фондом помощи хосписам “Вера”, работает за счет пожертвований.
Также “горячая линия” есть у Министерства здравоохранения: 8-800-200-03-89 и у Росздравнадзора: 8-800-500-18-35.
Как правильно принимать лекарства от боли?
- Для полного контроля над болевым синдромом обезболивающие принимают не “по требованию”, а “по часам”, т.е. каждые 3-6 часов.
- Не нужно удлинять перерывы между приемом лекарств. Боль легче снять, когда она несильная.
- Нужно сообщить лечащему врачу обо всех принимаемых препаратах, так как возможно неблагоприятное лекарственное взаимодействие.
- Нельзя прекращать прием препаратов самостоятельно. Если появились побочные явления, нужно тут же сообщить врачу.
- Также нужно сообщить, если эффект недостаточен. Будет увеличена дозировка или проведена замена препарата.
Какими способами ведется обезболивание наркотическими препаратами?
Методы введения лекарств зависят от состояния пациента и даже от его предпочтений.
- Через рот. Если желудок и кишечник нормально функционируют, то лекарство дают под язык (сублингвально), или на область внутренней поверхности щеки (трансбуккально).
- Через прямую кишку. При невозможности приема через рот опиоиды можно вводить ректально.
- Через кожу. Для этого используют специальные трансдермальные пластыри.
- Через нос - в форме назального спрея.
- Подкожно. Опиоиды вводят шприцем в подкожный жировой слой.
- Внутривенно. Этот путь оправдан, когда предыдущие способы неэффективны. Для этого используют инфузомат (медицинский насос) - устройство, точно дозирующее и подающее лекарственный препарат.
- В спинномозговую жидкость в виде инъекций. Иногда в спинномозговой канал вводят и анестетик для купирования очень сильной боли.
Зависимость от опиоидов
Некоторые люди боятся использовать опиоиды в медицинских целях из-за опасения стать наркоманами. С течением времени может развиться нечувствительность к болеутоляющим. Это означает, что дозировку придется увеличить. Подобная ситуация нормальна и может произойти с другими лекарствами. При приеме в рекомендованных врачом дозах и кратности вероятность наркозависимости невелика.
Побочные эффекты опиоидов
Есть несколько часто встречающихся явлений:
- тошнота
- запоры
- сонливость
- сухость во рту.
Опиоиды снижают и замедляют мышечные сокращения желудка и кишечника, что вызывает нарушения стула. Важно пить много жидкости и сразу информировать врача о нежелательных явлениях.
Реже пациент отмечает:
- снижение артериального давления
- бессонницу
- головокружение
- галлюцинации
- зуд
- проблемы с эрекцией
- снижение уровня сахара крови
- изменения в мышлении.
При появлении этих проблем врач может изменить дозу или способ введения применяемого лекарства или порекомендовать другой препарат или способ помощи.
Информация носит справочный характер, не предназначена для самостоятельной диагностики и лечения. Имеются противопоказания. Необходима консультация специалиста.
Источники
- Cancer Pain, National Cancer Institute, last reviewed on March 06 2019, https://www.cancer.gov/about-cancer/treatment/side-effects/pain/pain-pdq#section/all
- Памятка об обезболивании. Фонд помощи хосписам Вера http://www.hospicefund.ru/bez-boli/
- WHO's cancer pain ladder for adults, World Health Organisation, http://www.who.int/cancer/palliative/painladder/en/#
- Cancer treatment - dealing with pain, MedlinePlus https://medlineplus.gov/ency/patientinstructions/000827.htm