Когда обратиться к врачу?
Продолжительная боль в коленном суставе уже является поводом для обращения к специалисту. Помимо этого, на необходимость записаться на прием к врачу указывают следующие симптомы и ситуации3:
- Невозможно опереться на ногу из-за сильной боли в колене.
- Ощущается нестабильность в суставе или нехарактерные движения в нем.
- Есть выраженный отек тканей колена.
- Невозможно полностью разогнуть или согнуть колено.
- Присутствует явная деформация ноги или колена.
- Мучает боль в коленях, которая сопровождается покраснением, припухлостью, местным повышением температуры.
- Колени сильно болят после травмы.
- Щелчки при движениях в суставе.

Для минимизации повреждений и более быстрого восстановления после травмы колена рекомендуется соблюдать следующие советы по уходу3:
- Покой. Важно сделать перерыв в активных физических нагрузках, чтобы дать время на заживление травмы и предотвратить дальнейшее повреждение колена. При незначительных ушибах для восстановления может быть достаточно 1-2 дней. Серьезные повреждения, вероятно, потребуют больше времени на реабилитацию.
- Лед. Приложенный сразу после травмы лед уменьшает боль и воспаление. Для этого можно использовать пакет со льдом, завернутый в тонкое полотенце. Хотя ледяная терапия, как правило, безопасна и эффективна, не держите лед на колене дольше 20 минут из-за риска повреждения нервов и кожи.
- Согревание. В некоторых случаях снять боль можно, приложив грелку к болезненному участку на колене. Тепло помогает при мышечных повреждениях и используется спустя 1-2 дня после травмы.
- Тугая повязка. Эластичный бинт помогает предотвратить скопление жидкости в поврежденных тканях. Правильно наложенная повязка должна быть достаточно тугой, чтобы поддерживать колено, при этом не нарушая кровообращения в нем.
- Укладывание ноги на возвышение. Чтобы уменьшить отек, рекомендуется положить травмированную ногу на подушки или сесть в кресло с подножкой для ног, приподняв ее. Это усилит отток крови от конечности.
Лечение боли в колене
Тактика борьбы с болью в коленном суставе во многом зависит от причины ее появления. Поэтому важно выявить первопричину, ведь даже при правильно выбранной терапии боль может вернуться со временем.
При незначительных ушибах и после активных физических нагрузок болевой синдром может пройти самостоятельно в течение 1-2 дней. При боли, спровоцированной заболеваниями, показано медикаментозное или хирургическое лечение.

Медикаментозная терапия
В большинстве случаев с болью можно справиться при помощи медикаментозных средств. Чаще всего используются препараты из группы нестероидных противовоспалительных средств (НПВС): диклофенак натрия, нимесулид1. Они позволяют подавить воспалительную реакцию, тем самым сняв болевой синдром. В зависимости от ситуации эти препараты могут использоваться как в виде мазей, так и таблеток для внутреннего приема. Бактериальное воспаление тканей колена требует использования антибиотиков.
При аутоиммунных заболеваниях и выраженных структурных изменениях сустава некоторые медикаменты могут вводиться непосредственно в коленный сустав3. К числу таких препаратов относят:
- Кортикостероиды. Инъекции кортикостероидов в коленный сустав могут помочь уменьшить симптомы обострения деформирующего остеоартроза, облегчить боль, которая может длиться несколько месяцев. Однако такие инъекции эффективны не во всех случаях.
- Гиалуроновая кислота. Этот препарат по своей консистенции напоминает синовиальную жидкость, которая естественным образом смазывает суставы. Гиалуроновую кислоту вводят в коленный сустав, чтобы улучшить его подвижность и облегчить боль. В среднем обезболивающий эффект одной инъекции или серии уколов может сохраняться до шести месяцев.
- PRP-терапия. Процедура подразумевает введение плазмы крови, обогащенной тромбоцитами. Это уменьшает воспаление и способствует заживлению.
Упражнения для больного колена
Восстановление нормальной работы колена, в особенности после травмы или оперативного вмешательства - долгий и трудоемкий процесс. Важную роль в нем играют правильная физическая активность и ряд упражнений, направленных на укрепление региональных мышц.
Помочь в укреплении коленного сустава могут следующие упражнения:
- Сгибание и разгибание ноги в положении лежа. Поочередно сгибайте колени и ставьте стопы на пол. Упражнение выполняйте лежа на твердой плоской поверхности.
- Велосипед одной ногой. Исходное положение на полу с вытянутыми ногами. Сгибайте ноги, прижимая бедра к туловищу и разгибайте конечности с незначительным подъемом вверх.
- Отведения колена в позе скрещенных ног. Исходное положение лежа с согнутыми в коленях ногами и упором на стопы. В ходе упражнения пятка одной ноги устанавливается на верхнюю часть колена другой, после чего бедро плавно отводится на 90° к животу и назад.
- Сгибание ноги лежа на живота. Исходное положение лежа на животе с вытянутыми ногами и носками. Далее поочередно сгибайте и разгибайте ноги в коленях. При этом амплитуда движений не должна вызывать дискомфорт.
Хирургическое лечение
В некоторых случаях единственным выходом избавления от боли и физического дискомфорта является оперативное вмешательство. В зависимости от ситуации используются следующие варианты операции3:
- Артроскопия. Заключается в осмотре и механическом воздействии на ткани поврежденного сустава. Применяется оптоволоконная камера и длинные узкие инструменты, вставленные через несколько небольших разрезов вокруг колена. Артроскопия может применяться для удаления или восстановления поврежденного хряща и восстановления разорванных связок.
- Частичное протезирование коленного сустава. В ходе этой процедуры деталями из металла или полимеров хирург заменяет только поврежденную часть колена. Операция обычно проводится через небольшие разрезы вокруг сустава.
- Полная замена коленного сустава. Во время этой процедуры врач срезает поврежденную костную ткань и хрящ с бедренной кости, голени и коленной чашечки и заменяет их искусственным суставом из металлических сплавов и полимеров.
- Остеотомия. Эта процедура включает удаление костной ткани из бедренной или большеберцовой кости с целью восстановления формы и подвижности сустава, а также устранения боли от механического воздействия костных отростков на мягкие ткани.
Почему старые травмы напоминают о себе?
Зачастую даже пролеченные травмы спустя несколько лет могут напомнить о себе болевыми ощущениями. Чаще всего это связано с деформацией тканей сустава, повреждениями связок, полученными в результате грубого механического воздействия Как правило, их тяжело полноценно восстановить и спустя многие годы эта нарушенная функция может привести к появлению тупой, ноющей боли в коленях.
Факторы риска
Помимо провоцирующих факторов и заболеваний, способствовать появлению болевого синдрома в области коленей могут3:
- Избыточная масса тела. Увеличивается нагрузка на коленные суставы даже во время обычных действий, таких как ходьба или подъем по лестнице. Также существует теория, что ожирение может вызывать повреждение хрящевой ткани путем активации механорецепторов, однако она нуждается в подтверждении.
- Недостаточная физическая активность. Дефицит силы и гибкости скелетных мышц коленной области увеличивает риск травматизации коленного сустава. Натренированные мышцы защищают суставы и обеспечивают полный объем движений.
- Профессиональные занятия спортом. При некоторых видах спорта колени подвергаются повышенной нагрузке и риску травм. Это горнолыжный спорт с использованием жестких ботинок, баскетбол и футбол с прыжками и рывками, бег, тяжелая атлетика.
- Некоторые профессии. С чрезмерной нагрузкой на коленный сустав также связаны определенные виды профессиональной деятельности. Чаще всего это строительство, погрузочные или сельскохозяйственные работы.
- Ранее перенесенные травмы колена. Этот фактор повышает риск развития заболеваний колена и повторных травм в будущем.
Ожирение и боль в коленях
Один из важнейших факторов риска боли в коленях — это ожирение. Дополнительная масса тела создает избыточную нагрузку на коленный сустав. Из-за этого нарушается обмен веществ в суставных концах бедренной и большеберцовой кости, и как результат возникают дегенеративно-дистрофические изменения. Со временем это приводит к деформации сустава, появлению остеофитов, которые становятся причиной боли в коленях.
Почему болит коленный сустав?
Боль в коленном суставе может быть обусловлена различными факторами. Среди них могут быть как физиологические реакции организма на внешние воздействия, так и серьезные инвалидизирующие заболевания.
Физические нагрузки
Боль в коленных суставах может быть связана с чрезмерно длительными и интенсивными упражнениями. Также ее причиной могут стать высокие или даже умеренные нагрузки без предварительных тренировок. Поэтому занятия должны подбираться с учетом физической формы человека.
При наличии боли в колене важно изменить подход к физической активности. В первую очередь следует ограничить нагрузки на суставы, отказавшись от поднятий тяжести, легкой и тяжелой атлетики в целом. Наиболее правильным выбором будут аэробные занятия, например плавание.
Без своевременной терапии боли в колене человек ограничивает нагрузку на конечность. Из-за этого возрастает давление на противоположный сустав, что также может привести к его патологиям.
Травматические повреждения колена
Колени — часто травмируемые суставы. При этом травмы этой области очень разнообразны, что связано с чрезвычайно сложной анатомией коленного сустава: суставными поверхностями, наличием менисков, внутрисуставных связок, сложного строения суставной капсулы.
Среди травм коленного сустава наиболее распространены:
- Разрыв передней крестообразной связки. Она соединяет большеберцовую и бедренную кость. Подобные травмы возникают при резкой смене траектории движения, торможении или прямых ударах в колено. Наиболее подвержены этому баскетболисты, футболисты, волейболисты и др.
- Переломы колена и надколенника. Происходят в результате сильного прямого удара в область колена или выраженных осевых нагрузках.
- Разрыв мениска. Возникает из-за резкого выкручивания колена при опоре на него. Чаще всего происходит у спортсменов.
- Подвывих надколенника. Смещение коленной чашечки, обусловленное травмой или заболеваниями соединительной ткани.
Воспалительные заболевания коленного сустава
Довольно распространенной причиной боли в коленном суставе являются и воспалительные поражения его тканей (артрит). Как правило, они сопровождаются увеличением сустава в объеме, отечностью, покраснением и местным повышением температуры (колено на ощупь теплее, чем окружающие ткани).
Наиболее частыми вариантами воспалительных заболеваний колена являются:
- Ревматоидный артрит. Системное аутоиммунное воспаление соединительной ткани, при котором преимущественно поражаются суставы, а также внутренние органы: сердце, нервная система, глаза, почки и др.
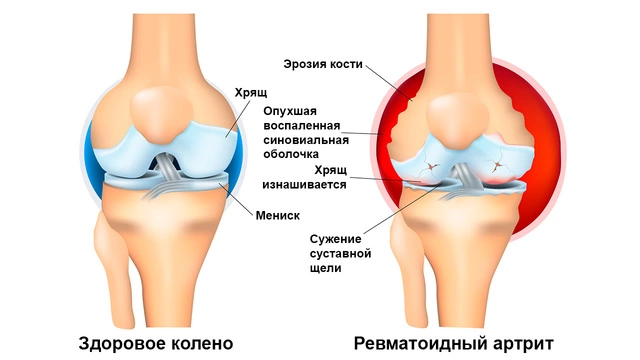
- Подагра. Этот тип артрита возникает, когда в суставе накапливаются кристаллы мочевой кислоты. Хотя подагра чаще всего поражает большой палец ноги, она также может возникать и в коленных суставах.
- Псевдоподагра. Патология, которую часто принимают за подагру. Вызвана кристаллами кальция, образующимися в суставной жидкости. Больше всего этой патологии подвержены именно коленные суставы.
- Септический артрит. Вариант артрита, обусловленный попаданием патогенных бактерий непосредственно в полость сустава при открытых травмах или вместе с током крови или лимфы из других очагов инфекции.
- Коленный бурсит и тендинит. Воспаления синовиальной сумки и сухожилий обычно связаны с травмами и избыточной нагрузкой на суставы. Чаще всего эти патологии наблюдаются у легкоатлетов, лыжников, велосипедистов и людей, чья профессиональная деятельность связана со стоянием на коленях (например, у плиточников).
Механические и дегенеративно-дистрофические причины
Еще одна возможная причина боли в коленях — дегенеративно-дистрофические изменения тканей и изменения в его структуре, в том числе следующие патологии:
- Деформирующий остеоартроз коленного сустава (гонартроз) — хроническое дегенеративно-дистрофическое заболевание, в основе которого лежит преждевременное старение и дегенерация суставного хряща. При этом часто формируются остеофиты — острые костные разрастания, которые повреждают прилегающие мягкие ткани. Часто связано с избыточными нагрузками на сустав (например, у полных людей или тяжелоатлетов)
- Синдром трения подвздошно-большеберцового тракта. Патология, при которой происходит трение связки о бедренную кость. Часто встречается у бегунов.
- Болевой синдром другой локализации. При сильной боли в бедре или стопе часто происходит изменение нормальной походки. При этом может возрастать нагрузка на коленный сустав или возникать нетипичные для него движения.
Другие формы болевых синдромов
Болевые ощущения в колене также могут быть связаны со следующими синдромами:
- Миофасциальный болевой синдром. Патология скелетных мышц, при которой в них формируются стойкие болезненные уплотнения. При нажатии на эти уплотнения возникает резкая боль, иногда — судорожное сокращение мышцы.
- Пателлофеморальный болевой синдром. Боль, возникающая в межмыщелковой борозде бедра и\или надколеннике. При этом ощущается она позади надколенника. Боль обычно возникает при подъеме по лестнице, после длительного нахождения в положении сидя или занятий спортом.

Профилактика боли в коленном суставе
Не всегда можно предотвратить развитие заболеваний и изменений, которые сопровождаются болью в коленях. Но существует ряд советов и рекомендаций, которые помогут избежать травм и ухудшения состояния тканей коленных суставов. К ним относятся3:
- Контроль массы тела и профилактика ожирения. Лишние килограммы создают дополнительную нагрузку на суставы, повышая риск получения травм и развития дегенеративных изменений в коленях.
- Поддержание физической формы. Слабые мышцы — основная причина травм колена. Нормальный тонус и сила мышц передней и задней части бедра помогают поддерживать колени в здоровом состоянии.
- Правильные занятия спортом. Физическая активность — это важно. Но также важна подготовка к упражнениям и их правильное выполнение. Перед занятиями следует делать разминку и растяжку, а во время тренировки использовать повязки из эластичных бинтов или наколенники. Также необходимо следить за интенсивностью занятий и не перегружать суставы. При занятиях тяжелой атлетикой нужно соблюдать технику подъема больших весов, а при отсутствии опыта — заручиться поддержкой тренера.
- Ответственный подход к упражнениям. При наличии патологий суставов или хронической боли в коленях следует отказаться от некоторых видов спорта. Удачный выбор — переход на плавание, водную аэробику или другие виды активности с низкой нагрузкой на суставы.
Методы диагностики
Диагностика болей в коленях включает в себя физикальный осмотр, аппаратные и лабораторные методы исследования. В большинстве случаев вопросами лечения суставных заболеваний занимаются травматологи-ортопеды и реабилитологи, но при аутоиммунных заболеваниях лечащим специалистом часто становится терапевт-ревматолог.
Первичным этапом в поиске причин появления боли в коленном суставе является врачебный осмотр. При этом специалист определяет наличие отека, болей при нажатии на ткани сустава, местного повышения температуры тканей, видимых синяков или деформаций сустава. Также оценивается объем движений и наличие сопровождающего их хруста. При подозрении на перелом оценивается боль при осевой нагрузке путем надавливания на пятку в направлении туловища.
Далее могут использоваться аппаратные методы визуализации коленного сустава:
- Рентгенография. Базовый метод диагностики для заболеваний суставов. Позволяет изучить структуру сустава и выявить структурные аномалии, наличие патологической жидкости в суставной полости.
- Ультразвуковая диагностика (УЗИ). Использование ультразвуковых волн применяется для выявления патологий мягких тканей коленного сустава, скопления патологических жидкостей (кровь, экссудат, гной) в нем и оценки их объема.
- Компьютерная томография (КТ). При помощи рентгеновских лучей этот метод позволяет получить горизонтальные или осевые изображения (часто называемые срезами) сустава. По сравнению с рентгенографией дает возможность более детально изучить состояние сустава.
- Магнитно-резонансная томография (МРТ). Метод исследования, который базируется на использовании магнитных волн. Применяется для получения детализированных трехмерных изображений тканей сустава, в том числе плохо различимых на рентгенографии мягких тканей.
- Артроскопия. Минимально инвазивная процедура, которая применяется для диагностики и лечения суставов. В ней используется небольшая трубка с подсветкой и камерой (артроскоп), которая вводится в сустав через небольшой разрез. Полученные изображения используются для оценки любых внутренних изменений сустава, а также удаления синовиальной жидкости.
- Радионуклидное сканирование костей. Метод визуализации, при котором небольшое количество радиоактивного материала вводится в кровоток пациента. Далее при помощи КТ-сканера оценивается накопление активного вещества во внутренних тканях. Применяется при подозрении на опухоль.
При наличии признаков инфекционного или воспалительного поражения сустава дополнительно назначаются лабораторные тесты. Они включают в себя как рутинные исследования (общий анализ крови и мочи), так и специфические тесты: бактериологический посев синовиальной жидкости, ревмопробы, измерение уровня мочевой кислоты и др.
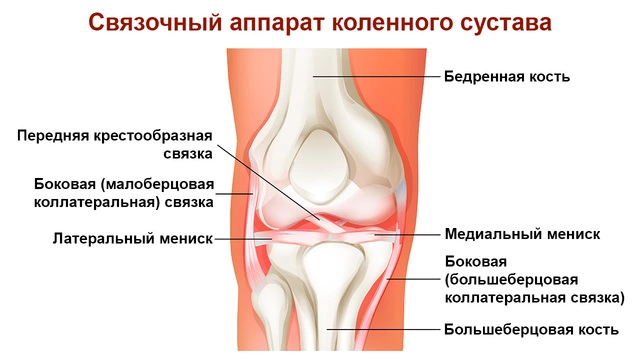
Краткая анатомия коленного сустава
Коленный сустав формируют:
- Большеберцовая кость.
- Бедренная кость.
- Коленная чашечка.
Каждый суставной край кости покрыт слоем хряща, который смягчает удары и защищает колено. По сути, колено — это две длинные кости ноги, которые скрепляются мышцами, связками и сухожилиями.
В движении колена задействованы две группы мышц: разгибательные и сгибательные. Первая представлена четырехглавой мышцей (расположена на передней части бедра), которая выпрямляет ногу, вторая — мышцами подколенного сухожилия (они находятся на задней стороне бедер), сгибающими ногу в колене.
Сухожилия — это жесткие соединительнотканные структуры, которые связывают мышцы с костями. Связки — это эластичные образования, соединяющие кости. Одни связки на колене обеспечивают стабильность и защиту суставов, а другие ограничивают движение вперед и назад большеберцовой кости (голени)2.
Классификация боли в коленях
Существует несколько критериев классификации болевых ощущений в коленных суставах. В зависимости от причин их появления выделяют:
- Физиологические. Болевые ощущения, которые возникают в ответ на сильную физическую нагрузку, например пребывание в неудобной позе или поднятие тяжестей.
- Патологические. Вариант боли, который является результатом заболеваний или патологических процессов в коленном суставе и прилегающих тканях.
- Травматические. Болевой синдром, сопровождающий травмы тканей коленного сустава, мышц, расположенных рядом, сухожилий, связок.
В зависимости от периодичности появления боль в коленях разделяют на:
- Острую, разовую. Боль сохраняется непродолжительный период времени (от нескольких часов до 1-2 суток) и самостоятельно исчезает. Чаще всего возникает при незначительных ушибах и физических перегрузках.
- Периодическую. Возникает при повторяющемся внешнем воздействии (длительных и регулярных занятиях спортом или тяжелой физической работе) или при обострениях хронических заболеваний (ревматоидный артрит).
- Хроническую, постоянную. Сохраняется даже в состоянии покоя, лишь незначительно изменяя интенсивность. Наблюдается при прогрессирующих поражениях коленного сустава, например на поздних стадиях деформирующего остеоартроза.
Также боль в коленном суставе может делиться в зависимости от провоцирующего фактора:
- Боли, которые возникают только после нагрузки на сустав, например приседаний или длительной ходьбы.
- Болевые ощущения, обостряющиеся при осевой нагрузке — попытке наступить на ногу или ударах по пятке в лежачем положении. Чаще всего являются признаком травматических повреждений.
- Персистирующие (постоянные) боли, которые сохраняются независимо от внешних воздействий или движений нижней конечности.
Заключение
Боль в коленях — очень распространенная проблема среди населения. Не в последнюю очередь это связано с многообразием факторов и заболеваний, которые ее вызывают. Несмотря на то что в некоторых случаях боль в колене довольно легко устраняется при помощи мазей, важно вовремя выявить ее причину, чтобы избежать серьезных последствий и осложнений.
Источники
- НПВП для местного применения: рациональный выбор при суставной и мышечной боли / Квитчатая А.И., Якущенко В.А., Губченко Т.Д. // Аптека - 2013. - No22 (893)].
- Knee Pain and Problems. The Johns Hopkins Medicine
- Knee pain. Mayo clinic.














