Что такое тонзиллэктомия?
Удаление небных миндалин – одна из самых распространенных операций в практике ЛОР-врача. Многие думают, что ее выполняют только детям, но это не так. Взрослым она тоже может понадобиться, если хронический тонзиллит перешел в тяжелую форму и сопровождается гнойными осложнениями, а увеличенные миндалины мешают глотать и даже дышать, вызывая синдром ночного апноэ – кратковременную остановку дыхания во сне.
Нёбные миндалины иногда воспаляются. Воспаление небных миндалин (гланд) обозначается термином тонзиллит. Он, в свою очередь, может быть острым и хроническим.
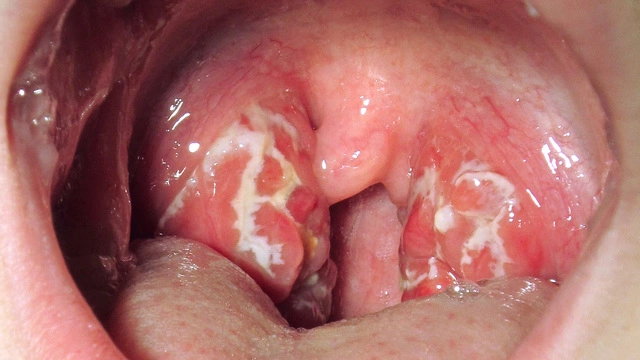
Острый тонзиллит называется ангиной.При хроническом тонзиллите воспалительный процесс тянется годами, с периодическими обострениями. Обострение обычно сопровождается повышением температуры, першением и болью в горле, в том числе при глотании.
Миндалины покрываются налетом, появляется неприятный запах изо рта, увеличиваются шейные лимфоузлы. Если обострения повторяются одно за другим, а консервативное лечение не помогает, приходится прибегать к хирургическому лечению – удалению гланд (тонзиллэктомии).
Отличие от тонзиллотомии
Наряду с тонзиллэктомией есть и другая операция с похожим названием – тонзиллотомия, при которой увеличенные миндалины удаляют не целиком, а частично (обычно у детей). Показанием к такой операции служит гипертрофия этих миндалин, когда они занимают все пространство от передней небной дужки до срединной линии глотки. При тонзиллотомии убирают лишь “излишки” увеличенных миндалин, возвращая их к нормальным размерам. Тонзиллотомия менее травматична, чем радикальное удаление гланд, и позволяет сохранить их защитные функции.
Почему не помогает консервативное лечение?
Из-за иммунодефицита (врожденного или приобретенного) или сопутствующих заболеваний, которые способствуют затяжным воспалительным процессам (сахарный диабет, хроническая инфекция) консервативное лечение тонзиллита может быть неэффективным.
К другим факторам, затрудняющим консервативное лечение, относятся курение и злоупотребление алкоголем. У педагогов, певцов и актеров фактором риска служит необходимость долго, громко и много говорить.
В каком возрасте делают операцию?
Хирургическое лечение может быть рекомендовано взрослым и детям старше 8 лет. К этому времени миндалины сформировываются окончательно. Небные миндалины являются составной частью глоточного кольца - группы миндалин (парные небные и трубные, непарные носоглоточная и язычная) - важного органа местного иммунитета носоглотки и дыхательных путей. Раннее удаление миндалин может способствовать развитию атопических заболеваний - аллергического ринита или бронхиальной астмы. Детям младше трёх лет такие операции обычно не делают, так как у них крайне редко бывают тонзиллиты — гланды слишком малы.
Можно ли делать взрослым?
Да, если есть показания к операции.
Показания к операции
- Хронический тонзиллит с обострениями не реже 4 раз в год на протяжении 2–3 лет;
- Хронический тонзиллит при котором воспаление распространяется на близлежащие органы;
- Признаки общей аллергизации организма и аутоиммунного поражения сердца, почек, суставов, эндокринных желез;
- Большие гланды, мешающие дышать и глотать.
Противопоказания
Они бывают абсолютными (исключающими возможность тонзиллэктомии) и относительными, когда все откладывается до устранения причин, препятствующих проведению операции.
Абсолютные противопоказания:
- заболевания с повышенной кровоточивостью: гемофилия, геморрагические диатезы, болезнь Верльгофа, агранулоцитоз, лейкоз;
- сердечная недостаточность 2–3 степени;
- острые инфекционные заболевания и обострение хронических;
- активная форма туберкулеза;
- цирроз печени.
Относительные противопоказания:
- кариес (до санации — стоматологической профилактики полости рта);
- воспаление десен;
- гнойничковые заболевания рта и кожи;
- ОРВИ и грипп;
- обострение (декомпенсация) хронических заболеваний;
- менструация;
- беременность после 26-й недели из-за риска преждевременных родов.
Подготовка к удалению миндалин
Необходимо сдать анализы на ВИЧ, гепатиты В, С, сифилис, сделать общий и биохимический анализ крови и коагулограмму, пройти рентгенографию органов грудной клетки и электрокардиографию.
ЛОР-врач возьмет мазок из зева, чтобы определить тип микрофлоры и ее чувствительность к антибиотикам. По результатам анализов и осмотра терапевт исключает соматическую патологию и противопоказания к операции.
Опасна ли операция?
При правильной подготовке проходит без осложнений. Однако в раннем послеоперационном периоде возможны изменения голоса, а в последующей жизни - учащение вирусных инфекций и бронхитов.
Какая анестезия применяется?
Обычно местная – орошение и обкалывание слизистой оболочки растворами анестетиков. Особое внимание уделяют корню языка, чтобы ликвидировать рвотный рефлекс. Одновременно пациенту вводят успокаивающие и расслабляющие препараты.
Маленьких детей оперируют под общим наркозом: так ребёнок не будет бояться, дёргаться и не сможет навредить себе или помешать врачу. Обычно гланды удаляют в период ремиссии, когда признаков воспаления нет.
Виды операций по удалению миндалин
Классический
Хирург устанавливает роторасширитель и отделяет ткань миндалин вместе с капсулой от окружающих тканей «тупым» путем при помощи распатора. Кровотечение останавливают, сосуды прижигают электрокоагулятором или лазером. Весь процесс занимает от 15 до 40 минут.
Электрокоагуляция
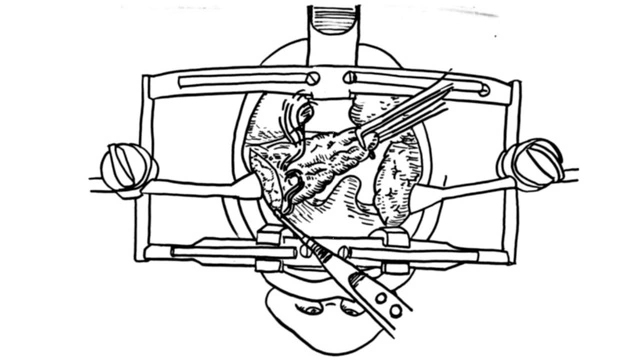
Вместо скальпеля используют электрод с высокочастотным током. Сосуды «завариваются», поэтому кровопотеря минимальная. Восстановление может занять больше времени — из-за сопутствующих травм окружающих тканей.
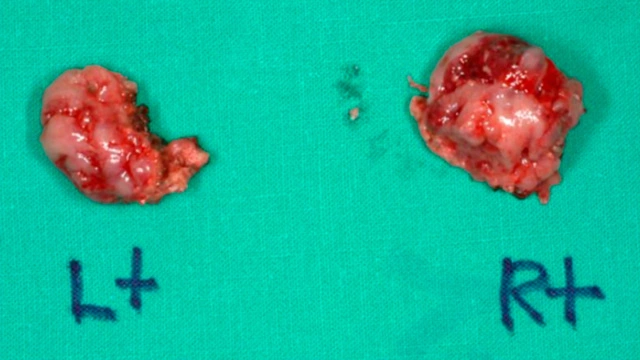
Криодеструкция
Миндалины замораживают жидким азотом. В результате они становятся бледными, плоскими и затвердевают, а через день отмирают и постепенно отторгаются. Метод рекомендуется пациентам с повышенным риском кровотечений (при тромбоцитопенической пурпуре, гемофилии и др.), тяжелой сердечной недостаточности и эндокринной патологии.
Ультразвуковая деструкция
Высокочастотные звуковые колебания разогревают ткани, чтобы не было кровотечения. В отличии от воздействия жидким азотом или электричеством, окружающие ткани почти не повреждаются. Ультразвуковой метод – один из самых малотравматичных.
Радиоволновая деструкция
Внутри гланд устанавливают зонд, который генерирует радиоволны. Они выпаривают отсюда воду и вызывают рубцевание. Абляцию можно повторять несколько раз. Наркоз тут не нужен – только местная анестезия или легкая седация. Восстановление проходит быстро, но радикальное удаление миндалин практически невозможно . Поэтому радиоволновую терапию используют при их гипертрофии, но не при хроническом тонзиллите, когда требуется радикальное вмешательство .
Холодноплазменная деструкция
Относительно новый метод удаления небных миндалин. Основан он на свойстве холодной плазмы (радиочастотной энергии, преобразованной в ионную диссоциацию) разъединять молекулярные связи в тканях без выделения тепловой энергии. Плазма называется холодной, потому что вызывает минимальный нагрев тканей, а значит, боль после операции будет незначительной , восстановление – легким и быстрым. Метод малотравматичен и может применяться для частичного или полного удаления гланд.
Удаление лазером
Лазерная тонзиллэктомия может быть полной или частичной (с подрезанием верхних слоев гланд). Применяют разные виды лазера – углеродный, инфракрасный и др. Удаляются только патологические ткани, а здоровые не затрагиваются. Среди других преимуществ – одномоментное отделение миндалины от подлежащих тканей с коагуляцией сосудов, что снижает риск кровотечения и инфицирования.
Послеоперационный период
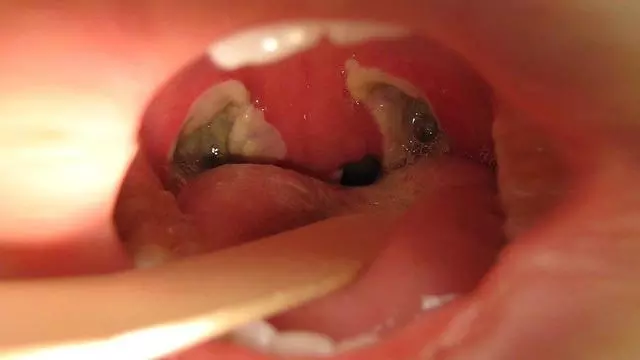
Рисунок 2. Внешний вид горла после тонзиллэктомии. Источник: James Heilman MD, CC BY-SA 3.0.
Восстановление обычно занимает 3–4 недели, первая из которых проходит в стационаре. Это необходимо чтобы вовремя отреагировать на самое частое осложнение тонзиллэктомии – глоточного кровотечения. Для его предупреждения назначают кровоостанавливающие препараты.
Из операционной пациента переводят в палату под наблюдение лечащего врача. В первые сутки запрещено глотать, сплевывать или отхаркивать слюну. Дышать можно только через рот. При выраженном болевом синдроме пациенту назначают обезболивающие препараты.
Все дни послеоперационного периода рекомендована диета
- в первые сутки взрослым следует воздерживаться от приема пищи, а маленьким детям нельзя есть или пить в ближайшие 6 часов;
- в первую неделю после операции рекомендуется есть жидкую однородную пищу;
- на протяжении восстановительного периода пища должна быть мягкой, не рекомендуется есть слишком горячее, холодное, кислое, острое. Это может раздражать слизистую горла и ротовой полости.
- В послеоперационном периоде при необходимости назначают курс антибиотиков.

Постельный режим нужно соблюдать в течение 2 дней. В большинстве случаев пациента выписывают из стационара в течение недели на амбулаторное наблюдение и лечение.
Осложнения после удаления гланд
Самое частое из них – кровотечение, которое может развиться как в первые сутки после вмешательства (первичное кровотечение, так и через 5-6 дней после него. Частота возникновения послеоперационных глоточных кровотечений составляет, по разным наблюдениям, от 5 до почти 60%. Небольшие кровотечения после удаления гланд останавливают с помощью тампона, электрокоагуляции, или сшивают переднюю и заднюю небные дужки между собой, чтобы уменьшить площадь кровотечения.
Также в качестве побочного эффекта процедуры существует риск аспирации крови (ее попадания в дыхательные пути). Тогда кровь экстренно удаляют электроотсосом и проводят бронхоскопию.
После удаления гланд возможен отек мягкого нёба и гортани. В случае появления признаков затруднения дыхания, проводят противоотечную терапию.
При воспалении раны после удаления гланд назначают антибиотикотерапию.
В большинстве случаев операция проходит без осложнений и побочных эффектов. Если пациент будет испытывать боли, врач назначит анальгетики в первые сутки после удаления гланд, а затем – нестероидные противовоспалительные препараты.
Иногда пациент может столкнуться с изменением голоса, нарушением вкуса и гнусавостью.
Чрезвычайно редко встречается повреждение височно-нижнечелюстного сустава из-за сильного открытия рта роторасширителем во время удаления гланд.
Заключение
При чрезмерном увеличении гланд и частых ангинах (более 4 раз в год) возникает необходимость их удаления – тонзиллэктомии. Ее не рекомендуют детям до 8 лет во избежание нежелательных последствий (частые простуды, развитие бронхиальной астмы). Взрослым удаляют гланды, если они становятся причиной храпа или есть риск развития осложнений хронического тонзиллита. Существует много методик выполнения этой операции, в том числе малотравматичных, врач выберет ту, которая подходит конкретному пациенту.
Источники
1. Пальчун В.Т. Оториноларингология: национальное руководство. М.: ГЭОТАР-Медиа,2016.
2. Карпищенко С.А., Свистушкин С.М. Хронический тонзиллит и ангина. Иммунологические и клинические аспекты. СПб.: Диалог,2017.
3. Лукань Н.В., Самбулов В.И., Филатова Е.В. Консервативное лечение различных форм хронического тонзиллита. Альманах клинической медицины, 2010, 23: 37-41.
4. Белов, Б.С., Щербакова М.Ю. А-стрептококовый тонзиллит: современные аспекты. Педиатрия. 2009, 88(5): 127-135.
5. Туровский А.Б, Колбанова И.Г. Хронический тонзиллит -- современные представления. Доктор.РУ, 2009, 49(5): 16-21.