Что такое вакцинация?
Вакцинация - это процесс введения людям вакцин, препаратов, помогающих сформировать иммунитет против многих инфекционных заболеваний. Вакцинопрофилактику начинают с рождения. В детстве она особенно важна для защиты от заражения опасными инфекциями и для создания крепкого иммунитета на всю жизнь.
Всемирная организация здравоохранения (ВОЗ) считает вакцинопрофилактику одним из главных способов борьбы с инфекциями. Благодаря вакцинам удалось ликвидировать одни болезни (последний случай натуральной оспы зарегистрирован в 1978 году) и заметно ограничить распространение других (столбняк, корь, полиомиелит).
Что такое ревакцинация?
В некоторых случаях вакцинальный иммунитет сохраняется до конца жизни уже после первой прививки, но чаще, чтобы добиться желаемого эффекта, нужно вовремя пройти ревакцинацию (повторное введение вакцины), иногда - не одну. Выполняют ревакцинацию со строгой периодичностью: между первым и последующими применениями вакцины должно пройти определенное время в зависимости от вида прививки.
Важно! Ревакцинация от некоторых болезней нужна и взрослым: ежегодно – от гриппа, каждые 10 лет – от дифтерии и столбняка. Молодым женщинам, планирующим беременность, может понадобиться привиться от краснухи и кори, если они не болели, не были привиты или получили только одну дозу вакцины в детстве.
Из чего состоят вакцины?
Задача вакцины - имитировать болезнь, не вызывая ее симптомов. При этом иммунная система человека реагирует на вакцину как на инфекцию, вырабатывая защиту против диких патогенов (рис. 1).
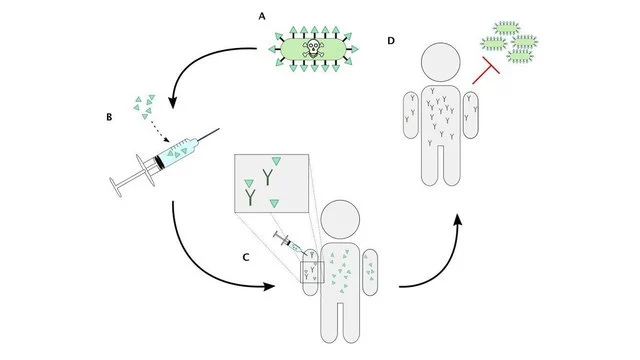
В основе вакцин могут быть:
- живые, ослабленные вирусы или бактерии (дикие микроорганизмы выращивают в лаборатории на культурах клеток, пока они не потеряют способность вызывать болезнь),
- убитые целые вирусы или бактерии (микроорганизмы инактивируют формальдегидом или нагреванием),
- отдельные антигены - части микроорганизмов, которые распознаются нашей иммунной системой (это могут быть белки или полисахариды клеточной стенки микроорганизмов или обезвреженные токсины, которые бактерии выделяют в окружающую среду).
Именно эти компоненты провоцируют иммунный ответ, «учат» организм распознавать возбудителя и уничтожать его. Некоторые вакцины защищают сразу от нескольких инфекций (например, трехкомпонентная вакцина против коклюша, дифтерии и столбняка).
Кроме этого, в вакцинах могут содержаться вещества-адъюванты (они призваны усиливать эффект препаратов), стабилизаторы, консерванты и антибиотики.
Почему важно вакцинировать детей?
Вакцинация нужна, чтобы защитить ребенка от опасных заболеваний, которые могут стать причиной тяжелых осложнений, инвалидности или даже смерти. Так, полиомиелит грозит параличом, корь - энцефалитом, пневмококковая инфекция - пневмонией и менингитом. Многие родители, принимая решение о вакцинации, опасаются поствакцинальных осложнений, но они встречаются гораздо реже тяжелых последствий заболеваний, от которых прививают малышей. Не говоря уже о медикаментозной нагрузке на печень, почки и другие внутренние органы в процессе лечения от вакциноуправляемых инфекций.
Эффективных средств лечения некоторых инфекций и вовсе не существует. В отношении других болезней существующее лечение может оказаться неэффективным (возбудители с каждым годом все активнее вырабатывают устойчивость к антибиотикам), и ребенок может пострадать. Выполнение обязательных прививок – самая надежная профилактика подобных трагедий.
Младенца первых месяцев жизни защищают от инфекций антитела мамы, полученные через плаценту и с молоком при грудном вскармливании, но этой защиты недостаточно и со временем она ослабевает. Проведение вакцинации детей помогает уберечь их от опасных заболеваний. Даже если малыш растет в благополучной среде, риск заражения опасными инфекциями сохраняется. Полностью контролировать все его контакты, исключить нахождение с другими людьми в помещениях и передачу возбудителей не удастся.
Важно! В России вакцины от основных заболеваний бесплатны. Детям они вводятся по определенному графику – национальному календарю вакцинации. Полный курс вакцинопрофилактики позволяет сформировать иммунитет от двенадцати наиболее опасных инфекционных заболеваний. Вакцинацию детей проводят под обязательным врачебным контролем с учетом ряда условий: состояния здоровья, противопоказаний, наличия аллергии. Это позволяет исключить риск осложнений и сформировать устойчивый иммунитет.
Отказываться от прививок не стоит еще и потому, что это влечет за собой ряд ограничений:
- в случае угрозы эпидемии школы и детские сады могут отказать в посещении непривитым детям. Если карантины вводятся последовательно по разным поводам, а инкубационные периоды заболеваний продолжительны, срок изоляции может составить до нескольких месяцев. Нарушение карантина для малыша, который не прошел вакцинацию, опасно повышенным риском заражения;
- ребенок, не получивший вакцину против полиомиелита, должен быть отделен от детей, привитых оральной полиовакциной, на 60 дней (живой вакцинный вирус полиомиелита может передаваться от ребенка к ребенку и крайне редко способен вызывать симптомы болезни, если ребенок не получил до этого инактивированную вакцину);
- ребенку без обязательных прививок может быть запрещен въезд в некоторые страны.
Последствия отказа от вакцинации могут аукнуться и во взрослом возрасте. При приеме на работу, связанную с риском заражения, или в организации, которые контролируют здоровье сотрудников, соискатель не пройдет медкомиссию.
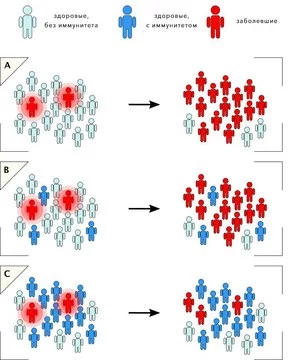
Дополнительный аргумент в пользу вакцинации — формирование коллективного иммунитета. Если не менее 80-95% населения привито, инфекция не может распространяться, а значит, риск заболеть снижается для каждого, включая тех, кто не может пройти вакцинацию из-за противопоказаний (рис. 2).
Существуют ли риски?
Хотя безопасность каждой вакцины строго контролируется, при вакцинации детей не исключены побочные реакции и осложнения.
Наиболее частые нежелательные эффекты после введения вакцин не опасны, быстро проходят и не требуют специального лечения. Это покраснение в месте инъекции, повышение температуры, сонливость и т.д.
Осложнения встречаются очень редко (в 1% случаев, а тяжелые еще реже) и обычно связаны с дефектами иммунной системы, аллергическими реакциями, генетической предрасположенностью или с тем, что прививку сделали на фоне ОРВИ. Перед вакцинацией педиатр должен осмотреть ребенка и лишь потом выдать направление на прививку.
Противопоказанием к вакцинации может стать:
- хроническое заболевание или болезнь в острой фазе,
- угнетенный иммунитет (например, из-за ВИЧ-инфекции или проведения иммуносупрессивной терапии),
- неврологические расстройства,
- плохая переносимость вакцины в прошлом,
- наличие аллергии на компоненты вакцины.
Полный перечень противопоказаний всегда указан в инструкции к вакцинному препарату.
Чтобы дополнительно снизить риск осложнений, рекомендуется:
- не вводить в рацион новые продукты за несколько дней до и после прививки, исключить контакты с аллергенами;
- полчаса после введения вакцины оставаться рядом с кабинетом или больницей на случай развития аллергии, чтобы можно было быстро оказать медицинскую помощь;
- соблюдать рекомендации педиатра и других врачей, сообщать о проблемах со здоровьем малыша после вакцинации;
- за 2 недели до вакцинации желательно исключить контакт с инфекционными больными.
Какие прививки должны быть у ребенка?
С первого дня жизни детей вакцинируют в плановом порядке от следующих инфекций:
- гепатит B,
- туберкулез,
- полиомиелит,
- коклюш,
- дифтерия,
- столбняк,
- гемофильная инфекция (для групп риска),
- эпидемический паротит,
- корь,
- краснуха,
- пневмококковая инфекция,
- грипп.
Национальный календарь прививок
Вакцинацию проводят по графику, установленному в Национальном календаре профилактических прививок (табл. 1). Данные обо всех прививках вносят в медицинскую карту или прививочный сертификат.
| Возраст | Прививка | Вакцина |
| Дети от рождения до 3-х лет | ||
| В первые сутки после рождения | Первая прививка против гепатита В | Взаимозаменяемые моновакцины: Регевак В, Эувакс В и др. |
| 3-7 день жизни | Прививка против туберкулеза | БЦЖ или БЦЖ-М (с пониженной концентрацией клеток бактерий) |
| 1 месяц | Вторая прививка против гепатита В | Взаимозаменяемые моновакцины: Регевак В, Эувакс В и др. |
| 2 месяца | Группы риска: третья прививка против гепатита В Первая прививка против пневмококковой инфекции | Взаимозаменяемые моновакцины: Регевак В, Эувакс В и др. Конъюгированные вакцины: Превенар-13 (против 13 серотипов) |
| 3 месяца | Первая прививка против дифтерии, коклюша, столбняка
Первая прививка против полиомиелита Группы риска: первая прививка против гемофильной инфекции |
Содержит целые коклюшные бактерии: АКДС Не содержат целых бактерий: Инфанрикс, Пентаксим, Тетраксим Не содержат коклюшный компонент: АДС, АДС-М Инактивированные вакцины: Полимилекс, Полиорикс, Имовакс Полио, Тетраксим Акт-ХИБ, Хиберикс, Пентаксим |
|
4,5 месяца |
Вторая прививка против дифтерии, коклюша, столбняка Группы риска: вторая прививка против гемофильной инфекции Вторая прививка против полиомиелита Вторая прививка против пневмококковой инфекции |
Содержит целые коклюшные бактерии: АКДС Не содержат целых бактерий: Инфанрикс, Пентаксим, Тетраксим Не содержат коклюшный компонент: АДС, АДС-М Акт-ХИБ, Хиберикс, Пентаксим Инактивированные вакцины: Полимилекс, Полиорикс, Имовакс Полио, Тетраксим Конъюгированные вакцины: Превенар-13 (против 13 серотипов) |
|
6 месяцев |
Третья прививка против дифтерии, коклюша, столбняка Третья прививка против вирусного гепатита В Третья прививка против полиомиелита Группы риска: третья прививка против гемофильной инфекции |
Содержат целые коклюшные бактерии: АКДС, АКДС-Геп В, Бубо-Кок Не содержат целых бактерий: Инфанрикс, Пентаксим, Тетраксим, Инфанрикс-Гекса Не содержат коклюшный компонент: АДС, АДС-М Моновакцины: Регевак В, Эувакс В и др. Поливалентные вакцины: Инфанрикс Гекса, Бубо-Кок, Бубо-М Инактивированные вакцины: Полимилекс, Полиорикс, Имовакс Полио, Тетраксим, Инфанрикс Гекса, Пентаксим Живые оральные вакцины: БиВак Полио, МоноВак Полио тип 2 Акт-ХИБ, Хиберикс, Пентаксим, Инфанрикс Гекса |
|
1 год |
Первая прививка против кори, краснухи, эпидемического паротита Группы риска: четвертая прививка против гепатита В |
MMR-II, Вакцина коревая культуральная живая, Вакцина паротитно-коревая культуральная живая, Приорикс Взаимозаменяемые моновакцины: Регевак В, Эувакс В и др. |
|
15 месяцев |
Ревакцинация (третья доза) против пневмококковой инфекции |
Конъюгированные вакцины: Превенар-13 (против 13 серотипов) |
|
18 месяцев |
Первая ревакцинация (четвертая доза) против полиомиелита Первая ревакцинация (четвертая доза) против дифтерии, коклюша, столбняка Группы риска: ревакцинация (четвертая доза) против гемофильной инфекции |
Инактивированные вакцины: Полимилекс, Полиорикс, Имовакс Полио, Тетраксим Живые оральные вакцины: БиВак Полио, МоноВак Полио тип 2 Содержит целые коклюшные бактерии: АКДС Не содержат целых бактерий: Инфанрикс, Пентаксим, Тетраксим Не содержат коклюшный компонент: АДС, АДС-М Акт-ХИБ, Хиберикс, Пентаксим |
|
20 месяцев |
Вторая ревакцинация (пятая доза) против полиомиелита |
Инактивированные вакцины: Полимилекс, Полиорикс, Имовакс Полио Живые оральные вакцины: БиВак Полио, МоноВак Полио тип 2 |
|
Ежегодно, начиная с 6 месяцев |
Прививка против гриппа |
Ваксигрипп, Инфлювак и другие |
|
Дети от 3-х до 7-ми лет |
||
|
6 лет |
Ревакцинация (вторая доза) против кори, краснухи, эпидемического паротита |
MMR-II, Вакцина коревая культуральная живая, Вакцина паротитно-коревая культуральная живая, Приорикс |
|
6-7 лет |
Вторая ревакцинация (пятая доза) против дифтерии и столбняка Ревакцинация против туберкулеза |
АДС, АДС-М БЦЖ или БЦЖ-М (с пониженной концентрацией клеток бактерий) |
|
Ежегодно |
Прививка против гриппа |
Ваксигрипп, Инфлювак и другие |
|
Школьники |
||
|
Ежегодно |
Прививка против гриппа |
Ваксигрипп, Инфлювак и другие |
|
14 лет |
Третья ревакцинация (шестая доза) против дифтерии, столбняка Третья ревакцинация (шестая доза) против полиомиелита |
АДС, АДС-М Инактивированные вакцины: Полимилекс, Полиорикс, Имовакс Полио Живые оральные вакцины: БиВак Полио, МоноВак Полио тип 2 |
В группу риска по гепатиту В входят дети: родившиеся от матерей носителей, больных вирусным гепатитом В или перенесших вирусный гепатит В в третьем триместре беременности, не имеющих результатов обследования на маркеры гепатита В, потребляющих наркотические средства или психотропные вещества, из семей, в которых есть носитель вируса гепатита В или больной острым вирусным гепатитом В и хроническими вирусными гепатитами.
В группу риска по гемофильной инфекции входят дети:
- с болезнями нервной системы, иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией;
- с аномалиями развития кишечника;
- с онкологическими заболеваниями и/или длительно получающим иммуносупрессивную терапию,
- с ВИЧ-инфекцией,
- рожденные от матерей с ВИЧ-инфекцией,
- недоношенные и маловесные,
- находящиеся в домах ребенка.
Какие прививки необходимо сделать перед детским садом?
В России в детский сад идут дети 2,5-3 лет. Следовательно, перед детским садом у ребенка уже должны быть прививки против:
- туберкулеза - 1 прививка из 2,
- гепатита В - 3 прививки или 4 - для детей из групп риска,
- пневмококковой инфекции - 3 прививки,
- гемофильной инфекции - 4 прививки для детей из групп риска,
- полиомиелита - 5 прививок из 6 (3-5 дозы - оральной полиовакциной),
- коклюша, дифтерии и столбняка - 4 прививки из 6,
- кори, краснухи и паротита - 1 прививка из 2,
- гриппа - ежегодная прививка с 6 месяцев.
По закону, если ребёнок не был привит от этих заболеваний, то в садик его всё равно возьмут. Отказ в посещении сада со стороны организации может быть обоснован только усугублением эпидемиологической ситуации в регионе и угрозой вспышки той или иной инфекции. Но лучше сделать все необходимые, чтобы снизить риски заболеваний. Можно проходить вакцинацию и продолжать посещать детский сад.
Ежегодно детям, посещающим образовательные организации, вплоть до 7 лет делают пробу Манту (туберкулиновую пробу) для выявления заболевания туберкулезом. Если ребенок не привит вакциной БЦЖ, пробу делают дважды в год. Избежать пробы можно, но тогда для посещения сада понадобится заключение врача-фтизиатра, подтверждающее, что ребенок здоров. При этом может понадобиться: флюорография обоих родителей, рентген грудной клетки ребенка, прохождение других диагностических тестов на наличие инфекции (Диаскинтест, Т-стоп тест).
Родители непривитых от полиомиелита детей сталкиваются с другой проблемой. Если кому-то в саду делают прививку оральной вакциной (она содержит живой вирус полиомиелита), такого ребенка следует отделять от тех, кто живую вакцину еще не получил (детей прививают ОПВ впервые в возрасте 6 месяцев в качестве третьей прививки против полиомиелита) на срок не менее 60 дней. В противном случае непривитые дети могут заболеть.
Основные различия вакцин по составу
Разные вакцины отличаются друг от друга по составу, а потому имеют разные свойства. Так, цельноклеточные коклюшные вакцины (АКДС, АКДС-Геп В, Бубо-Кок) переносятся тяжелее, чем бесклеточные (Инфанрикс, Пентаксим, Тетраксим, Инфанрикс-Гекса), но лучше защищают от инфекции. Если дети плохо переносят коклюшную вакцину, их можно прививать препаратами только против дифтерии и столбняка (АДС, АДС-М).
Живые оральные полиовакцины (БиВак Полио, МоноВак Полио тип 2), известные тем, что очень редко могут вызывать полиомиелит, не рекомендованы для детей от ВИЧ-положительных матерей и детей, находящихся в домах ребенка. Их вакцинируют только инактивированными вакцинами (Полимилекс, Полиорикс, Имовакс Полио). По желанию родителей все дозы живой вакцины также можно заменить на инактивированную.
Иногда вакцины разнятся по эффективности и длительности действия. Например, помимо конъюгированных вакцин против пневмококка (Превенар-13), в России используют полисахаридные вакцины (Пневмо 23, Пневмовакс 23). Ими нельзя вакцинировать детей до 2-х лет, и защита после них длится меньше времени (3-5 лет против 8-10 лет), но они защищают от большего количества серотипов возбудителя.
Важно! Существует также Календарь профилактических прививок по эпидемическим показаниям (при возможности распространения отдельных инфекций, если ребенок находится в группе риска). Среди прочих, в него входит вакцинация против клещевого энцефалита, рекомендуемая для детей и взрослых, проживающих в эндемичных регионах (Урал, Сибирь).
Каких прививок нет в Календаре
Сегодня во многих развитых странах массовая вакцинация проводится против большего числа инфекций, чем в России. Союз педиатров России также советует делать детям дополнительные прививки против:
- ротавирусной инфекции (три прививки в 2, 3 и 4,5 месяца),
- менингококковой инфекции (две прививки в 9 и 12 месяцев),
- ветряной оспы (две прививки в 12-15 месяцев и в 6 лет),
- вирусного гепатита А (две прививки в 20 месяцев и 2-3 года),
- папилломавирусной инфекции (1 или 2 дозы в 12-13 лет).
Экстренная вакцинация
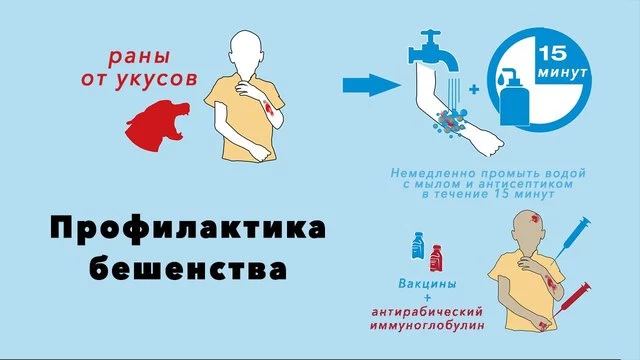
Иногда детям требуется экстренная вакцинация. Если ребенка укусила собака или другое животное, ему нужно сделать курс прививок против бешенства (рис. 3).
Если непривитый ребенок поцарапался или поранился, его следует привить против столбняка. После контакта с больными гепатитом А и В, корью, паротитом или ветряной оспой срочная вакцинация может помочь избежать осложнений. В любом из этих случаев обратитесь в поликлинику как можно скорее.
Вакцинация на практике
Поговорим о том, что нужно знать родителю о самой процедуре вакцинации.
Где и как делают прививки?
Детей в России прививают бесплатно в поликлиниках, детских садах или школах (вакцинацию проводят медработники медицинских, дошкольных или учебных учреждений). Медработник информирует родителей о том, какие именно вакцины будут вводиться, а также о возможных прививочных реакциях, осложнениях после вакцинации и последствиях отказа от нее. Родители подписывают добровольное информированное согласие на проведение процедуры.
Педиатр осматривает ребенка, измеряет температуру, опрашивает родителей о перенесенных заболеваниях, в том числе хронических, аллергии и др. Результаты осмотра вносят в медкарту вместе с разрешением на введение вакцины.
Как проходит процедура?
В прививочном или процедурном кабинете проверяют направление на вакцинацию и допуск к ней. Перед введением вакцины медсестра проверяет название и срок годности препарата, целостность ампулы или другой упаковки. Вакцинацию проводят по инструкции к препарату и с соблюдением правил антисептики и асептики. В течение получаса после введения препарата необходимо оставаться рядом с прививочным кабинетом или медучреждением на случай, если возникнет острая аллергическая реакция на введенный препарат.
Какие виды прививок бывают?
При иммунизации препарат может вводиться разными способами:
- внутримышечно. Инъекцию делают в переднебоковую часть бедра или в верхнюю часть плеча. Такой способ введения считают самым эффективным: препарат лучше распространяется, иммунитет формируется быстрее, а риск аллергии минимален;
- перорально. Вакцину нужно проглотить. Таким способом вакцинируют от полиомиелита и энтеровирусных инфекций;
- внутрикожно. Инъекцию делают тонкой иглой в плечо или предплечье (область между запястьем и локтевым сгибом). Если доза препарата введена правильно и не слишком глубоко, кожа должна приобрести белесый цвет в месте инъекции;
- подкожно. Инъекцию выполняют под лопаткой, в передней части бедра или в боковой части плеча, захватив двумя пальцами складку кожи и «приподняв» ее;
- интраназально – через нос (путем распыления аэрозоля, использования мазей или кремов). Такие вакцины применяются редко, обычно они не формируют системный иммунитет и рекомендованы для сезонной защиты от инфекций, которые передаются воздушно-капельным путем.
Как подготовить ребенка к вакцинации?
Правильная подготовка к прививке поможет снизить риск побочных реакций и осложнений. Для этого нужно:
- сдать анализы крови и мочи;
- снизить вероятность контактов с инфекционными больными за 2–3 недели до иммунизации;
- не менять резко рацион, не вводить новые продукты, чтобы не спровоцировать аллергию;
- контролировать самочувствие ребенка за несколько дней до процедуры. Сообщите врачу об изменении поведения, вялости или сонливости, проблемах со стулом или аппетитом, повышении температуры, появлении кожной сыпи и других симптомах.
Аллергику за несколько дней до вакцинации могут потребоваться антигистаминные препараты. Их дают детям только по назначению педиатра. Если ребенок принимает препараты от аллергии или любые другие лекарства в период вакцинации, нужно предупредить об этом врача. В день вакцинации ребенок должен пройти общий медицинский осмотр.
Психологическая подготовка тоже важна. Чем спокойнее родители воспринимают предстоящую вакцинацию, тем проще малышу будет перенести ее. Сразу после инъекции маленькие дети могут плакать, и в этот момент лучше быстро отвлечь их, переключить их внимание — в том числе для того, чтобы не закреплялись негативные ассоциации с врачебным кабинетом.
На что стоит обратить внимание после прививки?
В первые 30 минут после введения препарата важно внимательно наблюдать за самочувствием ребенка. Контролируйте активность, дыхание, цвет кожных покровов (рис. 4). Не должно быть признаков аллергии, резкого повышения или падения температуры тела. Если появляются тревожные симптомы, сразу же обратитесь в прививочный кабинет.
Контролировать самочувствие нужно в течение 1–2 суток, проверяя:
- температуру тела. Она может быть повышенной после введения некоторых вакцин, но в норме становится нормальной на следующий день (редко через день);
- состояние кожи. В месте инъекции возможны небольшое покраснение и след от укола. Не должно быть сыпи, отека и большого участка покраснения.
- регулярность стула, его цвет и консистенцию;
- аппетит снижен в первый день после прививки, но должен прийти в норму;
- признаки аллергии. Не должно быть зуда, признаков нарушения дыхания, других симптомов аллергической реакции;
- общее состояние может незначительно ухудшаться в первые сутки или двое после иммунизации, но после нормализуется.

Важно! При появлении любых необычных или тревожных симптомов после вакцинации нужно обращаться к врачу или вызывать скорую медицинскую помощь.
Что делать, если сроки вакцинации упущены
Если график вакцинации нарушен из-за временного отвода или по другой причине, обратитесь к своему педиатру, он составит для вас отдельный план иммунизации, учитывая то, какие прививки у ребенка уже есть.
За и против
Решение о проведении прививок принимают родители. Они имеют право отказаться вакцинировать ребенка, несмотря на все возможные последствия.
Против вакцинации выступают родители, которые боятся тяжелых осложнений или связывают развитие определенных заболеваний с прививкой. Риск осложнений действительно существует, но он очень низок. Врачи дополнительно снижают его, контролируя состояние здоровья ребенка перед прививкой. При малейшем риске аллергии или других нежелательных последствий врач обязан скорректировать программу иммунизации ребенка.
В пользу вакцинации детей есть много аргументов. Это — защита от опасных болезней со страшными, тяжелыми последствиями, от инфекций, которые в принципе нельзя вылечить. При этом риск осложнений несопоставим с угрозой заражения.
Заключение
Иммунизация легко переносится даже маленькими детьми. Используемые вакцины безопасны, что подтверждается результатами постоянных тестов. Сами родители могут контролировать процесс вакцинации, чтобы сделать его еще более безопасным. Для этого важно следить за календарем профилактических прививок, уделять как можно больше внимания здоровью и самочувствию ребенка и обсуждать с лечащим врачом все возникающие сомнения.