Как правило, прививки легко переносятся, если у пациента нет противопоказаний к вакцинации. Но, как и любое медицинское вмешательство, они несут определенные риски. Родителям важно тщательно соблюдать все рекомендации педиатра и внимательно наблюдать за состоянием ребенка после вакцинации.
Зачем делать прививки?
Иммунитет человека — это сложная система, которая служит неспецифическим барьером от любых патогенных воздействий, а также обеспечивает специфическую защиту от конкретных заболеваний. Важная часть работы иммунитета — это приобретенные механизмы ответа, которые формируются в течение жизни.
Один из основных механизмов иммунной защиты — это нейтрализация патогенных возбудителей антителами, которые представляют собой оружие узконаправленного действия. Для каждого антитела существует своя цель — антиген (рис. 1). Чаще всего антигенами для антител служат полисахариды или белки на поверхности бактерий и вирусов. Таким образом, каждое антитело защищает только от одного конкретного патогена, кроме случаев, когда структура нескольких антигенов похожа настолько, что антитела не видят разницы между ними.
Антитела не появляются самостоятельно: для этого нужен первичный контакт с патогеном. В естественных условиях эта «встреча» происходит непосредственно во время болезни.
В ответ на антигены бактерий, вирусов, грибков или паразитов В-клетки иммунной системы человека вырабатывают защитные белки. Они обеспечивают иммунный ответ при следующем контакте с таким же антигеном. Это и есть антитела.
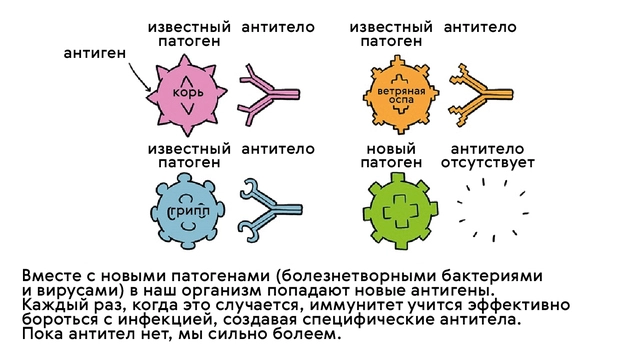
Переболеть всеми инфекционными болезнями было бы сложно и небезопасно для жизни, и здесь на помощь людям пришла вакцинация. Вакцины (прививки) — это специальные иммунобиологические препараты, которые вводят в организм человека для формирования специфического иммунитета — невосприимчивости к конкретным заболеваниям. Они состоят из ослабленных или убитых форм инфекционных возбудителей (или даже их отдельных частей — антигенов), которые не способны привести к развитию болезни у здоровых людей, но при этом «тренируют» иммунную систему (рис. 2).
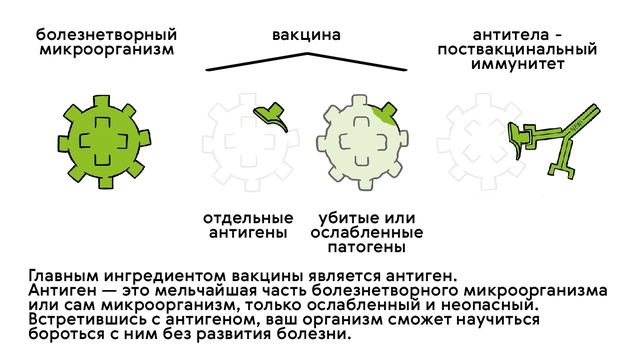
Согласно данным Всемирной организации здравоохранения, ежегодно вакцины спасают около трех миллионов жизней во всем мире. При этом прививки защищают не только тех, кому ввели препараты. Вакцинация создает коллективный иммунитет. Считается, что все люди защищены от заражения, если специфические факторы защиты есть у 80–95% населения (в зависимости от вида инфекционного заболевания).
Из чего состоит вакцина?
Существует несколько основных видов препаратов для вакцинации в зависимости от способа изготовления. Выбор зависит от заболевания, против которого нужно сделать прививку:
- Живые ослабленные. В их состав входят настоящие вирусы или бактерии, выращенные в лабораторных условиях и ослабленные настолько, что они не могут вызвать болезнь. Противопоказаний к введению живых вакцин больше, чем в случае других препаратов. Это связано с тем, что живые вакцины могут быть опасными для детей с врожденными нарушениями иммунного ответа, приобретенным иммунодефицитом, тяжелыми хроническими болезнями. Реакция на такие прививки может быть ярче, но при отсутствии факторов риска все неприятные последствия вакцинации быстро проходят. Примеры: вакцина от туберкулеза (БЦЖ), от кори, паротита и краснухи (КПК), против ветрянки, живая полиомиелитная вакцина.
- Инактивированные. «Убитые» микроорганизмы тоже вызывают иммунный ответ, но действуют они медленнее, чем живые. Для инактивации микроорганизма применяют обработку формальдегидом или метод нагревания. Для выработки антител часто необходимо ставить такие прививки несколько раз с определенным интервалом. К инактивированным препаратам также относятся субъединичные (расщепленные) вакцины. Они содержат фрагменты бактерий или вирусов — их отдельные частички, которые при введении не вызывают заболевания. Введение частиц микроорганизмов также минимизирует риск побочных явлений. Пример: вакцины против вирусов гриппа.
- Вакцины нового поколения. К этой группе можно отнести вакцины на базе синтетических пептидов, вызывающих специфический иммунный ответ, а также векторные ДНК и РНК-вакцины.
Все препараты для прививок разделяют на моновакцины и поливакцины (комбинированные). Комбинированные вакцины одновременно содержат несколько антигенов. Это позволяет сократить количество посещений врача, уменьшить число необходимых уколов и минимизировать негативное эмоциональное воздействие на ребенка. Например, вакцина против кори, краснухи и свинки (КПК) и препарат для вакцинации против дифтерии, коклюша и столбняка (АКДС) защищают сразу против трех инфекций. «Рекордсмен» в группе поливалентных препаратов для иммунизации в РФ — 23-валентная вакцина «Пневмо-23», она вырабатывает иммунитет против 23 штаммов пневмококка. Возможность таких сочетаний тщательно протестировали, поэтому у пациентов не может быть негативных последствий в связи с введением комбинированных препаратов.
Вакцины, помимо антигенов, могут содержать:
- адъюванты — специальные соединения, которые помогают иммунной системе активнее вырабатывать антитела;
- консерванты — вещества, которые надолго сохраняют свойства препарата;
- стабилизаторы — соединения, с помощью которых возможна транспортировка и хранение вакцин;
- белки-носители, с которыми соединены антигены.
Большинство прививок делают в виде инъекций внутримышечно или внутрикожно. Некоторые вакцины представляют собой раствор для введения через рот или назальный спрей (такие вакцины сейчас разрабатывают против COVID-19).
Все препараты для вакцинации проходят тщательную проверку, которая состоит из пяти этапов, включая доклинические исследования и постоянное наблюдение уже в период применения их на практике.
Календарь прививок
В каждой стране существует свой календарь прививок. Это документ, который определяет список обязательных вакцин и устанавливает сроки их введения. В Российской Федерации этот перечень утвержден Приказом № 125н Министерством здравоохранения РФ, который периодически дополняют новыми положениями. Каждому ребенку в России по государственной программе бесплатно предоставляют вакцины, которые защищают от возбудителей 12 инфекционных болезней (рис. 3).
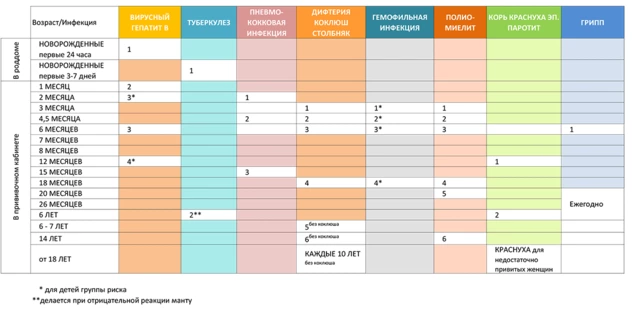
Что ждет ребенка в прививочном кабинете?
Прививочный кабинет должен быть оборудован по всем требованиям. Стерильность, правильное хранение препаратов, утилизация расходных материалов должны обеспечивать максимальную безопасность для посетителей.
Перед прививкой ребенка обязательно должен осмотреть врач общей практики или педиатр. Предварительный прием нужен для того, чтобы убедиться в отсутствии противопоказаний. Разрешая ставить прививку, врач берет на себя ответственность за здоровье пациента во время и после вакцинации.
Осмотр начинается с расспроса родителей о болезнях, которые перенес ребенок в течение жизни. Затем специалист определяет рост и вес пациента, измеряет температуру тела и записывает все данные в медицинскую карту. При подозрениях на инфекции или другие заболевания врач назначает ряд дополнительных анализов.
Если ребенок здоров и готов к вакцинации, родители получают соответствующее направление и идут с ним в прививочный кабинет. Там медсестра достает из холодильника препарат, сверяет его название с назначением врача, проверяет срок годности вакцины. На этом этапе у родителей есть полное право проконтролировать действия медперсонала: попросить посмотреть этикетку вакцины, уточнить серию и номер, сроки годности, оценить целостность ампулы.
Вакцинацию проводят в соответствии с инструкцией к препарату: внутримышечно в дельтовидную мышцу (бедро), внутрикожно или подкожно в плечо или под лопатку, перорально (в виде капель в рот). Медсестра должна работать в одноразовых перчатках одноразовыми шприцами и иглами.
Если по каким-то причинам вакцинация временно противопоказана, врач индивидуально корректирует график прививок: объясняет, в какие сроки предположительно можно будет их сделать.
У каждой вакцины есть свои противопоказания — абсолютные и относительные, постоянные и временные. О ситуациях, в которых следует отказаться от прививки, расскажет врач на приеме. При желании с ними можно ознакомиться самостоятельно на сайте Роспотребнадзора.
Родителям важно вовремя обратить внимание на основные состояния ребенка, при которых вакцинация принесет не пользу, а вред:
- острые инфекционные болезни и воспалительные процессы;
- сильная негативная реакция на предыдущую прививку в виде температуры выше 40°С и покраснения свыше 8 см в диаметре;
- аллергия на любой из компонентов вакцины: непереносимость яичных белков исключает введение прививки против гриппа, а реакция на дрожжи — против гепатита В;
- иммунодефицит любого происхождения;
- недоношенность (вес новорожденного до 2 кг) — причина отказа от прививания младенца в роддоме и сдвига сроков вакцинации;
- тяжелые заболевания нервной системы — при прогрессирующих патологиях абсолютно противопоказана вакцина АКДС, в отношении остальных прививок врач принимает решение индивидуально.
Реакции ребенка после прививки
Все возможные побочные эффекты производители обязательно указывают в инструкции к препарату для иммунизации. Перед прививкой не только можно, но даже нужно внимательно изучить документ, посмотреть на срок годности вакцины, проверить целостность упаковки. Родителям важно внимательно наблюдать за состоянием своего ребенка после вакцинации. Умеренные изменения на коже в месте инъекции не считаются осложнением прививки. Покраснение, отечность, болезненность в месте укола — нормальная реакция организма, которая проходит через несколько дней самостоятельно. Слабость, вялость, сонливость, отсутствие аппетита — это тоже «норма».
Важно помнить, что местная реакция — это распространенная реакция на прививку. Например, при введении БЦЖ на плече долго не заживает язвочка, а постановка АКДС часто приводит к образованию болезненной шишки в месте инъекции. Такое уплотнение проходит самостоятельно, но некоторое время может быть причиной прихрамывания и болезненных ощущений.
После введения живых вакцин
Ослабленные живые микроорганизмы обычно вызывают побочные эффекты на 5–12 день после прививки. Например, вакцина против кори может вызвать реакцию, похожую на заболевание — температуру, боль в горле, насморк и небольшую сыпь. Все симптомы не требуют лечения и проходят самостоятельно.
Аллергическая реакция
Аллергия может проявиться как непосредственно в области введения вакцины, например, в форме сильного отека, так и перейти в системную реакцию и даже привести к анафилактическому шоку — опасному для жизни состоянию.
Наиболее распространенные симптомы аллергии на вакцину:
- красная сыпь;
- зуд кожи;
- сильная отечность в месте укола;
- выраженные отеки конечностей, лица;
- насморк, кашель;
- затруднения дыхания;
- охриплость голоса;
- чувство беспокойства;
- учащение сердцебиения.
При развитии шока ребенок ведет себя беспокойно, у него наблюдается быстрое снижение давления, учащение частоты сердечных сокращений, он может потерять сознание.
Анафилактическая реакция чаще всего развивается в течение 30 минут после введения вакцины, но может быть отсроченной, тогда симптомы проявят себя уже дома. При развитии аллергии следует сразу дать ребенку таблетку антигистаминного препарата, исключить контакт с другими аллергенами. Важно внимательно наблюдать за малышом: в случае развития анафилактического шока нужно немедленно вызвать «Скорую помощь», поскольку состояние быстро может привести к отеку дыхательных путей и летальному исходу.
В ожидании медицинской помощи следует расстегнуть все давящие элементы одежды ребенка, уложить его головой вниз, а при развитии рвоты — повернуть голову набок, чтобы освободить дыхательные пути. Для подстраховки лучше пополнить домашнюю аптечку ампулой адреналина и преднизолона: укол одного из этих препаратов может спасти жизнь малыша.
Что делать после вакцинации?
Сразу после манипуляции нельзя покидать клинику. Нужно подождать хотя бы 30 минут рядом с кабинетом в зоне видимости врачей. Это нужно для того, чтобы в случае развития осложнений рядом был медперсонал.
Если температуры после вакцинации нет, то можно жить привычной жизнью: есть привычную еду, купаться, играть. Реакции после прививки не всегда связаны с вакцинацией. Помните, что причиной повышения температуры может стать прорезывание зубов или параллельное развитие других инфекций.
Чтобы устранить местные негативные эффекты в виде припухлости или покраснения, можно пользоваться препаратами, которые рекомендовал педиатр.
Важно! После введения некоторых вакцин необходимо соблюдать особые меры предосторожности. Например, живая оральная прививка от полиомиелита помогает создавать коллективный иммунитет — вакцинный вирус в течение 1–2 месяцев активно выделяется привитым ребенком в окружающую среду. Но у этого эффекта есть и обратная сторона — в редких случаях у непривитых детей вирус может вызвать болезнь. Такие случаи происходят редко, но важно соблюдать все меры безопасности — ограничить контакт привитых и непривитых детей в течение 60 дней.
Как ухаживать за ребенком после прививки?
Уход за малышом после вакцинации не должен отличаться от обычных процедур по уходу за ребенком.
Температура после прививки
Первые несколько дней после вакцинации у ребенка может наблюдаться повышенная температура. Если результат на градуснике подбирается к отметке в 38,5°С и выше, ребенку следует дать рассчитанную по инструкции дозу жаропонижающего (парацетамол, ибупрофен) в таблетках или свечах. Не стоит практиковать обтирания уксусом или спиртом: они оказывают раздражающее действие на кожу.
В случае, если температура тела сохраняется, можно продолжить прием жаропонижающих 3-4 раза в день для ибупрофена и 4-5 раз в день – для парацетамола. На фоне повышенной температуры редко могут появляться фебрильные судороги. В такой ситуации следует вызвать врача. Также осмотр врача обязателен, если температура сохраняется в течение трех дней после посещения прививочного кабинета.
Можно ли мочить прививки?
Существует распространенное мнение о том, что нельзя мочить место прививки в течение трех дней. Но основан этот миф на рекомендациях, которые касаются пробы Манту. Запрет на купание после туберкулиновой пробы обуславливается, что высыхание воды может приводить к сухости и зуду кожи, а расчесы — к нарушению результатов теста. На самом деле мочить можно и места прививок, и пробу Манту.
Если у ребенка нет температуры и других признаков болезни после вакцины, купание для него не противопоказано.
Заключение
Только прививки способны обеспечить безопасность в отношении инфекционных болезней. Привитый ребенок не только защищен от заболеваний сам: он участвует в защите всего населения, становясь частью коллективного иммунитета. При правильном подходе к постановке прививок и уходе за малышом после вакцинации можно предупредить все негативные последствия введения препаратов.
Отказ от введения вакцин должен быть связан только с объективными противопоказаниями.
Источники
- Вакцины и иммунизация: Что такое вакцинация? Официальный сайт ВОЗ.
- Вопросы и ответы: коллективный иммунитет, меры самоизоляции и COVID-19. Официальный сайт ВОЗ.
- Национальный календарь профилактических прививок для детей. ГУЗ "Новомосковская городская клиническая больница".
- Противопоказания к вакцинации. Министерство здравоохранения Российской Федерации. ФГАУ «Национальный научно-практический центр здоровья детей».














