Что такое пневмония и какой она бывает
Под пневмонией понимают воспаление легких инфекционного происхождения (бактериального, вирусного или грибкового). Это одно из осложнений острых вирусных заболеваний, которое нередко требует лечения в условиях стационара.
Примечательно, что и стационарное отделение может стать источником патогенных инфекций. Ими легко заразиться пациентам находящимся в тяжелом состоянии (на искусственной вентиляции легких, с ослабленной иммунной системой). Основная особенность внутрибольничных инфекций – устойчивость патогенов к антибиотикам и/или дезинфицирующим средствам, применяемым в конкретной медицинской организации.
В настоящее время пневмонии классифицируют по ряду параметров, одним из которых является и место, где заразился больной. Если причиной тому внутрибольничная инфекция, то говорят о больничной (госпитальной или нозокомиальной) пневмонии.
Согласно статистическим данным, внутрибольничная пневмония занимает второе место среди всех госпитальных инфекций. Это около 20% инфекционных заражений внутри медицинских учреждений. При этом нозокомиальная пневмония является самой распространенной причиной смерти в отделениях реанимации и интенсивной терапии. В этом смысле заболевание представляет серьезную медицинскую проблему, решение которой лежит в разных плоскостях. Это улучшение санитарных условий медучреждений, повышение квалификации медперсонала, а также поиск новых антибактериальных препаратов и правильное их применение.
Чем отличается внутрибольничная пневмония от внебольничной
И больничная, и внутрибольничная пневмонии представляют собой инфекционно-воспалительный процесс в легких. В этом смысле отличий нет. Можно ошибочно предположить, что заболеть пневмонией (или любым другим инфекционным заболеванием) в стенах медицинского учреждения не так страшно, ведь там сразу окажут необходимую медицинскую помощь. Однако это заблуждение.
Дело в том, что развитие внутрибольничных пневмоний часто связано с устойчивыми штаммами патогенных микроорганизмов. С такими инфекциями сложно справиться имеющимся арсеналом антибактериальных препаратов. В этой связи госпитальные пневмонии, как правило, протекают тяжелее, чем внебольничные и хуже поддаются лечению.
Чаще всего причиной внутрибольничного воспаления легких выступают такие патогенные возбудители, как синегнойная палочка (Pseudomonas aeruginosa), золотистый стафилококк (Staphylococcus aureus), палочка Фрилендера (Klebsiella pneumoniae) кишечная палочка (Escherichia coli) и другие.
Примечательно, что ранняя госпитальная пневмония (возникающая в первые 4 суток после госпитализации) часто развивается вследствие инфицирования кишечной палочкой или палочкой Фрилендера. Что касается поздней внутрибольничной пневмонии (развивается с 5-го дня госпитализации), то причиной часто выступает синегнойная палочка, иногда золотистый стафилококк.
В отличие от госпитальной пневмонии, внебольничное воспаление легких возникает при инфицировании пневмококком (Streptococcus pneumoniae), внутриклеточными возбудителями (легионеллы, хламидии, микоплазмы), вирусами (H1N1, коронавирусы, риновирусы), гемофильной палочкой (Haemophilus influenzae) и другими.
Важно. О внутрибольничной пневмонии говорят только в том случае, если болезнь началась не раньше 48 часов после поступления больного в медицинское учреждение. Если пневмония началась раньше этого срока, то вполне вероятно, что причиной послужила инфекция, которой заразился больной вне медицинского учреждения. Также этот диагноз могут установить и в течение 2-х недель после выписки из больницы.
Вероятность развития госпитальной пневмонии оценивается врачами в зависимости от ряда предрасполагающих факторов у конкретного пациента. К таким факторам относят:
- хронические заболевания легких;
- заболевания сердечно-сосудистой системы;
- лечение пациента в отделении интенсивной терапии;
- бронхоскопия или интубация трахеи;
- болезни почек;
- иммунодефицит;
- длительное пребывание пациента в горизонтальном положении;
- бесконтрольная терапия антибиотиками широкого спектра действия;
- психические нарушения или нарушения сознания больного;
- хирургические вмешательства в области грудной клетки или брюшной полости;
- курение.
Что касается факторов риска внебольничных пневмоний, то к ним относится обструкция дыхательных путей, болезни легких и иммунодефицит (например, на фоне ВИЧ/СПИД).
Особенности лечения пневмоний в зависимости от происхождения

Лечение внебольничных пневмоний, прежде всего, зависит от возбудителя и степени тяжести заболевания. Так, пневмония лечится гораздо легче, если поражена незначительная часть легкого. Полисегментные пневмонии, когда поражена легочная ткань нескольких сегментов легких, лечатся куда сложнее и дольше.
Подбор препаратов при внебольничных пневмониях осуществляется в зависимости от возбудителя заболевания. Если доказано бактериальное происхождение пневмонии, то назначаются антибиотики. В других случаях антибиотики не назначают. Что касается противовирусных препаратов, то их назначают редко, поскольку противовирусных лекарств с доказанной эффективностью крайне мало, и работают они только в отношении вирусов гриппа и некоторых риновирусов.
В лечении пневмоний, сопровождающихся сильным иммунным ответом (например, цитокиновым штормом), также используют гормональные противовоспалительные препараты (глюкокортикоиды). С помощью этих лекарств удается снизить активность иммунной системы, достигая тем самым ослабления цитокинового шторма и замедления прогрессии поражения легочной ткани.
В отношении внутрибольничной пневмонии чаще всего назначается эмпирическая антибактериальная терапия. То есть, это лечение, основанное не на диагностических параметрах, а на врачебном опыте. Такой подход связан с тем, что при госпитальных пневмониях лечение следует начинать как можно раньше.
Примерно на 2-3 день лечения госпитальной пневмонии врачами оценивается клинический ответ на лечение. В частности, оценивается температура тела, сатурация (уровень кислорода в крови), количество лейкоцитов, данные рентгенографии (или компьютерной томографии), оценка мокроты и другие данные. За первые сутки лечения врачами также уточняется патогенный возбудитель (результаты бактериального посева, ПЦР-анализа). В зависимости от полученных результатов врачи корректируют лечение, подбирая другие антибиотики (а также их дозировки) и препараты.
Как распознать пневмонию
Симптомы госпитальной пневмонии от внебольничного воспаления легких ничем не отличаются. Для обоих видов заболеваний характерно как легкое, так и тяжелое течение. К самым распространенным признакам пневмонии у взрослых и детей относятся:
- кашель, который сопровождается выделением мокроты;
- высокая температура тела, сопровождающаяся ознобом и обильным потоотделением;
- боли в груди (от тупых до острых колющих болей);
- затрудненное дыхание (часто это быстрое и неглубокое дыхание).
К менее распространенным симптомам госпитальных и внебольничных пневмоний относятся кровохарканье, головные боли (в том числе и мигрени), тошнота, рвота, боли в мышцах и суставах, тахикардия и головокружение.
Важно: У пожилых людей и младенцев при пневмониях могут отмечаться нетипичные симптомы. В частности, у пациентов старше 65 лет это спутанность сознания, снижение температуры (бывает реже), а также нарушение координации движения. У младенцев это чрезмерная сонливость, желтуха и сложности в кормлении.
Когда обращаться к врачу
Появление вышеописанных симптомов – повод для обращения к врачу. Актуальность медицинской помощи при подозрении на пневмонию возрастает в период пандемии COVID-19. Если вас беспокоит кашель, то как можно скорее следует обратиться к врачу и пройти обследование.
Как устанавливают диагноз
При подозрении на воспаление легких пациенту проводят следующие виды исследований:
- Пульсоксиметрия – определение уровня кислорода в крови пациента. Это один из ключевых показателей, по которому принимается решение о госпитализации больного.
- Анализы крови. Пациенту проводится общий и биохимический анализы крови.
- Окрашивание образцов мокроты по Граму. Этот метод исследования не подтверждает наличие инфекции. Однако его все же применяют, поскольку данные окрашивания служат основанием для подбора эмпирического лечения.
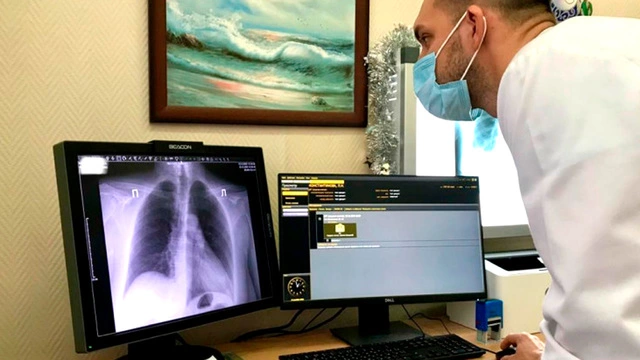
- Рентгенография грудной клетки. В ряде случаев позволяет определить воспаленные очаги в легких.
- Компьютерная томография (КТ). Если рентгенография показывает отсутствие патологических изменений в легких на фоне клинической симптоматики пневмонии, то проводится КТ. При вирусных пневмониях нередко обнаруживаются поражения легких по типу матового стекла, которые не регистрируются при рентгенологическом исследовании.
- Бактериологическое исследование отобранного секрета нижних дыхательных путей. Выполняется бактериальный посев, позволяющий точно идентифицировать инфекционного возбудителя.
Чем опасна пневмония
Тяжелые или запущенные формы пневмонии осложняются рядом заболеваний и состояний. И госпитальные, и амбулаторные пневмонии могут осложниться сепсисом, плевральным выпотом, эмпиемой (значительное скопление гноя) и абсцессом. Также существует риск развития острого респираторного дистресс-синдрома – дыхательной недостаточности, которая характеризуется стремительным началом воспалительного процесса в легких.
При госпитальных пневмониях также возрастает риск развития осложнений со стороны сердечно-сосудистой, выделительной и нервной систем (перикардиты, миокардиты, менингит, нефрит и другие заболевания). Раннее начало эмпирической терапии внутрибольничной терапии с грамотным подбором антибактериальных препаратов (которые эффективны в отношении устойчивых штаммов патогенов) заметно улучшает прогнозы и снижает вероятность развития осложнений.
Заключение
Несмотря на нахождение пациента в стенах медицинского учреждения, госпитальные пневмонии – серьезная угроза здоровью и жизни больного. Главным образом, это связано с риском заражения устойчивыми к антибиотикам штаммами, которые относительно часто циркулируют в госпиталях. По этой причине врачи часто вынуждены прибегать к эмпирическому лечению больного (не дожидаясь данных диагностики). При этом лечение госпитальной пневмонии корректируется спустя 2-3 суток с появлением результатов исследований и данных относительно эффективности изначально принятой тактики лечения.
Смертность от внутрибольничных пневмоний все еще остается высокой, представляя серьезную медицинскую проблему. При этом нужно учитывать и тот факт, что не все смертельные случаи обусловлены только пневмонией. Многие из случаев смерти связаны с другими фоновыми заболеваниями, которые существенно снижают вероятность благоприятного прогноза.
Источники
- Kalil AC, Metersky ML, Klompas M, et al: Management of adults with hospital-acquired and ventilator-associated pneumonia: 2016 clinical practice guidelines by the Infectious Diseases Society of America and the American Thoracic Society. Clinical Infectious Diseases 63(5):e61–111, 2016.
- Ko RE., Min KH., Hong SB., Baek AR., Lee HK., Cho WH., Kim C., Chang Y., Lee SS., Oh JY., Lee HB., Bae S., Moon JY., Yoo KH., Jeon K. Characteristics, management, and clinical outcomes of patients with hospital-acquired and ventilator-associated pneumonia: a multicenter cohort study in Korea. //Tuberc Respir Dis (Seoul) - 2021














