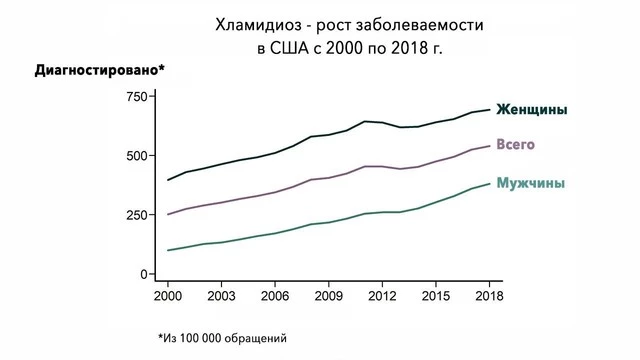
Что такое «хламидиоз»?
Болезнь хламидиоз – это распространенная инфекция, которую вызывают бактерии родов Chlamydia и Chlamydophila. Особенность этих микроорганизмов состоит в их способности к размножению только внутри клеток.
Бактерии внедряются в определенные клетки эпителия слизистых оболочек и разрушают их. Хламидии довольно широко распространены, могут атаковать самые разные органы и, помимо человека, способны заражать многих животных, птиц, членистоногих и даже растения. У человека хламидиоз чаще всего проявляется как инфекция мочеполовых путей.
Пути заражения
Чаще всего человек сталкивается с хламидиями при незащищенном половом контакте: генитальном, орально-генитальном или анальном (рис. 1). Так передаются бактерии Chlamydia trachomatis, причина мочеполового хламидиоза.
В первую очередь в этом случае возникает уретрит – воспаление мочеиспускательного канала, а у женщин в процесс может вовлекаться и шейка матки. При нетрадиционных сексуальных контактах могут поражаться прямая кишка и слизистая глотки.
Вертикальный путь передачи – это возможность заражения плода при попадании хламидий с током крови через плаценту, а также при естественном родоразрешении. При этом воспаление нижних отделов мочеполового тракта развивается чаще у девочек. Возможны также поражения глаз новорожденных с распространением инфекции через носослезный проток на слизистую носа, глотки, орган слуха, возникновение хламидийных пневмоний.
Контактно-бытовой способ передачи заболевания встречается редко. Возможен в семьях, где не соблюдаются санитарно-гигиенические условия (члены семьи пользуются общими мочалками и полотенцами). Риск заразиться урогенитальным хламидиозом таким способом больше у девочек из-за особенностей строения женских половых органов. Заболеть хламидийным конъюнктивитом можно при переносе инфекции с половых органов на слизистую глаз через загрязненные руки или полотенца.
Аэрогенный способ передачи (через воздух) характерен для инфекций, вызванных возбудителем орнитоза – Chlamydophila psittaci. Заражение «попугайной болезнью» происходит от домашних, комнатных и диких птиц. Проявляется инфекция повышением температуры, поражением дыхательной системы в виде трахеобронхитов, пневмоний и нервной системы. Возможно также попадание инфекции в кишечник. Заразиться хламидиозом можно и от млекопитающих, например, коров. В этом случае виновником болезни будет бактерия Chlamydophila pecorum.
Воздушно-капельным путем от человека к человеку передается бактерия Chlamydophila pneumoniae. Она вызывает ОРЗ, ангины, фарингит и пневмонию.
Кто в группе риска?
Основные факторы риска заражения хламидиозом:
- незащищенный секс, частая смена половых партнеров;
- снижение иммунитета;
- профессия, связанная с повышенным риском орнитоза (ветеринария, животноводство и др.) или наличие домашней птицы;
- наличие других половых инфекций – гонореи, сифилиса, трихомониаза.
Любой, кто занимается сексом, может заразиться хламидиозом при незащищенном вагинальном, анальном или оральном сексуальном контакте. Однако наиболее высокий риск заражения наблюдается среди молодых людей в возрасте до 24 лет. Мужчины, практикующие однополый секс, также подвержены большому риску, поскольку хламидиоз может передаваться через оральный и анальный половой контакт.
Разновидности болезни
Течение хламидиоза может быть бессимптомным и с клиническими проявлениями. Время от момента заражения до появления первых признаков болезни – от 5 до 30 дней. Острую форму хламидиоза диагностируют редко, она проявляется отчетливыми симптомами в период до 2 месяцев после заражения. Учитывая слабую выраженность симптомов, хламидиоз чаще бывает хроническим.
Существуют мочеполовые и экстрагенитальные формы заболевания. Хламидийные инфекции нижних отделов мочеполового тракта принято считать неосложненными. К ним относятся:
- специфические поражения мочеиспускательного канала у мужчин и женщин;
- воспаления влагалища и наружных половых органов у женщин (вагинит, вульвовагинит);
- воспаление мочевого пузыря;
- воспаление шейки матки у женщин (цервицит).
У женщин инфицирование матки и маточных труб провоцирует спаечный процесс, возможно воспаление мочевого пузыря. У мужчин хламидийная инфекция достигает семенных пузырьков, предстательной железы, яичек с придатками и нарушает процесс формирования полноценных сперматозоидов.
При хламидиозе, вызванном некоторыми штаммами Chlamydia trachomatis, развивается венерическая лимфогранулема со специфическим поражением паховых, бедренных, подвздошных и глубоких тазовых лимфатических узлов. Поражение лимфатических узлов чаще одностороннее, может сопровождаться нагноением и изъязвлением, образованием грубых рубцов в области малого таза.
При экстрагенитальных формах хламидиоза поражаются глаза, полость рта и глотки, прямая кишка, легкие. Тяжелое специфическое поражение органа зрения называют «трахомой». Она вызывается определенными штаммами хламидий. При этом могут поражаться слизистая глаза, хрящевая часть век, роговица с формированием рубцов и нарушением зрения вплоть до слепоты.
Хламидиоз – не безобидная болезнь
Хламидиоз опасен своими осложнениями как со стороны мочеполовой системы, так и со стороны других органов – глаз, суставов, легких. Женское и мужское бесплодие, снижение остроты зрения, деформация суставов с нарушением функции, пневмонии у детей с риском для жизни – наиболее грозные и неприятные из них. Осложнения могут быть обратимыми и необратимыми, поэтому важна профилактика заболевания.
Среди осложненных урогенитальных хламидиозов: специфические воспаления органов малого таза у женщин (эндометрит, сальпингоофорит, пельвиоперитонит) и поражение яичек и их придатков у мужчин (орхит, орхоэпидидимит).
Перигепатит или синдром Фитц-Хью-Кертиса – это редкое осложнение хламидиоза, при котором воспаляется капсула печени, образуются спайки. В этом случае человек ощущает боль в верхней части живота, усиливающуюся при вдыхании и кашле.
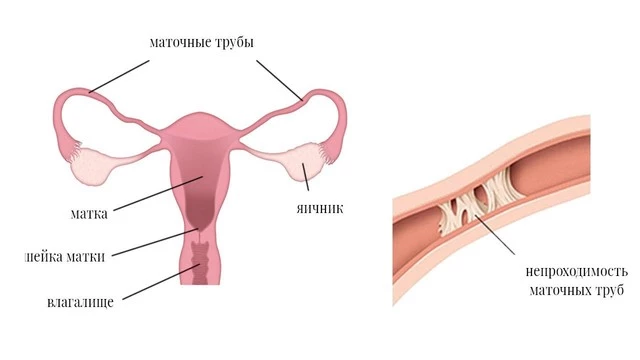
Важно! Главное осложнение хламидиоза у женщин – бесплодие из-за непроходимости маточных труб. Если инфекция вызывает воспалительные процессы в органах малого таза, в трубах могут образоваться спайки, что помешает яйцеклетке пройти через них и попасть в матку (рис. 2). Около 15–20 % женщин, переболевших хламидиозом, имеют стойкое бесплодие. Кроме того, хламидиоз может стать причиной внематочной беременности.
Симптомы
Локальное воспаление нижних отделов мочеполового тракта часто протекает со стертыми симптомами или вообще без симптомов, что способствует постепенному переходу инфекции на внутренние половые органы. Человек просто не знает, что болен, и не обращается к врачу. Симптомы хламидиоза проявляются лишь у 10% мужчин и у 5–30% женщин.
Признаки хламидиоза, если они есть, зависят от локализации патологического процесса и длительности инфекции. Они несколько отличаются у женщин, мужчин и детей. При этом симптомы заболевания при урогенитальном хламидиозе во многом аналогичны признакам, которые возникают при других инфекциях, которые передаются половым путем.
Для мочеполовых хламидиозов у женщин характерны:
- стертое течение;
- наличие скудных выделений из половых путей и уретры с примесью слизи;
- зуд и дискомфорт в области наружных половых органов;
- дизурические явления – легкая болезненность и зуд в мочеиспускательном канале в покое и при мочеиспускании, частые позывы;
- признаки воспаления шейки матки при осмотре влагалищным зеркалом – слизисто-гнойные выделения из цервикального канала, нарушение целостности слизистой шейки матки;
- боли в нижней части живота, небольшое повышение температуры, сбои менструального цикла, формирование непроходимости маточных труб и спаечных процессов в малом тазу;
- невозможность зачатия и вынашивания ребенка.
При хламидиозе нижних отделов мочеполовых путей у мужчин возможны такие симптомы:
- скудные слизистые или слизисто-гнойные выделения из мочеиспускательного канала, чаще по утрам или при надавливании на головку полового члена, слипание губок уретры;
- зуд, дискомфорт при мочеиспускании по ходу мочеиспускательного канала, учащенные позывы помочиться;
- изменения в моче в виде нитей, хлопьев, частиц слизи и помутнения мочи при мочеиспускании в чистую стеклянную посуду.
При восходящей хламидийной инфекции у мужчин возможны боли в промежности, надлобковой зоне и в области крестца с иррадиацией в пах и мошонку. При воспалении яичка с придатком возникает болезненность в области мошонки, увеличение размеров мошонки, покраснение кожи над ней, повышение местной и общей температуры. При отсутствии полноценного лечения возникают проблемы с эрекцией, преждевременная эякуляция, нарушение сперматогенеза, развивается мужское бесплодие.
Симптомы хламидиоза у детей могут проявиться в период первого года жизни ребенка при инфицировании от матери. У 50 % детей, рожденных от инфицированных матерей, развиваются симптомы офтальмохламидиоза: отек и покраснение век, сужение глазной щели, отделяемое из глаз. При вовлечении в процесс роговицы возможно необратимое ухудшение зрения.
У 10–20% детей, рожденных от матерей с урогенитальным хламидиозом, регистрируют респираторный хламидиоз в виде воспаления слизистой оболочки носа, носоглотки, бронхов, пневмонии. Внутриутробные хламидийные воспаления легких у новорожденных могут заканчиваться летальным исходом.
Возможно также длительное бессимптомное течение хламидийной инфекции у детей – до нескольких лет.
Хламидиоз мочеполовых органов в детском возрасте тоже встречается. Проявляется он болезненными и частыми мочеиспусканиями, покраснением кожи и слизистых наружных половых органов, воспалительными изменениями в анализе мочи. Редко возможны выделения из мочеиспускательного канала и влагалища.
В медицинской практике бывает сложно выявить источник заражения мочеполовым хламидиозом у детей. Связано это с возможностями инфекции проявляться через несколько лет после заражения, которое может передаться от матери в родах, при заражении контактным путем в быту через общие полотенца и мочалки, а также быть вызвано ранним началом половой жизни подростков.
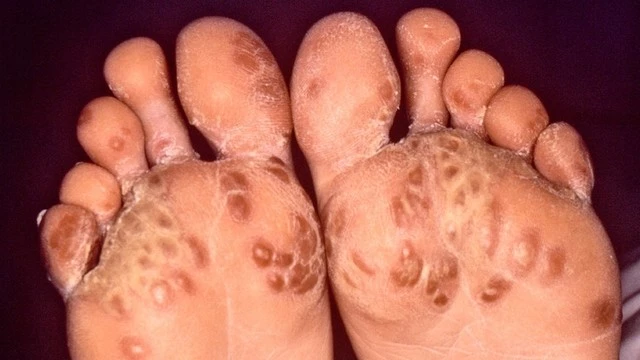
Существует особая форма хламидийной инфекции – болезнь Рейтера. Она сочетает в себе несколько признаков:
- Уретрит.
- Конъюнктивит.
- Суставной синдром - могут поражаться крупные и мелкие суставы конечностей, позвоночник с выраженным болевым синдромом и формированием необратимой деформации суставов при несвоевременно начатом лечении.
При болезни Рейтера также встречаются поражения кожи стоп и ладоней, головки полового члена (рис. 3).
Диагностика
Симптомы мочеполового хламидиоза очень похожи на проявления других инфекций, которые передаются половым путем. Лечение этих заболеваний разное, поэтому нужна качественная диагностика хламидиоза.
«Золотой» стандарт верификации этой инфекции на современном этапе – обнаружение ДНК хламидий методом полимеразной цепной реакции (ПЦР). Биологическим материалом для ПЦР-исследования могут быть соскобы слизистой мочеиспускательного канала и шейки матки, конъюнктивы, прямой кишки, а также проба моча или семенной жидкости. Для взятия соскоба из урогенитального тракта используются одноразовые стерильные зонды в виде «щеточек», чтобы произвести забор эпителиальных клеток, так как хламидии – внутриклеточные микроорганизмы. ПЦР – высокочувствительный метод диагностики хламидиоза, поэтому в течение 14 дней до исследования пациент не должен принимать антибактериальные препараты. Если по какой-либо причине это произошло, исследование лучше отсрочить.
Метод культуральной диагностики заключается в выделении возбудителя из исследуемого материала после заражения куриных эмбрионов или культуры клеток. Широкого практического применения этот метод не нашел из-за высокой стоимости исследования, технических сложностей и длительного срока получения результата. Метод иммуноферментного анализа (ИФА) – косвенная диагностика хламидиоза, так как выявляет антитела (иммуноглобулины классов G, M и А) к хламидиям в сыворотке крови пациента. По результатам этого исследования можно сделать выводы о наличии свежей или перенесенной в прошлом инфекции или ее отсутствии. ИФА применяют в следующих ситуациях:
- планирование деторождения;
- профилактическое обследование беременных;
- обследование детей для исключения бессимптомного носительства хламидиоза;
- обследование половых контактов пациентов с хламидиозом.
Также ИФА назначают, когда существуют технические сложности в заборе патологического материала. Например, при пневмонии или воспалении органов мошонки.
Важно! Выявление положительного результата иммуноглобулина G к хламидиям при отрицательном значении иммуноглобулина М не считается основанием для назначения лечения и выставления диагноза хламидиоз.
Лечение заболевания
Лечение хламидиоза проводят комплексно, индивидуально, с учетом длительности инфицирования, локализации процесса, наличия осложнений. Важно понимать, что при мочеполовом хламидиозе обязательное обследование и лечение должны проходить все половые партнеры, желательно в одно время, для избежания повторных заражений. Если у одного из партнеров хламидиоз после полноценного обследования не выявился, то рекомендуют профилактическое лечение при давности половых связей в течение месяца до момента исследования.
Антимикробная терапия
Хламидия – это патогенная бактерия, поэтому хламидиоз требует обязательного назначения антибиотиков. Хламидии чувствительны к терапии тетрациклинами, макролидами и фторхинолонами. Лечение детей и беременных допустимо антибактериальными препаратами из группы макролидов.
Длительность антибактериальной терапии зависит от наличия осложнений инфекции (орхоэпидидимит, простатит, сальпингоофорит) и давности заражения. При свежих неосложненных хламидиозах длительность приема антибиотиков обычно составляет 7–10 дней. При осложненных формах заболевания, специфическом артрите (болезни Рейтера) длительность антибактериальной терапии может составить до 28 дней с последовательным применением двух антибиотиков.
Возбудители хламидиоза, как и других бактериальных инфекций, способны вырабатывать устойчивость к антибиотикам. Количество резистентных штаммов хламидий растет, поэтому при повторном заражении аналогичная терапия может оказаться неэффективной.
Иммуномодулирующая терапия
Иммунные препараты не являются базовыми средствами в лечении хламидиозов. В современные клинические протоколы по хламидийным инфекциям они не входят.
Лечение в домашних условиях и стационарах
В большинстве случаев неосложненного хламидиоза терапия проводится амбулаторно таблетированными препаратами.

При осложнениях в виде воспалительных заболеваний матки и придатков, орхоэпидидимите, хламидийных пневмониях и инфекциях у новорожденных требуется лечение в профильных стационарах. В этих случаях применяют интенсивное лечение инъекционными формами лекарств, используется физиотерапия.
Иногда применяют патогенетические и симптоматические подходы к лечению. Это связано с тем, что хламидии – внутриклеточные микроорганизмы. Они способны в исходе воспаления давать рубцевание и спаечные процессы в органах малого таза. Хламидийные артриты протекают с выраженным болевым синдромом со стороны суставов. Поэтому в таких случаях назначают протеолитические ферменты, противовоспалительные и обезболивающие средства.
Важно! После лечения хламидиоза важно провести контрольное обследование пациента и партнеров с использованием ПЦР-метода. При этом контроль терапии рекомендуют сделать не ранее, чем через месяц после завершения приема антибактериальных препаратов. Если у пациента нет жалоб, клинических проявлений болезни, а результаты анализов отрицательные, это подтверждает выздоровление пациента.
Диета
Нужна ли особая диета при терапии хламидиоза? Как правило, нет. Рекомендуют питание, которое содержит сбалансированное и достаточное количество витаминов, минералов, белков, жиров и углеводов.
Для уменьшения токсического действия антибиотиков на печень не рекомендуется принимать жирную, копченую, жареную пищу, газированные напитки, соусы, кетчупы и майонезы. Запрещается употребление алкоголя.
Суточная калорийность пищи должна составлять 2000–2500 ккал. Предпочтительно питание малыми порциями 5–6 раз в сутки. Объем употребляемой жидкости – 1,5 л в сутки, лучше равномерными порциями, желательно до 6 часов вечера.
Профилактика
Индивидуальная профилактика хламидиоза и его осложнений включает:
- отказ от случайных и незащищенных половых связей;
- своевременное полноценное обследование и лечение при минимальных признаках мочеполовых инфекций пациента и его половых контактов;
- ежегодное полноценное профилактическое обследование у гинеколога или уролога.
Перед планированием беременности обратитесь к врачу для исключения половых инфекций.
Заключение
Выполнение своевременной диагностики, лечения и профилактики хламидиоза, обращение к врачам за помощью поможет избежать нарушений репродуктивного здоровья и необратимых последствий хламидиоза.
Если появились подозрения на заболевание, сразу обращайтесь к специалисту. По желанию обследоваться на наличие хламидиоза и других половых инфекций можно анонимно.
Источники
- И. Мавров. Половые болезни. Энциклопедический справочник. Издательство «АСТ-ПРЕСС», Киев, Москва, 1994 г.
- Хламидийные инфекции: биология возбудителей, патогенез, клиника, диагностика, лечение, профилактика. Киев, 2006 г.













