Определение болезни
Корь — острое инфекционное заболевание, которое вызывает РНК-содержащий вирус из рода Morbillivirus. Он отличается низкой устойчивостью во внешней среде. При комнатной температуре сохраняет свою активность в течение 24–48 часов. Быстро погибает при высушивании, нагревании до 50°C, воздействии ультрафиолетового излучения.
Первые подробные описания признаков кори появились в XVII веке, хотя само заболевание было хорошо знакомо человечеству с глубокой древности. В те времена болезнь нередко называли «детской чумой», так как у взрослых она практически не наблюдалась. Это объяснялось тем, что более 90% людей переносили инфекцию в раннем возрасте — начиная с младенчества и до 10 лет.
Корь легко передается от одного человека другому, поэтому в прошлом ее эпидемии возникали регулярно. У многих детей болезнь протекала с развитием серьезных осложнений, которые приводили к смерти.
Вирус кори выделили и описали в 1954 году. Спустя девять лет была создана первая противокоревая вакцина. К 1990 году в большинстве стран около 80% населения прошло вакцинацию против кори. Благодаря этому началось устойчивое снижение числа заболевших. Если в 1983 году в мире было зарегистрировано около 4 млн случаев заболевания, то в 1990 году — 800 000¹. Значительно снизился и показатель смертности.
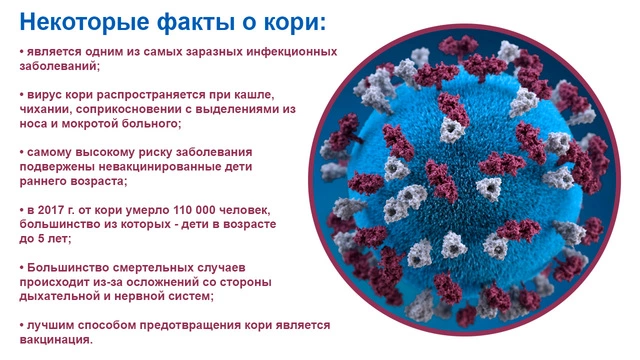
Непривитый ребенок проконтактировал с больным корью. Что делать?
«Непривитому ребенку, не достигшему возраста вакцинации (3-12 месяцев), вводится иммуноглобулин. Сделать это нужно не позднее 3-5-го дня от момента контакта с больным. Ребенку старше 12 месяцев, непривитому ранее по каким-либо причинам или привитому однократно, проводится постконтактная профилактика живой противокоревой вакциной — в течение 72 часов от контакта с больным».
Корь и сегодня продолжает оставаться серьезной проблемой. Эта инфекция «повзрослела» и теперь нередко поражает не только детей, но и взрослых людей. Последняя крупная вспышка кори была зарегистрирована практически во всех странах в 2017–2018 годах. Эксперты Всемирной организации здравоохранения во многом связывают ее возникновение со снижением уровня вакцинации населения. Этому в немалой степени способствовало движение «антипрививочников».

Недоверие населения к вакцинации ВОЗ в 2019 году назвала одной из глобальных проблем современного здравоохранения.
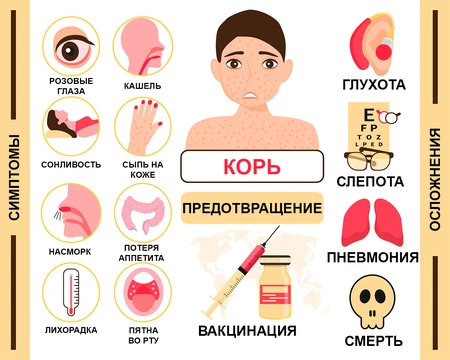
Симптомы кори
В клинической картине коревой инфекции выделяют:
- инкубационный период — время от момента заражения до появления первых признаков недомогания;
- продромальный период — появление общих симптомов, которые характерны для многих вирусных заболеваний;
- кожные высыпания;
- реконвалесценция — выздоровление.

Инкубационный период длится от 7 до 17 дней. Он может увеличиться до 21–28 дней в случае профилактического введения гамма-глобулина.
Для кори характерно острое начало. Повышается температуры тела и появляются признаки интоксикации организма:
- головная боль;
- общая слабость;
- снижение аппетита;
- нарушения сна.
Через несколько часов к перечисленным симптомам присоединяется сухой кашель, насморк со слизисто-гнойным отделяемым. Развивается конъюнктивит — воспаление слизистой оболочки глаз. Яркий свет вызывает ощущение дискомфорта в глазах. Этот симптом называется светобоязнью. При осмотре выявляют покраснение и отечность слизистой оболочки глотки, возможно увеличение лимфатических узлов.
В некоторых случаях при кори могут наблюдаться признаки диспепсии:
- тошнота, рвота;
- размягчение каловых масс;
- отрыжка воздухом;
- изжога.
Температура держится от 3 до 5 дней. Затем она снижается, и состояние человека улучшается. Но на следующий день температура повышается снова, общая слабость, кашель, насморк и светобоязнь усиливаются. При осмотре ротовой полости в этот момент можно обнаружить специфический симптом кори — пятна Бельского-Филатова-Коплика. Они располагаются на слизистой оболочке щек в области малых коренных зубов и приобретают вид «манной крупы» — мелкие беловатые точки, которые слегка возвышаются над поверхностью слизистой. Одновременно с ними на поверхности мягкого и твердого неба становятся хорошо заметными мелкие красные пятна неправильной формы — энантема. С появлением кожных высыпаний энантема и пятна Бельского-Филатова-Коплика исчезают.
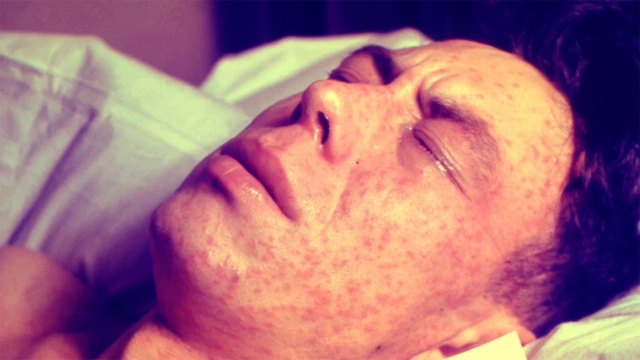
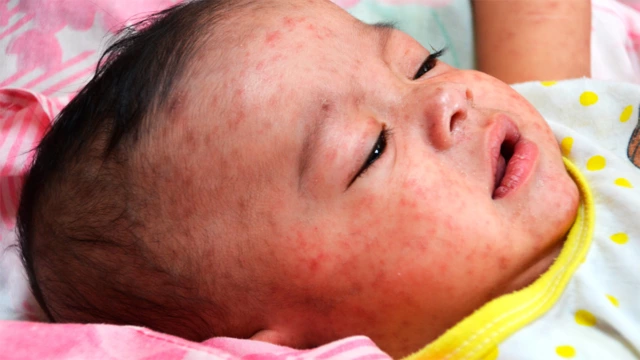
С началом периода высыпаний температура тела еще больше повышается, выраженность симптомов интоксикации и катаральных проявлений усиливается. Основной признак коревой инфекции — четкая последовательность возникновения сыпи. В первый день она появляется на голове и шее, на второй — спускается на плечи и туловище, на третий — охватывает кожу конечностей.
«Привет» от кори
«Перенесенная корь может сказаться на здоровье человека через несколько лет. Возможно формирование хронического энцефалита (медленная инфекция кори в центральной нервной системе). Это состояние сопровождается головной болью, вялостью, быстрой утомляемостью, нарушением памяти. Возможно снижение интеллекта, появление эпилептических припадков».
Элементы сыпи при кори проявляются ярким розовым или красным цветом, слегка возвышаются над поверхностью кожи. Они могут сливаться, образовывая при этом достаточно крупные фигуры, отделенные друг от друга участками неизмененной кожи.
Примерно через 7–10 дней от появления первых признаков заболевания начинается период реконвалесценции. Элементы сыпи бледнеют, и на их месте остаются пятна светло-коричневого цвета, которые сохраняются на протяжении 5–7 дней. Регресс высыпаний происходит в порядке, обратном их появлению, то есть идет снизу вверх. Температура тела снижается, общее состояние быстро улучшается.
В период реконвалесценции наблюдается значительное ослабление защитных сил организма. В результате этого резко возрастает риск развития других вирусных или бактериальных заболеваний.
Как отличить корь от других заболеваний
Корь необходимо дифференцировать от других инфекционных заболеваний, которые также протекают с возникновением кожной сыпи и, прежде всего, от краснухи (табл. 1).
Лечение кори
Корь в большинстве случаев лечится в домашних условиях. Госпитализация показана только при тяжелом течении заболевания, развитии осложнений.

На протяжении всего периода лихорадки рекомендуется соблюдать постельный режим. Важно избегать яркого света, соблюдать тщательную гигиену полости рта.
Лечение направлено на предотвращение осложнений и облегчение симптомов болезни. Для устранения проявлений интоксикации необходимо обильное теплое питье — минеральная вода без газа, настой шиповника, травяные чаи, морс, компот. При тяжелом протекании может потребоваться дезинтоксикационная терапия — внутривенное введение растворов глюкозы и солевых растворов, прием витаминов. По показаниям используют антигистаминные, отхаркивающие и нестероидные противовоспалительные средства.
Интерфероны и нормальный иммуноглобулин человека используют в терапии тяжелых форм коревой инфекции. Они наиболее эффективны при назначении на ранних стадиях болезни. Лечение бактериальных осложнений проводится антибиотиками широкого спектра действия.
Корь у взрослого и у ребенка — отличия
Клиническая картина кори у детей и взрослых отличается характерными особенностями, которые представлены в таблице 2.
Корь у детей протекает в более легкой форме, чем у взрослых. Пока специалисты не могут однозначно объяснить это явление. Возможно, оно связано с особенностями иммунного ответа организма ребенка. У детей активно функционирует вилочковая железа, в которой происходит дифференцировка особых клеток — Т-лимфоцитов. Они играют важную роль в защите организма от различных микроорганизмов, в том числе и от вирусов. Но после 5–6 лет активность вилочковой железы снижается, а к 30–40 годам она практически полностью замещается жировой тканью и перестает выполнять свои функции.
Кроме того, у детей младшего возраста в крови количество лимфоцитов, преобладает над количеством нейтрофилов. В возрасте 5–6 лет происходит так называемый перекрест лейкоцитарной формулы. В результате в крови увеличивается содержание нейтрофилов и уменьшается количество лимфоцитов. Нейтрофилы дают защиту от бактериальных инфекций, а лимфоциты — от вирусных. Возможно, с этим обстоятельством связано более тяжелое протекание кори у взрослых людей.
Пожизненный иммунитет
«У детей, переболевших корью или получивших полный курс вакцинации, формируется стойкий иммунитет к этому заболеванию».
Осложнения кори
Вирус кори подавляет активность иммунной системы человека. Это становится причиной повышенного риска развития многих инфекционно-воспалительных осложнений, которые могут быть вызваны как вирусами, так и бактериями.
Корь чаще всего осложняется развитием среднего отита (7–9 % заболевших) и пневмонии (1–6 % заболевших)⁴. У детей младшего возраста коревая инфекция провоцирует развитие ларингита — воспаления гортани. На его фоне нередко развивается состояние ложного крупа, которое сопровождается приступами удушья и требует оказания экстренной медицинской помощи.
Опасными осложнениями кори являются:
- менингит — воспаление мягкой мозговой оболочки;
- менингоэнцефалит — воспалительный процесс, который поражает головной мозг и его мягкую оболочку;
- полиневриты — поражение нервных стволов, которое становится причиной параличей и парезов нижних конечностей.
Отсроченное осложнение
Одно из самых опасных осложнений кори может развиться через несколько лет после перенесенного заболевания. Это атрофия головного мозга — постепенная гибель нейронов и разрушение связей между ними. Клиническая картина разворачивается медленно. Первоначально отмечаются изменения характера, затем становится заметным регресс мозговых функций, возможно возникновение судорожных припадков. Риск развития атрофии головного мозга значительно выше у детей, которые перенесли корь в возрасте до 12 месяцев.
Пути заражения и группы риска
Источником коревой инфекции становится зараженный человек. Выделение вируса начинается уже за 1–2 дня до появления первых признаков недомогания и длится 4 дня от появления кожных высыпаний. Иногда человек может оставаться заразным для окружающих дольше — до 10 дней от момента появления сыпи. При коревой инфекции бессимптомное носительство не наблюдается.
Заражение осуществляется воздушно-капельным путем при общении, чихании и кашле. Контактно-бытовый путь передачи инфекции при кори исключается, так как возбудитель крайне неустойчив в окружающей среде.
Во время болезни у беременных женщин вирус кори может проникнуть через плацентарный барьер и инфицировать плод. Такой путь передачи инфекции называется трансплацентарным.

Восприимчивость к кори близка к 100%. И если человек ранее не болел корью и не получил прививку, то при контакте с больным он заболеет почти наверняка.
После перенесенного заболевания формируется стойкий иммунитет на всю жизнь.
До начала массовой иммунизации основными характеристиками эпидемиологического процесса при кори были:
- массовые вспышки заболевания, которые повторялись с периодичностью 2–5 лет;
- пик заболеваемости приходился на зимне-весенний период;
- инфекция была преимущественно у детей в возрасте от 1 года до 5 лет².
В настоящее время наблюдается резкое снижение случаев заболевания, отсутствует выраженная сезонность и периодичность. Корь продолжают считать детской инфекцией, так как чаще она диагностируется у детей в возрасте до 10 лет. Но в общей структуре заболевших отмечается увеличение числа подростков и взрослых людей.
Вакцинация
В России плановая вакцинация против кори проводится одновременно с вакцинацией от других детских инфекций — эпидемического паротита и краснухи. Первую прививку делают малышам в возрасте 12 месяцев. В это время в их организме практически полностью исчезают защитные антитела, которые они получили от матерей. Ревакцинацию выполняют перед поступлением ребенка в школу — в 6 лет.
Плановая вакцинация против кори также проводится всем взрослым до 35 лет, если ранее они не болели корью и не делали прививку.

Прививка против кори обычно хорошо переносится. Могут быть побочные эффекты — незначительное повышение температуры тела и легкая болезненность в месте инъекции.
Ревакцинация — раз в 10 лет
Результаты некоторых исследований показывают, что через 10 лет после вакцинации в крови у 30–40% людей уровень антител снижается настолько, что организм уже не может обеспечить защиту против кори¹. Поэтому взрослым рекомендуется проводить ревакцинацию каждые 10 лет. Особенно важна она для работников сферы образования, коммунального хозяйства, социальной защиты, здравоохранения.
Диагностика кори
Катаральные симптомы, появление пятен Бельского-Филатова-Коплика и энантемы, характерная этапность распространения кожных высыпаний — основные признаки, которые позволяют врачу поставить правильный диагноз. Для его подтверждения проводят определение типа вируса методом полимеразной цепной реакции. Материал для анализа — мазок со слизистой носа или глотки — берут на 1–3 день после появления высыпаний. Подтвердить диагноз также позволяет иммуноферментный анализ, который определяет в крови антитела к вирусу. Эти методы лабораторных исследований в клинической практике используются редко, только в случае атипичного течения заболевания и затрудненной диагностики.
В общем анализе крови при кори выявляют изменения, которые характерны для вирусных заболеваний:
- небольшая лейкопения — снижение количества лейкоцитов;
- увеличение скорости оседания эритроцитов — свидетельствует об активном воспалительном процессе;
- лимфоцитоз — повышенный уровень лимфоцитов.
При присоединении бактериальных осложнений в крови повышается количество лейкоцитов — возникает лейкоцитоз, увеличивается содержание нейтрофилов.
При кори обязательно выполняют биохимический анализ крови и общий анализ мочи. Они помогают своевременно выявить возможные осложнения со стороны печени и почек.
При наличии показаний проводят и другие виды лабораторных и инструментальных исследований:
- электрокардиографию;
- рентгенографию органов грудной клетки;
- анализ спинномозговой жидкости.
Классификация
Корь может протекать очень тяжело и потребовать неотложной помощи. Важно знать, что болезнь бывает не только типичной, но и атипичной формы:
- Митигированная (ослабленная) корь. Заболевание развивается у людей, которым с целью профилактики в самом начале инкубационного периода был введен противокоревой гамма-глобулин. Реже оно наблюдается у ранее привитых лиц, у которых не произошла выработка полноценного иммунного ответа. При этой форме заболевания интоксикация и катаральные симптомы кори выражены слабо, сыпь неяркая и необильная, пятна Бельского-Филатова-Коплика нередко отсутствуют.
- Абортивная корь. Начинается так же, как и типичная форма кори. Но температура держится не более двух дней. Кожные высыпания отмечаются только на голове и туловище, не затрагивают конечности.
- Геморрагическая корь. Крайне тяжелая форма заболевания, которая может закончиться летальным исходом. Характеризуется подъемом температуры тела до очень высоких значений, выраженной интоксикацией, появлением кровоизлияний на коже и слизистых оболочках. Возможно появление крови в моче — гематурия.
- Гипертоксическая корь. Температура тела повышается до 40–41°C. Быстро ухудшается общее состояние. Появляются и нарастают признаки сердечно-сосудистой недостаточности — снижение артериального давления, резкое учащение числа сердечных сокращений, бледность кожных покровов, холодный пот. Возможно развитие нейротоксикоза — токсического поражения центральной нервной системы. Его признаками являются головная боль, тошнота, повторная рвота, нарушения сознания, судороги³.
Прогноз и профилактика
При неосложненном течении кори прогноз благоприятный. Заболевание заканчивается полным выздоровлением с формированием стойкого пожизненного иммунитета. После исчезновения сыпи каких-либо косметических дефектов на коже не остается. При возникновении коревого менингоэнцефалита прогноз может стать неблагоприятным. Особенно сложное течение кори отмечается у людей с ВИЧ-инфекцией. У них заболевание часто принимает тяжелые формы, сопровождается развитием серьезных осложнений и часто заканчивается летальным исходом.
Лучшая защита от кори — плановая вакцинация. Здоровому человеку (если он не болел корью и не вакцинирован) после контакта с больным проводят экстренную профилактику. Она может выполняться двумя способами:
- вакцинация живой коревой вакциной — проводится в течение первых 72 часов после контакта;
- введение нормального иммуноглобулина человека — инъекцию делают в течение первых пяти суток от момента контакта с больным.
Экстренная профилактика особенно важна для детей младше 5 лет и взрослых людей с ослабленным иммунитетом.
Для предотвращения распространения кори детей из организованных коллективов разобщают на 17 дней. Отсчет идет от момента изоляции заболевшего ребенка. Если детям вводят гамма-глобулин, срок карантина увеличивают до 21 дня.
Заключение
Снизить вероятность распространения кори, уменьшить риск развития осложнений позволяет своевременная диагностика и правильное лечение. А массовая иммунизация населения помогает предотвратить заболеваемость. В случае с корью лучше привиться, чем пытаться получить естественный иммунитет.
Источники
- Корь. Википедия
- Тимченко В.Н., Каплина Т.А., Булина О.В. и др. Актуальные проблемы коревой инфекции. Педиатр, 2017 год. Т. 8. №3. С. 120–129.
- Яремушкина Я.М., Вдовина Е.Т., Котив С.И., Кускова Т.К. Алгоритм диагностики кори в сложной эпидемической ситуации. Анализ клинических данных // Инфекционные болезни: новости, мнения, обучение. №4. 2015 год.
- Иванова И.А., Понежева Ж.Б., Козлова М.С., Вдовина Е.Т., Цветкова Н. А. Особенности течения кори у взрослых. Медицинский научно-практический портал «Лечащий врач». 2018 год.

 Врач-педиатр
Врач-педиатр Детская клиника «РебенОК», врач-педиатр
Детская клиника «РебенОК», врач-педиатр













