Причины образования гемангиомы у ребенка
Основная причина — врожденные аномалии развития сосудов. Опухоли образуются из эндотелиальных клеток (из них растут сосуды) с инволюционным (то есть обратным) развитием. Клетки сосудистой стенки аномально разрастаются. Новообразование обычно растет в течение 6-12 месяцев, а затем инволюционирует — «рассасывается».
По наблюдениям ученых, до 50% гемангиом самостоятельно проходят к 5-летнему возрасту, до 70% — к 7 годам, и практически все — к 12 годам.
Этот вид опухоли всегда остается доброкачественным и не склонен к перерождению в злокачественный. Соответственно, они не прорастают в близлежащие ткани и органы, но при разрастании до большого размера сдавливают их. Тем самым могут нанести огромный вред организму и даже угрожать жизни:
- стать причиной сильного кровотечения;
- вызывать атрофию тканей;
- привести к дисфункции внутренних органов.
По этой причине врачи настоятельно рекомендуют родителям не дожидаться, пока опухоль самостоятельно пройдет, и показать грудничка специалисту.
Заболевание диагностируют у 10% младенцев, у девочек в 4 раза чаще. Риск образования выше у недоношенных детей с малой массой тела. Гемангиома у взрослых — явление редкое. В основном, это новообразования во внутренних органах, случайно выявленные при проведении УЗИ и не причиняющие пациенту никакого дискомфорта.

Как возникает заболевание
Существует около 10 теорий, как зарождаются гемангиомы. Единого мнения у ученых нет. Наиболее распространенная теория гласит, что зарождение чаще всего происходит на 6-10 неделе беременности — в этот период закладываются сосуды и возможны их аномалии.
Большинство ученых сходится во мнении, что первопричина — в воздействии вирусов. Проникая в кровь матери, они повреждают плацентарный барьер. Из-за этого клетки плаценты мигрируют в кожу зародыша. Активация роста опухоли происходит только после появления новорожденного на свет, которое сопровождается гормональным всплеском.
Накожное образование может локализоваться в любой части тела, гемангиома внутренних органов чаще всего поражает печень, почки, легкие, позвоночник. Более 80% клинических случаев приходится на поражения головы и шеи.
Фазы роста
- Пролиферация. Характеризуется активным ростом клеток и длится до полугода.
- Стабилизация. Активный рост завершается и новообразование приобретает четкие очертания. Фаза может длиться до 2 лет.
- Инволюция. Клетки опухоли начинают развиваться в обратном направлении, из-за чего она уменьшается в объеме. Длительность этого периода — от 3 до 9 лет.
10 факторов риска развития гемангиомы
1. Плацентарная гипоксия.
2. Многоплодная беременность.
3. Инфекция в I триместре беременности.
4. Аномальное развитие плаценты.
5. Отслойка и воспаление плаценты.
6. Гестоз (преэклампсия).
7. Обвитие пуповины.
8. Предлежание плаценты.
9. Повреждение плаценты при биопсии.
10. Возраст матери более 38 лет.
Симптомы
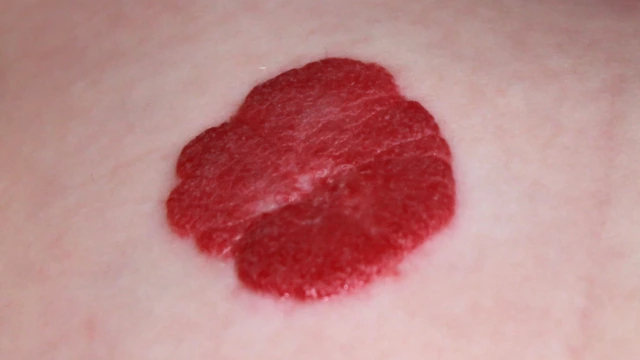
Размер образования может варьировать от 1-2 мм до обширных опухолей, которые состоят из нескольких сегментов. Накожные окрашены в различные оттенки красного цвета — от бледно-розового до винного. Область подкожной гемангиомы может быть синеватой, но зачастую не меняет свой цвет.
- На ощупь новообразование упругое и эластичное, возвышается над поверхностью кожи, безболезненное при пальпации.
- В фазе роста имеет размытые очертания, которые становятся более четкими и ровными по мере стабилизации новообразования.
- Если надавить на гемангиому, она становится бледной, а затем снова обретает изначальный оттенок.
- При расположении под кожей затрагивает мышцы, подкожную клетчатку и напоминает бугорок, который при надавливании сморщивается, а затем восстанавливает форму.
- Небольшие образования внутри органов чаще всего никак себя не проявляют. Заметные признаки (боль, нарушения функций органа) появляются при разрастании до 5 см и более.
Важно! Если на теле новорожденного обнаружено более 5 гемангиом кожи, с большой долей вероятности у него есть и внутренние поражения.
Видео 1. Гемангиома. Источник: YouTube-канал «Доктор Комаровский»
Классификация
По времени развития
Выделяют врожденные гемангиомы — они вырастают до максимального размера, еще когда младенец находится в утробе матери. Второй тип — инфантильные. Они растут у новорожденных в первые недели после появления на свет.
По локализации
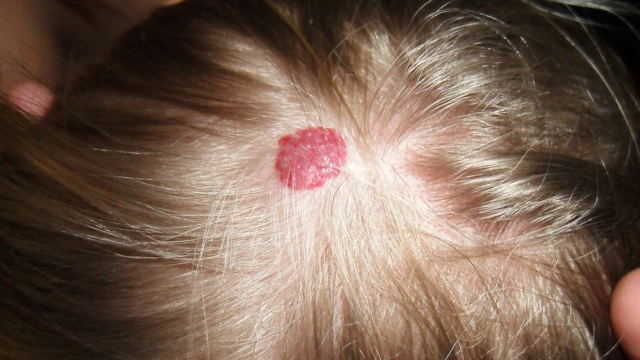
- Кожная. Образуется в верхнем слое кожи и чаще всего инволюционирует самостоятельно. Опасность представляют опухоли рядом с глазами, ушами, в паху и подмышках. В таких случаях предпочтительно хирургическое удаление гемангиомы.
- Паренхиматозная. Появляются во внутренних органах. Наиболее часто — в почках, надпочечниках, печени, яичниках, яичках, поджелудочной железе. Если есть риск внутреннего кровотечения, также необходимо удаление.
- Опорно-двигательного аппарата. Новообразование может локализоваться в позвоночнике, суставах, мышцах. Решение об удалении врач принимает на основании того, насколько опухоль мешает развитию скелета ребенка.
По структуре
- Капиллярная. Наиболее простой и безопасный вид, расположенный чаще всего на поверхности кожи. Образуется из капилляров.
- Венозная. Материалом для новообразования служат клетки венозных сосудов.
- Кавернозная. Образуется в подкожной клетчатке из более крупных сосудов. В основном такие опухоли поражают органы, которые требуют значительного снабжения кровью, — печень, почки, головной мозг.
- Комбинированная. Охватывают как кожные покровы, так и ткани внутренних органов.
- Рацемозная. Редкий и тяжелый вид заболевания. Образование охватывает волосистую часть головы, конечности. Представляет собой утолщение сосудов, в котором нередко образуются свищи.
По объему поражения
- Очаговые. Гемангиома расположена на небольшом участке.
- Многоочаговые. Включают несколько очагов поражения.
- Сегментарные. Охватывают целую анатомическую зону, например, грудную клетку.
Количество гемангиом может варьировать от 1-2 единиц размером в несколько миллиметров до сотен, расположенных на коже, слизистых оболочках и во внутренних органах. В редких случаях количество может достигать 1000.
Возможные осложнения
При комбинированных гемангиомах в 16% случаев возникают глубокие изъязвления. Язвы локализуются в кожных складках, паху, на губах, так как в этих участках повышена влажность кожи. После заживления возможно:
- образование рубца;
- изменение формы губы, уха;
- частичное разрушение хряща.
Из-за травмирования опухоли возникают кровотечения. В ряде случаев их сложно остановить. Еще одно распространенное осложнение — нарушение функций органа, рядом с которым расположено образование. При локализации в таких областях обязательно проводится лечение гемангиомы (чаще всего с ее удалением), чтобы избежать риска осложнений.
Наиболее опасна опухоль, расположенная:
- в области глаз — грозит развитием косоглазия или частичной потерей зрения;
- шеи — может сдавливать гортань, трахею и препятствовать дыханию;
- позвоночнике — становится причиной острых болей;
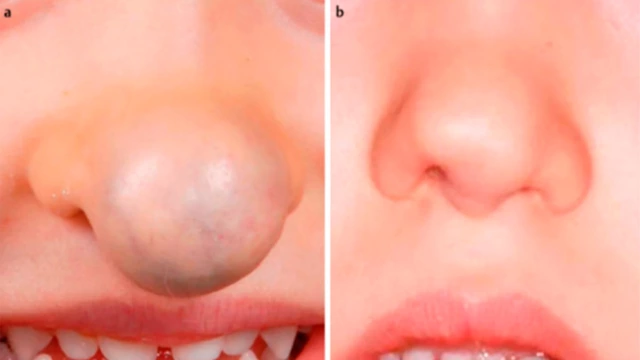
- носа и ушей — возможно разрушение носовых и ушных хрящей;
- в промежности, подмышках — из-за постоянного трения кожных покровов новообразование может кровоточить;
- в области крестца — осложнением может стать поражение спинного мозга с атрофией мышц на ногах, нарушениями работы кишечника, мочеполовой системы.

Диагностика гемангиом
Доктор проводит осмотр новообразования с применением увеличительной оптики, визуально оценивает поверхность поражения. В ходе опроса собирает данные о том, когда оно появилось, как развивалось.
Чтобы получить информацию о структуре, проводят ультразвуковое исследование. Это неинвазивный атравматичный метод, позволяющий получить объективные данные о размерах, плотности, кровоснабжении опухоли.
Если данных недостаточно, выполняют биопсию — забор маленького образца ткани. Затем проводят его иммуногистохимический анализ, определяя реакцию GLUT-1. Это маркер, свидетельствующий о гемангиоме.
В наиболее сложных случаях (например, поражении позвоночника, мозга) возможно проведение МРТ с контрастом.
«Если ребенку 2-3 года, у него появилось пятнышко, затем сосудистый рисунок, который разрастается и становится все краснее и краснее, это не гемангиома. И с этим состоянием нужно немедленно обратиться к доктору. Есть всего 2 варианта появления истинной гемангиомы: либо малыш с ней рождается, либо она появляется в течение первых месяцев жизни. У девочек такая опухоль встречается в 3 раза чаще, чем у мальчиков. В большинстве случаев гемангиомы являются неопасными, но это то состояние, при котором ребенок должен постоянно находиться под наблюдением детского хирурга. Если гемангиомы располагаются на слизистых (глаза, ротовой полости), у уха, анального отверстия, они требуют более тщательного наблюдения. Часто хирурги рекомендуют маме раз в неделю фотографировать опухоль, чтобы отследить ее рост», — педиатр Юлия Ступакова.
Лечение гемангиомы
Новообразование, которое не несет риска осложнений, просто наблюдают. К лечению прибегают только в случаях, когда оно нарушает функции какого-либо органа или негативно влияет на внешний вид ребенка. Принципы лечения детей совпадают с теми, которые применяют у взрослых.
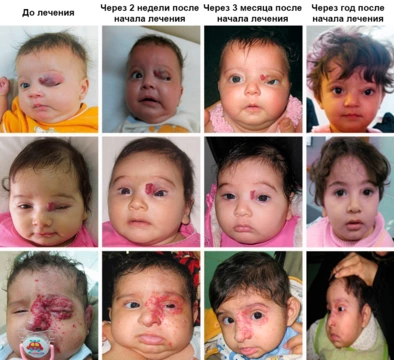
Бета-адреноблокаторы
Современная медикаментозная терапия основывается на приеме препаратов, которые содержат пропранолол или тимолол. Это бета-адреноблокаторы, они оказывают следующее действие:
- сужают сосуды;
- подавляют факторы роста эндотелия сосудов;
- стимулируют самостоятельное «рассасывание» (апоптоз) патологических тканей.
Применяют их в виде примочек или вводят внутрь. Если образование расположено возле глаз, используют препараты в форме капель.
Для лечения гемангиом бета-адреноблокаторы впервые в 2008 году использовала врач-дерматолог из Франции Кристин Лате-Лабрез. Считается, что препараты на их основе безопасны и эффективны, однако каждый из них имеет побочные эффекты. Поэтому самостоятельно назначать их ребенку категорически не рекомендуется! Обязательна консультация доктора!
Стероидные гормоны
Традиционный метод, который применяют с 1960-х годов. До появления бета-адреноблокаторов был основным, а после 2008 года его используют в качестве дополнительного метода. Глюкокортикостероиды снижают активность образования новых сосудов и выработки проангиогенных белков, которые отвечают за рост эндотелия сосудов.
Препараты, содержащие стероидные гормоны, выпускают в форме таблеток. Курс лечения длится 4-12 недель. Сейчас их применяют реже из-за высокого риска побочных эффектов. В основном они показаны при активном росте гемангиомы и невосприимчивости организма к бета-адреноблокаторам. Если опухоль небольшая, возможно введение глюкокортикостероидов непосредственно в ее ткани.

Цитостатики
По наблюдениям врачей, эти вещества прекращают деление опухолевых клеток в метафазе. Их действие вызывает контролируемый процесс гибели (апоптоз) клеток эндотелия, уменьшает выработку их факторов роста. Однако единого мнения врачей об эффективности и безопасности нет. Препараты на основе цитостатиков используют чаще всего в европейских клиниках. В России они не распространены из-за высокого риска побочных эффектов.
Видео 2. Действия мамы при гемангиоме. Источник: YouTube-канал «Юлия Ступакова Детский доктор»
Интерфероны
Еще одни вещества, вызывающие у ученых и врачей споры об эффективности и безопасности. У пациентов может возникать множество осложнений, в том числе анемия, лихорадка. Чаще всего их применяют в тех клинических случаях, когда стероидная терапия не дает результата. Интерфероны способствуют некрозу опухолевых клеток, подавляют факторы роста эндотелия. Эффект становится заметным лишь через 4 месяца использования препаратов.
Склерозирующая терапия
Метод для лечения небольших поверхностных образований. В опухолевые ткани вводят препарат, действие которого основано на повреждении эндотелия капилляров и образовании тромба. Результатом будет фиброзный подкожный рубец. Манипуляцию проводят в несколько сеансов с периодичностью 1-1,5 месяца. Склерозирующая терапия имеет важный побочный эффект — вокруг опухоли может нарушиться микроциркуляция крови. А это риск образования рубца.
Удаление лазером
Метод применим лишь для поверхностных капиллярных образований. Его используют чаще всего в период, когда гемангиома активно растет. Для воздействия применяют лазерное излучение с волной определенной длины. Оно не повреждает кожный покров, поэтому метод не относят к хирургическим. Лазерный луч нагревает сосуды, за счет чего его эндотелий повреждается, а сам сосуд закрывается.
Лазерный метод считается безопасным и эффективным: после его применения не остается рубцов, шрамов.
Электрокоагуляция
Так называемое «прижигание» клеток опухоли электрическим током определенной силы. Метод эффективен при капиллярных новообразованиях — после их удаления не остается следов. Возможно его применение и для кавернозных гемангиом, однако в этом случае есть риск образования рубцов.
Криодеструкция
Воздействие на опухолевые клетки жидким азотом с температурой -195оС. Для этого проводится 1-3 сеанса в зависимости от объема образования. В течение месяца на месте гемангиомы образуется здоровая ткань. Метод эффективен для небольших локальных опухолей. В случае с глубокими, обширными поражениями после лечения могут оставаться косметические дефекты.
Хирургическое удаление
Используется в основном для лечения крупных гемангиом, локализованных во внутренних органах. Это наиболее радикальный способ, при котором хирург удаляет все патологические ткани. Применяют его лишь в клинических случаях, когда опухоль угрожает жизни пациента или может привести к инвалидности.
Чаще всего хирургическое удаление новообразований проводят в возрасте 4-5 лет — уже после терапевтического лечения, когда кровоток в патологических тканях практически остановлен.
Прогноз и профилактика
Абсолютное большинство младенческих гемангиом самостоятельно проходит без следа к 10-12 годам. Риск, что они перерастут в злокачественное новообразование, отсутствует. Эффективность лечения различными методами во многом зависит от характера и распространенности патологии. Прогнозы по восстановлению должен составлять лечащий врач на основе собранного анамнеза и данных диагностики.
Детям с гемангиомой следует максимально ограничить механическое воздействие на область тела, где она расположена. Рекомендуется прикрывать этот участок от солнца, чтобы избежать ультрафиолетового излучения.
Заключение
Чтобы избежать риска образования гемангиомы у ребенка, будущей матери во время беременности нужно вести здоровый образ жизни и соблюдать рекомендации врачей. Необходимо постоянно находиться под контролем специалистов, своевременно проходить обследования. Специальные профилактические меры из-за неясной природы возникновения гемангиом не разработаны.
Источники
1. Баранник М. И., Белянина Е. О. Проблемы и ошибки чрескожной лазерной коагуляции сосудов кожи в практике врача дерматокосметолога // Пластическая хирургия и косметология. — 2011. — № 2. — С. 335-347.
2. Гончарова Я. А. Гемангиомы раннего детского возраста. Тактика ведения // Пластическая хирургия и косметология. — 2012. — № 1. — С. 140-145.
3. Гераськин А. В., Шафранов В. В., Подшивалова О. А., Волков В. В., Галибин И. Е. Современные аспекты лечения гемангиом // Российский вестник детской хирургии, анестезиологии и реанимации. — 2011. — № 4. — С. 94-103.
4. Захарова И.Н. и соавт. Что нужно знать педиатру о младенческих гемангиомах. Медицинский совет, журнал. № 16. 2016. С. 32–37.
5. Пащенко Ю.В., Вивчарук В.П., Пащенко К.Ю. Гемангиомы у детей: современные тенденции и перспективные направления лечения. Медицина неотложных состояний, журнал. № 6 (37). 2011. С. 13–18.
6. Подшивалова О. А. Дифференцированный подход к лечению гемангиом у детей // Детская хирургия. — 2012. — № 1. — С. 42-47.
7. Романов Д. В., Сафин Д. А., Брылеева А. А. Гемангиома в вопросах и ответах. — М.: ООО «Издательство авторская книга», 2019. — 80 с.
8. Романов Д. В., Сафин Д. А. Использование оценочной шкалы для определения показаний к системному медикаментозному лечению младенческих гемангиом бета-адреноблокаторами // Детская хирургия. — 2020 — № 3 (24). — С. 157-160.














