Можно ли принимать таблетки беременным
Среди лекарств, противопоказанных при беременности, врачи выделяют:
- Анальгетики (аспирин, индометацин).
- Антибиотики (стрептомицин, тетрациклин).
- Антидепрессанты.
- Витаминные препараты (например, витамин А в суточной дозировке 10000 МЕ).
- Гипотензивные средства (резерпин, хлортиазид).
- Гормональные контрацептивы.
Прием любого лекарственного средства разрешен только по назначению врача или после консультации с гинекологом.
Лекарства от токсикоза
«Тяжесть и выраженность токсикоза определяются особенностями каждой женщины, поэтому будут ли проявления минимальны или ярко выражены —зависит от конкретной ситуации. Основное лечение токсикоза — симптоматическое. Это препараты магния, витаминов группы В, препараты имбиря, в тяжелых случаях — инфузионная терапия. Важно помнить, что при возникновении первых признаков токсикоза женщине обязательно следует уведомить об этом врача, у которого она наблюдается. Это необходимо сделать для того, чтобы при необходимости доктор смог вовремя подобрать лекарственные средства для снижения клинических проявлений недуга. Отмечу, что при выраженном токсикозе требуется срочная госпитализация, так как такое состояние угрожает жизни матери и ребенка».
При назначении лекарств во время беременности руководствуются следующими принципами:
- предпочтение отдается медпрепарату с доказанной эффективностью;
- в первую очередь, при необходимости, назначается местное лечение, а не системное (капельницы, инъекции);
- БАДы, травяные сборы разрешены к применению только после консультации с врачом;
- рекомендуется проводить монотерапию, т. е. прием одного лекарства, а не нескольких.

Применение медпрепаратов в 1 триместре беременности (период, когда происходит закладка органов и систем плода), сопряжено с высоким риском. Терапия с помощью лекарственных средств во 2 и 3 триместрах может повлиять на психическое и физическое здоровье ребенка в будущем².
Последствия применения таблеток, противопоказанных беременным
Фармакологическое действие многих лекарственных средств на организм беременной и плода недостаточно изучено. В инструкциях ко многим медпрепаратам в списке противопоказаний указаны беременность и лактация.
Возможное негативное действие медикаментов на плод включает:
- повышение тонуса матки, что приводит к выкидышу или преждевременным родам;
- изменение темпа роста органов, тканей и клеток, что провоцирует пороки развития у ребенка;
- ослабление кровотока плаценты;
- нарушение обмена веществ между организмом матери и ребенка.
Действующие вещества некоторых лекарственных препаратов способны вызывать не только пороки развития плода, но и его гибель.
При назначении лекарств и подборе их дозировки врач учитывает не только влияние тех или иных веществ на беременность, но и возможное изменение их действия. При беременности может измениться стандартный процесс всасывания, распределения и выведения препарата, из-за чего влияние лекарственных веществ на организм будет другим. Так у беременной женщины другой объем внеклеточной жидкости, метаболизм белков и других веществ, чем у небеременной. В третьем триместре меняется процесс функционирования печени и почек, участвующих в выведении лекарств.
Прием медпрепаратов желательно прекратить на стадии планирования беременности (не только будущей маме, но и отцу). При ее наступлении важно соблюдать особую осторожность: следовать врачебным рекомендациям и отказаться от бесконтрольного приема лекарств.
Какие таблетки можно принимать при беременности
В ряде случаев без медикаментозных препаратов не обойтись. Женщине нужно знать, какие лекарства будут относительно безопасными, а от чего нужно категорически отказаться.
Витамины для беременной
«В каждом триместре женщине следует принимать определенные группы витаминов. Это необходимо для здоровья будущей мамы и плода. Витаминные комплексы подбирает врач индивидуально для каждой женщины на основе ее анамнеза и результатов анализов».
Средства от простуды
Это болезнь, от которой не застрахован никто. Первые неприятные симптомы могут появляться при малейшем переохлаждении или в результате воздействия других негативных факторов. И если в обычное время борьба с простудой — процесс давно отлаженный, то во время беременности женщине приходится непросто, ведь нужно действовать аккуратно, чтобы не навредить малышу, избавляясь от жара или насморка.
В лечении ОРЗ или гриппа основная задача — повышение защитных функций иммунитета. С этой целью назначаются иммуностимулирующие препараты. По рекомендации врача при рецидивирующих заболеваниях верхних дыхательных путей беременная может принимать интерфероны (белки, повышающие устойчивость к вирусной инфекции).

Есть мнение, что при беременности категорически запрещено сбивать лихорадку. Использовать можно исключительно народные методы. Этот стереотип специалисты доказательной медицины и гинекологи разрушили, выделив два средства, которые назначают женщинам в период вынашивания ребенка:
- Парацетамол.
- Ибупрофен.
Если после приема половины таблетки парацетамола температура снижается, состояние стабилизируется, то на этом можно остановиться. Для лечения лучше использовать таблетированные, а не шипучие растворимые формы лекарства или суспензии.
При боли в горле и кашле можно принять: Гексорал, Ингалипт, Лизобакт, Фарингосепт, Стопангин (только во 2 и 3 триместре).

Аспирин лучше не принимать
Согласно данным исследований, проведенных в США, аспирин принимают 10–45% беременных. В 1 триместре, салицилаты могут вызывать врожденные аномалии плода. Что касается приема аспирина в поздние сроки, он может стать причиной угнетения сократительной способности матки и, кровотечения. В США Управление по контролю за медпрепаратами (FDA) рекомендует избегать приема аспирина беременным, исключение составляют рекомендации врача. Первым препаратом-анальгетиком признан парацетамол¹.
Спазмолитики
Боль тянущего характера в области живота — частая жалоба беременных женщин. В большинстве случаев она указывает на растяжение мышц и повышение нагрузки в области поясничного отдела.
Облегчить состояние в этом случае поможет прием спазмолитиков. В аптечке беременной женщины должен быть папаверин и дротаверин. Они относятся к группе относительно безопасных лекарственных средств, которые практически исключают побочные явления для матери и плода. Их также следует принимать после предварительной консультации с врачом.

Спазмолитики также способны купировать мигрень. Их активные компоненты расслабляют стенки сосудов, благодаря этому быстро нормализуется кровообращение. Дротаверин действует не только на сосуды, но и на клетки кишечника и всей желчевыводящей системы, матки, мочевыводящей системы. Он не оказывает негативного воздействия на плод. Устранить головную боль может помочь и раствор магнезии сульфата, он выводит лишнюю жидкость из организма.

Причиной головной боли может стать повышенное артериальное давление, тогда бороться нужно уже с ним, а не с симптомами.
Безопасные препараты при отравлении и острой кишечной инфекции
Беременность напрямую затрагивает всю пищеварительную систему женщины. Первым сигналом о том, что внутри развивается новая жизнь, может стать сильный токсикоз и постоянное чувство тошноты, которое часто не зависит от приема пищи. Рвота в этот период никак не связана с отравлением или кишечной инфекцией.
Не стоит, однако, забывать, что организм женщины в период вынашивания ребенка очень сильно реагирует на некачественную еду. Реакция на несвежие, зараженные продукты в это время становится более острой. Если рвота возникает во 2 или 3 триместре, к ней добавляется боль в области желудка, диарея, то нужно приступать к лечению. Когда недомогание не сопровождается лихорадкой, сильным обезвоживанием, можно просто оставаться дома.
К безопасным лекарствам относятся:
- Средства на основе смектина (Смекта, Неосмектин).
- Сорбенты: активированный уголь, Фильтрум-СТИ, Энтеросгель.
Они безопасны и для женщины, и для ребенка. Активные компоненты указанных препаратов быстро абсорбируют токсины и выводят их из организма. Благодаря этому состояние стабилизируется. Если же после приема лекарственных средств слабость нарастает, появляется диарея и есть признаки обезвоживания, важно вызвать врача или самостоятельно приехать в приемное отделение.
Как справляться с токсикозом

Токсикоз в первом триместре беременности — явление распространенное. С утренней тошнотой, потерей аппетита, головокружениями сталкивается большинство женщин, ожидающих малыша.
Обычно, чтобы облегчить состояние, достаточно придерживаться простых правил:
- не вставать с постели с пустым желудком (держите у кровати сухарики, крекеры или печенье);
- пить больше воды, чтобы избежать обезвоживания, имбирный чай также поможет притупить тошноту;
- включить в рацион кисломолочные продукты (кефир, натуральные йогурты) и продукты, богатые витаминами группы В (злаки);
- есть небольшими порциями и часто (каждые 2–3 часа);
- избегать копченостей, острого, соленого;
- регулярно проветривать жилое помещение и больше гулять.
Бывает, однако, что токсикоз принимает тяжелые формы, когда приступы рвоты случаются 5–10 раз в день или чаще, и тогда будущей маме требуется помощь врачей. После сдачи анализов и консультации беременной женщине с ярко выраженным токсикозом могут рекомендовать лечь в стационар под наблюдение или пройти курс капельниц с целью предупредить обезвоживание, нарушения обмена веществ и проблемы с сердечно-сосудистой системой.
Слабительные средства
Нередко в период беременности женщины жалуются на периодическое или систематическое нарушение стула. Чаще всего возникают запоры. Важно отметить, что с течением беременности проблема чаще всего лишь усугубляется. Объясняется это состояние просто — матка увеличивается в размере и начинает сдавливать кишечник.
Стоит упомянуть и о влиянии гормонов. Во время гестации активно продуцируется прогестерон, что приводит к снижению моторики пищеварительного тракта. Влияет и то, что женщины на больших сроках просто боятся сильно тужиться во время дефекации, опасаясь запуска родовой деятельности. Следствием запора может стать рецидив геморроя, увеличение варикозных вен.
В аптечке беременной обязательно должны быть легкие слабительные средства. Их рекомендуют использовать в случае, если на протяжении 3 суток не было опорожнения кишечника. Не рекомендуется при запорах применять слабительные, вызывающие спазмы (карловарская соль, касторовое масло, кора крушины, листья сенны).
Из слабительных препаратов во 2 и 3 триместрах можно использовать препараты сочетанного действия, которые выпускаются в виде микроклизмы и действуют на уровне прямой кишки: Гутталакс, Микролакс, Лаксигал, Гутталис.
Справиться с запором помогут глицериновые свечи. Глицерин, входящий в состав, воздействует на слизистую прямой кишки, раздражение которой провоцирует сокращение и, как следствие, опорожнение кишечника.

В первом триместре указанные средства запрещены!
Если нужно устранить проблему с запором, лучше использовать микроклизмы, ввести в меню продукты, которые будут усиливать перистальтику кишечника: чернослив, свеклу, отруби.
Что поможет от изжоги
Мало кто из женщин во время беременности не жалуется на изжогу. Иногда симптом доставляет сильный дискомфорт только на девятом месяце, но некоторые страдают от него на протяжении всего периода вынашивания ребенка.
Изжога возникает из-за того, что матка постепенно увеличивается, и это провоцирует заброс соляной кислоты в пищевод. Ощущения крайне дискомфортные, однако поддаются корректировке.
Первое, что рекомендуют гинекологи — это изменение рациона. Со временем женщина сможет определить, что становится причиной изжоги именно у нее. Употребление провоцирующих симптомы продуктов нужно свести к минимуму, а лучше полностью исключить. Рекомендуется отказаться от вечерних перекусов, а спать стараться на подушке, приподнятой немного вверх.
Если на такие меры у организма нет положительной реакции, стоит обратиться к лекарственным препаратам, который помогут купировать изжогу: Ренни, Гевискон, Натемилле.
Врачи советуют использовать средства на основе алюминия фосфата. Наиболее популярным остается Фосфалюгель. Его активные компоненты быстро устраняют изжогу и помогают снизить уровень кислотности.

Категорически запрещено купировать изжогу содой. Можно попробовать выпить небольшое количество молока, в некоторых случаях оно помогает устранить проблему.
Что принимать при аллергии
Если присутствует аллергическая реакция на конкретные возбудители, то наблюдать женщину в период вынашивания ребенка должен не только гинеколог, но и аллерголог. Принимать самостоятельно противоаллергические препараты во время беременности категорически запрещено.
Медикаментозная терапия назначается в случае, если риск влияния на плод меньше, чем предполагаемая польза для организма матери. В первом триместре нужно отказаться от приема лекарственных средств этой группы. Жесткие ограничения остаются и во 2–3 триместрах.

Необходимо помнить, что ни один противоаллергический препарат не будет полностью безопасным для развивающегося плода. Его прием нужно согласовывать с врачом, индивидуально подбирая дозировку. Самолечение запрещено!
Глистная инвазия при беременности
Организм беременной женщины испытывает повышенную нагрузку, происходит гормональная перестройка, в результате чего снижается иммунитет. Одно из последствий этого — заражение паразитами. В тяжелых случаях инвазии женщина может столкнуться:
- с резкими скачками температуры;
- с сильными болями внизу живота;
- с запорами.
Медики расходятся во мнениях, нужно избавляться от глистов сразу или лучше отложить лечение на время и вернуться к нему после родов. В первом триместре использовать синтетические лекарственные препараты против глистов запрещено, т. к. это может навредить плоду, у которого идет формирование всех важных органов и систем. Можно даже спровоцировать выкидыш.
Срок начала дегельминтизации нужно максимально оттянуть на период 2–3 триместра. Если же паразиты вызывают сильный дискомфорт и уже угрожают здоровью женщины и плода, врачи назначают:
- Пиперазин. Активные компоненты препарата парализуют мускульную систему глистов, и они выходят во время дефекации. Средство назначают при диагностированном аскаридозе, энтеробиозе, смешанных гельминтозах.
- Пирантелу. Назначают в случае, если инвазия угрожает жизни и здоровью ребенка в период внутриутробного развития. Препарат рекомендуется, если предыдущее лечение не дало желаемого эффекта.
При лечении паразитарного заболевания категорически запрещено превышать установленную врачом дозировку. Если наблюдается ухудшение состояния, следует обратиться к врачу.
Какие витамины должны быть в аптечке
В период беременности и еще на этапе планирования зачатия гинеколог назначает фолиевую кислоту. Согласно рекомендациям врачей, ее нужно обязательно принимать в течение первого триместра в строго рекомендованной дозировке, а лучше начать хотя бы за 3 месяца до наступления беременности. Стандартная дозировка фолиевой кислоты при беременности — 400 мкг /сутки, в первом триместре дозировку можно увеличить до 800 мкг. Назначение фолиевой кислоты на протяжении первых 4 месяцев гестации снижает риск рождения ребенка с дефектами нервной трубки (анэнцефалией или расщеплением позвоночника)².
Довольно часто беременным назначают препараты железа. Принимать их без консультации с врачом нельзя, они подходят только тем, у кого диагностирована анемия. Если показатель гемоглобина меньше 100 г/л, такие средства будут обязательными. Врачи рекомендуют: Мальтофер, Феррум Лек, Сорбифер, Джентл Айрон (Солгар). Среди побочных эффектов у таких средств — запоры и окрашивание кала в черный цвет.
Согласно рекомендациям ВОЗ, беременная должна принимать ежедневно 200–250 мкг йода. Самым простым способом восполнить йододефицит является употребление в пищу йодированной соли и морепродуктов.
Что делать с повышенным или пониженным давлением
Артериальное давление — один из главных показателей интенсивности кровотока в организме. В период беременности женщине крайне важно следить за его изменениями. Недостаточно измерять артериальное давление в момент посещения женской консультации, это нужно делать ежедневно.
В аптечке обязательно должен быть тонометр. Врачи рекомендуют утром и вечером оценивать показатели и записывать их. Если данные «скачут», это может быть опасным признаком гестоза, угрожающего здоровью матери и плода. О таких изменениях важно сообщать врачу на осмотре.
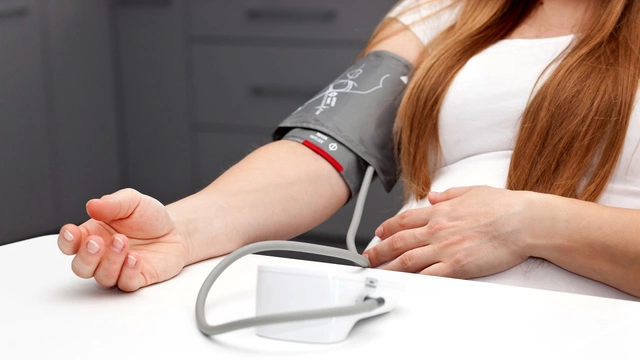
Особенно тщательно за показателями артериального давления должны следить женщины, у которых в анамнезе есть замершие беременности, выкидыши, сильные токсикозы, преэклампсия или эклампсия.
Дважды в день нужно измерять давление при диагностированных:
- гипертонии, гипотонии;
- избыточной массе тела;
- болезнях почек, сердца, сосудов.
Для повышения давления рекомендуют изменить образ жизни, больше гулять на свежем воздухе, высыпаться, заниматься умеренной физической активностью. Врачи в индивидуальном порядке могут назначить препараты на растительной основе.
При одиночных случаях повышения давления врачи рекомендуют легкие седативные препараты: экстракт пустырника, валерианы, Новопассит. Если уровень артериального давления повышен постоянно, врач может назначить прием Допегита (метилдопа). Он разрешен с ранних сроков беременности, рекомендуемая дозировка подбирается индивидуально. Со 2 триместра врач может назначить Верапамил или Нифедипин.

Прием препаратов требует обязательно контроля состояния плода. При частых приступах гипертонии женщине может быть рекомендовано нахождение в стационаре.
Клинические рекомендации для беременных
При лечении определенных заболеваний во время вынашивания ребенка от приема лекарственных препаратов сложно отказаться.
У врачей есть практические рекомендации, помогающие снизить негативное влияние на плод:
- Запрещено самолечение. Принимать препараты, сиропы, другие формы лекарств по рекомендациям других людей нельзя. Все медикаментозные назначения делает только врач.
- Если лекарства женщина принимала еще до того, как узнала о беременности, важно исключить риски нарушения развития у плода. Для этого врач дает направление на УЗИ. Дополнительно может потребоваться консультация генетика, фармаколога, специалиста по перинатальному развитию.
- Если во время беременности у женщины обострилась хроническая болезнь, максимально эффективную и безопасную терапию подбирает только врач. Использовать стандартную схему лечения и менять дозировки лекарств запрещено.
О вреде принимаемых препаратов нужно думать уже на этапе планирования беременности. При необходимости врач подберет максимально безопасные аналоги.

Отменять прием КОКов нужно за 3 месяца до начала планирования зачатия. Чаще всего овуляция начинается спустя несколько недель после прекращения приема противозачаточных средств. Если беременность незапланированная, потребуется консультация генетика. Специалист оценит все риски для плода, а также взаимодействие принимаемых препаратов³.
Заключение
При необходимости приема лекарственного средства женщина должна помнить:
- Все препараты разрешено принимать только после согласования с лечащим врачом.
- Для терапии нужно выбирать препараты с доказанной эффективностью. Лучше использовать монотерапию, принимая только одно средство. Комбинированное лечение крайне не рекомендовано.
- Предпочтение лучше отдавать местной терапии, а не системной (введению лекарств внутримышечно, внутривенно).
- Полностью безопасных лекарственных средств при беременности просто не существует.
Лечение всех заболеваний во время беременности должно проходить под наблюдением врача. Запрещено самостоятельно подбирать препараты, отказываться от их приема или превышать, уменьшать назначенную дозировку. Правильный подход к терапии сохранит здоровье будущей матери и не навредит ребенку.
Источники
- Министерство Здравоохранения Российской Федерации. Нормальная беременность // Клинические рекомендации / ООО «Российское общество акушеров-гинекологов» (РОАГ).
- Беременность и лекарства. Из книги «Лекарства. Неблагоприятные побочные реакции и контроль безопасности», Астахова А.В., Лепахин В.К., БЕЗОПАСНОСТЬ ЛЕКАРСТВ И ФАРМАКОНАДЗОР, М., №2, 2009.
- Birth control pill FAQ: Benefits, risks and choices.


 Врач-акушер-гинеколог-эндокринолог
Врач-акушер-гинеколог-эндокринолог Федеральный научно-клинический центр ФМБА России, врач-акушер-гинеколог-эндокринолог
Федеральный научно-клинический центр ФМБА России, врач-акушер-гинеколог-эндокринолог













