Симптомы молочницы
Кандидоз чаще всего проявляется у женщин и имеет ряд ярких признаков, которые, зачастую, позволяют установить предварительный диагноз и начать необходимое лечение еще до получения результатов лабораторных исследований.
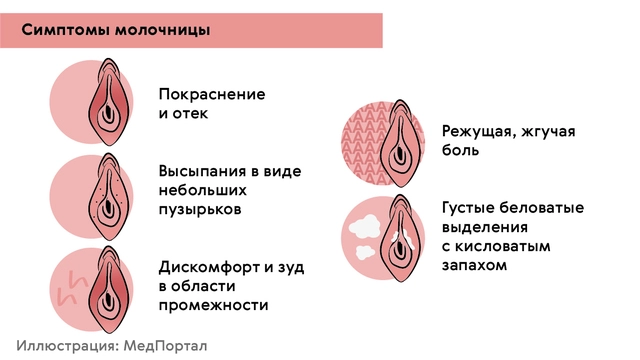
Основные симптомы молочницы у женщин (рис. 1):
- Гиперемия (покраснение) и отечность слизистой оболочки влагалища, высыпания в виде небольших пузырьков.
- Дискомфорт и зуд в области промежности. Иногда зуд настолько интенсивен, что приводит к нарушениям сна и неврозам.
- Боль режущего или жгучего характера в области половых органов, которая усиливается при мочеиспускании и половых актах.
- Появление густых беловатых выделений из влагалища, похожих по консистенции на творожную массу. Реже встречаются сливкообразные, водянистые варианты выделений. Часто бели при молочнице обладают кисловатым запахом.
При рецидивирующем течении заболевания может происходить вторичное распространение воспалительного процесса на кожу в области анального отверстия, а также на внутреннюю поверхность бедер.
Еще одна характерная особенность молочницы — резкое обострение симптомов за 5-7 дней до начала менструаций и снижение выраженности после их окончания.
Отметим, что кандидоз может поражать и другие участки тела, например — ротовую полость, кожные складки. Однако чаще всего болезнь затрагивает мочеполовую систему. У мужчин также встречается молочница половых органов. В таких случаях лечением занимается врач-уролог.
Кто в группе риска?
Согласно статистическим данным, молочница чаще всего встречается у женщин в возрасте от 21 до 40 лет. Также в группу риска входят:
- Беременные и женщины, длительное время принимающие оральные контрацептивы с целью предотвращения беременности или гормональной терапии.
- Лица с эндокринологическими заболеваниями: неконтролируемым сахарным диабетом, гипо- или гипертиреозом и др.
- Люди с заболеваниями, при которых требуется использование антибиотиков или глюкокортикостероидов на протяжении длительного промежутка времени.
- ВИЧ-инфицированные.
- Люди, ведущие беспорядочную половую жизнь и часто меняющие половых партнеров.
- Лица, предпочитающие использование синтетического нижнего белья, а также страдающие гипергидрозом (повышенной потливостью).
Диагностика
Диагностика молочницы включает осмотр, сбор анамнеза и проведение лабораторных тестов, которые помогают выявить наличие дисбиоза во влагалище. Предварительный диагноз устанавливается уже при первом визите к гинекологу.
При вагинальном обследовании, помимо ранее описанных признаков молочницы, могут отмечаться зоны вторичного поражения — лихенизация (утолщение кожи или слизистой оболочки) или атрофия (истончение кожи, сухость тканей вследствие нарушения ее трофики) и др.
Лабораторная диагностика молочницы включает микроскопическое исследование мазков из влагалища, а также бакпосев.
- Микроскопическое исследование путем специального окрашивания микропрепарата или использования тест-систем позволяет выявить штаммы грибов Candida.
- Культуральный метод основывается на посеве полученного от пациента материала на питательную среду. Спустя 3-7 дней в лаборатории изучают выросшие колонии и с высокой точностью идентифицируют дрожжеподобные грибы-кандиды, а также определяют их чувствительность к основным группам антибиотиков.
Выявляемые изменения при внешнем осмотре пораженной области, а также тактика лабораторной диагностики у мужчин аналогичны таковым у женщин.
Лечение молочницы
Лечение молочницы базируется на использовании противогрибковых препаратов и вспомогательных средств. Целью терапии является уничтожение дрожжевых грибов, угнетение воспаления и восстановление нормальной микрофлоры органа.
Противогрибковая терапия проводится следующими группами препаратов:
- Полиены: натамицин, нистатин.
- Имидазолы: клотримазол, кетоконазол.
- Триазолы: флуконазол, итраконазол.
Местная терапия представлена влагалищными спринцеваниями с растворами антисептиков, вагинальными свечами, мазями и кремами на основе вышеупомянутых действующих веществ.
При первых симптомах
При первых симптомах заболевания рекомендуется как можно быстрее обратиться к лечащему специалисту. Ранние признаки заболевания могут имитировать другие патологии, поэтому самолечение без должной диагностики может отсрочить необходимую терапию и навредить здоровью.
После визита к врачу на ранних этапах развития молочницы используются местные противогрибковые средства.
В качестве альтернативы врач может порекомендовать использование пероральных форм противогрибковых препаратов.
При легкой форме
Наличие выраженной клинической картины молочницы подразумевает использование аналогичных лекарственных средств, но более длительным курсом. Например, местные противогрибковые средства из группы азолов должны приниматься на протяжении 10-14 дней. Таблетки применяют 2 раза в день с интервалом в 72 часа.
При хронической форме
Терапия хронической формы молочницы выполняется в 2 этапа. Первый — это устранение острой инфекции и подавление воспалительного процесса. В этот период лечение такое же, как и при обычном кандидозе.
Второй этап представлен поддерживающим лечением. Оно подразумевает прием противогрибковых препаратов на протяжение 6 месяцев по разным схемам.
Столь длительная противогрибковая терапия может сопровождаться нарушением состава нормальной микрофлоры, что после прекращения лечения может спровоцировать новый рецидив заболевания. В связи с этим рекомендуется использование средств для восстановления влагалищной микрофлоры. Чаще всего это пробиотики в форме свечей, в состав которых входит инулин и лактулоза.
Особенности лечения при беременности
При беременности, из-за возможности негативного влияния перорального приема противогрибковых медикаментов на развитие плода, используется местная терапия. Широко применяемый и эффективный в других случаях флуконазол таким пациенткам противопоказан.
В 1 триместре беременности при молочнице назначают специальные препараты в виде вагинальных суппозиториев 1 раз в сутки в течение 3-6 дней. Начиная со 2 триместра препараты применяют в виде вагинальной таблетки 1 раз в сутки перед сном в течение 7 дней или 1% крема в объеме 5 г 1 раз в сутки перед сном в течение 7 дней.
Чего следует избегать при лечении?
При лечении важно соблюдать все меры профилактики молочницы, избегая создания благоприятных условий для роста и развития дрожжеподобных грибов в организме, а также мероприятий, которые могут негативно повлиять на активность медикаментов (рис. 2).
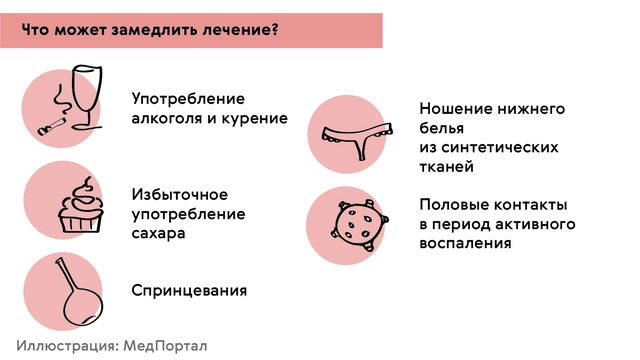
При лечении молочницы рекомендуется избегать:
- Употребления алкоголя и табачных изделий.
- Избыточного употребления продуктов, богатых углеводами, кондитерских изделий.
- Частого проведения спринцевания или агрессивной личной гигиены, например — использования сильного напора воды при проведении водных процедур в области половых органов.
- Использования нижнего белья из синтетических тканей.
- Половых контактов в период активного воспаления.
Что делать, если молочница появляется повторно?
Порядка 40-50% случаев молочницы сопровождаются повторными обострениями. Основная причина — это ослабление иммунной системы на фоне хронических заболеваний, таких как сахарный диабет и ревматоидный артрит. Также хронические формы встречаются при инфицировании дрожжевыми грибами рода Candida, отличными от C. albicans.
Диагноз рецидивирующей формы кандидоза влагалища устанавливают при развитии более чем 4 повторных обострений в течение 1 года после окончания поддерживающей терапии. В таких случаях проводится повторная лабораторная диагностика, определяется чувствительность выявленных грибов к антибиотикам и продолжается курс профилактического лечения с учетом коррекции выбора препарата.
Заключение
Молочница, как и множество других заболеваний, требует соответствующей диагностики и лечения под контролем врача гинеколога или уролога. Только так можно избежать возвращения кандидоза и предотвратить опасные для здоровья осложнения, связанные как с непосредственно воспалительными реакциями, так и с неправильным лечением.
Источники
- Урогенитальный кандидоз. Клинические рекомендации. Москва, 2016. — 22 с
- Евсеев А. А. Современные принципы диагностики и лечения вагинального кандидоза // Вестн. репр.. 2009. №2.
- Bisschop M.P. et al. Co-treatment of the male partner in vaginal candidosis: a doble-blind randomized control study. British Jornal of Obstetrics and Gynaecology 1986, 93 (1): 79-81.
- Ford I.W. et al. The value of treating the sexual partners of women with recurrent vaginal candidiasis with ketoconazole// Genitourin-Med.1992; 68 (3):174-176.
- Sherrard J., Donders G., White D. European (IUSTI/WHO) Guideline on the Management of Vaginal Discharge // Int. J. STD AIDS. – 2011. – N 22. – P. 421–429.