Что это такое
Сахарный диабет — группа заболеваний, связанных с нарушением углеводного обмена. Эти заболевания характеризуются гипергликемией, то есть стойким повышением уровня глюкозы в крови. Все диабеты протекают по-разному, но им свойственна общая терминологическая сущность, то есть название «сахарный диабет».
Раз в несколько лет диабетические сообщества пересматривают существующие рекомендации по классификации, диагностике и скринингу диабета, обновляют информацию согласно данным последних исследований и клинической практики.
Распространенные виды диабета
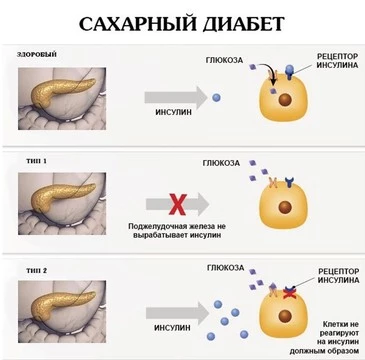
«Сахарный диабет — это эндокринное заболевание, проявляющееся нарушением усвоения глюкозы, которое развивается на фоне абсолютной или относительной недостаточности инсулина (гормона поджелудочной железы). Для данной патологии характерна гипергликемия, то есть устойчивое повышение концентрации глюкозы в крови. Существует несколько форм сахарного диабета, самыми распространенными видами являются сахарный диабет 1-го типа, или «юношеский диабет» и сахарный диабет 2-го типа».
Инсулин – что это, какую играет роль
Инсулин регулирует уровень сахара в крови у всех людей — и у здоровых, и у больных диабетом. После попадания в кишечник сложные углеводы и дисахариды (например сахароза) расщепляются до более простых. Сахароза расщепляется до фруктозы и глюкозы. После этого глюкоза всасывается в кровь, а поджелудочная железа вырабатывает инсулин, который позволит глюкозе проникнуть в клетки.
После еды глюкоза поступает в кровь, её уровень возрастает. В ответ на это выделяется инсулин, под воздействием которого глюкоза потребляется клетками тканей организма, а ее излишек откладывается в печени в виде гликогена. Между приемами пищи, при снижении уровня глюкозы в крови поджелудочная железа выделяет гормон глюкагон, который расщепляет гликоген и помогает повысить содержание глюкозы в крови в промежутках между приемами пищи. Таким образом, в норме уровень сахара в крови поддерживается постоянно в достаточно в узком диапазоне и радикально не изменяется ни при голодании, ни после приема пищи.
Плохая наследственность — фактор риска
«На сегодняшний день приблизительно 230-347 миллионов человек в мире (это около 6% от общего населения всех стран) страдают сахарным диабетом. Наследственная предрасположенность — один из факторов риска развития диабета. Согласно статистике, от отца, больного сахарным диабетом 1-го типа, риск передачи заболевания ребенку составляет 6%, от больной матери — 3,6%. Высокая опасность заболеть сахарным диабетом 1-го типа (более 20%) существует у ребенка, рожденного в семье, где оба родителя страдают данным недугом. При этом сахарный диабет 2-го типа наследуется значительно чаще. Если диабетом 2-го типа болели и отец, и мать, то риск развития болезни у ребенка доходит до 80%. Тем не менее, сахарным диабетом могут заболеть и те люди, у которых не было родственников с этим заболеванием».
У людей с сахарным диабетом 2-го типа организм недостаточно реагирует на инсулин поэтому даже при высоком уровне инсулина у таких пациентов может развиться гипергликемия, и если клетки не откликаются на его команды, это грозит инсулиновой резистентностью. У людей с диабетом 1-го типа вырабатывается мало инсулина, либо вообще не вырабатывается.
Разновидности
Существует несколько видов сахарного диабета, причем есть даже такой, что проходит со временем сам.
Предиабет
Нарушение регуляции уровня глюкозы в крови может привести к предиабету — стадии предшествующей диабету – такое состояние метаболизма, при котором уровень глюкозы в крови в норме, но нарушена толерантность к ней.
Предиабет связан с ожирением и метаболическим синдромом. Если человеку диагностировали предиабет, то с большей вероятностью в дальнейшем может развиться сахарный диабет 2-го типа с последующими осложнениями.
Профилактика диабета
«Для профилактики диабета очень важно избегать стрессовых ситуаций. Эмоциональное перенапряжения, тревога и волнение провоцируют выработку гормонов стресса — кортизола и адреналина, которые повышают содержание глюкозы в крови, что становится триггером для развития сахарного диабета 2-го типа. Также некоторые люди предпочитают переживать стресс с помощью еды, употребляют чрезмерное количество сладкого, фастфуда и других быстрых углеводов, что приводит к перееданию, а частые переедания повышают вероятность возникновения ожирения, которое является еще одним толчком для возникновения сахарного диабета».
Диабет первого типа
При сахарном диабете 1-го типа (СД-1) организм перестает вырабатывать инсулин, либо производит его недостаточно. Иммунная система атакует и разрушает клетки поджелудочной железы, вырабатывающие инсулин. А если инсулин больше не вырабатывается, единственный способ лечения ― это вводить его в организм больного извне.
В таком случае назначают ежедневные инъекции инсулина, либо его введение с помощью инсулиновой помпы. Цель такой терапии — обеспечить наилучший контроль над уровнем глюкозы с учетом образа жизни и повседневной деятельности. Сахарный диабет 1-го типа обычно диагностируется у детей и молодых взрослых, хотя появиться может в любом возрасте. Людям с таким типом диабета жизненно важно вводить инсулин каждый день.
Пока до сих не существует других способов приема инсулина — есть только инъекции.
Почему возникает диабет 1-го типа?
«К настоящему моменту точные причины развития диабета 1-го типа не изучены. Существует несколько факторов, которые, скорее всего, провоцируют заболевание. Среди них: генетическая предрасположенность, диабетогенный триггер и воздействие антигена. Первые признаки заболевания, как правило, появляются в детском и подростковом возрасте. Заболевание характеризуется абсолютной недостаточностью инсулина, люди, страдающие от данной патологии, нуждаются в регулярных инъекциях инсулина. Предотвратить развитие диабета 1-го типа, к сожалению, невозможно».
Сахарный диабет 1 типа развивается очень быстро. Человек начинает быстро худеть, чаще обычного испытывает жажду и ходит в туалет, в том числе ночью. СД-1 бывает двух видов — аутоиммунный и идиопатический. При аутоиммунном в организме вырабатываются белки, которые атакуют клетки поджелудочной железы, и разрушают их. Инсулин больше в них не синтезируется.
Идиопатический означает то, что его причина или механизмы развития неизвестны. Но если говорить о причинах развития сахарного диабета 1 типа, они не играют важной роли. Появляется необходимость лечиться инсулином, потому что другого способа коррекции углеводного обмена не остается.
Диабет 2-го типа
Сахарный диабет 2-го типа (СД-2) характеризуется гипергликемией — повышенным уровнем глюкозы в крови. Обычно это состояние обусловлено прогрессирующим снижением выработки инсулина, что приводит к его дефициту. Иногда выработка инсулина может расти, но ткани недостаточно чувствительны к нему, развивается инсулиновая резистентность.
Раньше считалось, что СД-2 типа чаще бывает у людей возрастом 40 лет и старше, но сейчас все чаще встречается у подростков. Неправильное питание, отсутствие физической активности и ожирение стали основными факторами развития сахарного диабета 2 типа у молодых людей.
Причины сахарного диабета 2-го типа
«Сахарный диабет 2-го типа довольно часто называют «болезнью неправильного образа жизни». Основная мера профилактики диабета данного типа — сбалансированное питание, отказ от курения и употребления алкоголя, контроль индекса массы тела (важно не допустить развитие ожирения), активный образ жизни — необходимо больше двигаться, заниматься спортом и прочей физической активностью. Кроме того, следует избегать стрессов и постараться поддерживать нормальное психоэмоциональное состояние. Конечно, не стоит забывать следить за общим состоянием организма и регулярно проходить профилактические обследования».
При сахарном диабете 2 типа поражаются крупные сосуды: аорта, сонная артерия, венечные артерии сердца. Из-за прогрессирующего атеросклероза в сосудах возникают атеросклеротические бляшки, сужающие их просвет и ухудшающие кровоток, возникает кислородное голодание тканей. В результате у пациента возрастают риски развития инфаркта миокарда, инсульта, гангрены нижних конечностей, отказа почек.
Нарушается жировой обмен, начинает меняться уровень холестерина и его фракций ― холестерина низкой плотности, высокой плотности, триглицеридов. У большинства пациентов заболевание развивается бессимптомно, при этом гипергликемия может быть выявлена при рутинном лабораторном обследовании.
MODY
MODY — это моногенная форма диабета, которая обычно впервые возникает в подростковом или раннем взрослом возрасте.
Сахарный диабет этого типа вызван генетическими мутациями, каждая из которых ограничивает способность поджелудочной железы вырабатывать инсулин. Это приводит к гипергликемии.
Клинические особенности MODY зависят от мутаций генов. У больных с определенными типами мутаций может быть слегка повышенный уровень сахара в крови, который остается стабильным на протяжении всей жизни. Иногда проявляются умеренные симптомы диабета, а порой вообще никаких осложнений в долгосрочной перспективе не возникает. Повышенный уровень глюкозы в крови у таких пациентов можно обнаружить только во время обычного анализа крови. Однако есть и другие мутации, которые могут потребовать специфического лечения.
Гестационный сахарный диабет
Гестационный сахарный диабет ― это особый вид диабета, который возникает только во время беременности и проходит сразу после родов. Главное при диагностике этого состояния — знать, был у женщины диабет до беременности, или он появился именно во время нее.
Если у женщины во время беременности развился гестационный диабет, возрастает риск развития сахарного диабета 2-го типа в последующей жизни. Иногда диабет, диагностированный во время беременности, на самом деле является впервые выявленным диабетом 2-го типа. В любом случае, врач поможет вам выявить эти заболевания во время скрининговых процедур.
Если у беременной был гестационный сахарный диабет, риск повторного возникновения возрастает при последующих беременностях. Он также возрастает при рождении крупного ребенка. Этот тип диабета опасен фетопатией — развитием у младенца пороков сердца, низкого уровня сахара крови, избыточной массы тела. Поэтому важно быстро скорректировать нарушения углеводного обмена и добиться того результата, который необходим врачу для того, чтобы беременность развивалась нормально.
Степени тяжести
В настоящее время не существует понятия степени тяжести сахарного диабета. Также, устаревшими являются понятия компенсации и декомпенсации сахарного диабета. Диабетические сообщества больше не выделяют степени тяжести, так как такая градация никак не помогает с прогнозом или оптимизацией лечения диабета.
Сейчас врачи ставят перед больными определенные терапевтические цели. Это целевые уровни среднего содержания глюкозы за три месяца — которого необходимо добиться у человека в зависимости от его возраста, обучаемости, наличия патологии сердца, сосудов, артериального давления и массы тела. Цели могут быть более жесткими, если у человека есть сопутствующие осложнения. Но их важно достичь, для того чтобы обеспечить нормальный уровень качества жизни.
Как часто измерять уровень сахара в крови?
«Каждому человеку, страдающему сахарным диабетом любого типа, необходимо приобрести прибор для измерения уровня сахара в крови в домашних условиях. Конечно, глюкометры не обладают такой же точностью, как лабораторные исследования, и могут давать погрешность, однако позволяют приблизительно оценить концентрацию глюкозы в крови. При диабете 1-го типа контроль сахара — не менее 4-5 раз в сутки. В настоящее время для таких пациентов разработаны системы непрерывного мониторинга глюкозы, которые устанавливаются, как правило, на заднюю поверхность плеча, позволяют постоянно мониторить уровень сахара в крови без частых мучительных проколов кожи при обычных измерениях.
При сахарном диабете 2-го типа следует проверять сахар минимум 2 раза в день (натощак и через 2-3 часа после еды). При регулярном мониторинге уровня сахара, лабораторные исследования глюкозы и гликированного гемоглобина необходимо проводить 1 раз в 3-6 месяцев, в зависимости от компенсации диабета».
Причины
1-го типа
Диабет 1-го типа возникает, когда иммунная система атакует и разрушает инсулин-продуцирующие бета-клетки поджелудочной железы. Предполагают, что диабет 1-го типа вызван генами и факторами окружающей среды — например вирусами, которые могут спровоцировать заболевание.
2-го типа
Этот тип диабета может быть вызван несколькими факторами, включая образ жизни и генетику. Шансы на развитие диабета 2-го типа повышаются в отсутствии физической активности и если человек страдает от лишнего веса и ожирения. Иногда избыточный вес вызывает резистентность к инсулину — еще одну причину развития сахарного диабета 2-го типа. Со временем из-за этого состояния поджелудочная больше не может вырабатывать достаточное количество инсулина, и уровень глюкозы в крови повышается.
Симптомы
Если вы подозреваете, что у вас или у вашего ребенка диабет, обратитесь к врачу. Чем раньше будет диагностировано заболевание, тем быстрее можно будет начать лечение. Если вам уже поставили диагноз, потребуется тщательное медицинское наблюдение, пока уровень сахара в крови не стабилизируется.
Ранние признаки диабета
«На ранних стадиях сахарный диабет проявляется учащенным мочеиспусканием, сухостью во рту и постоянной жаждой, быстрой утомляемостью и слабостью, кожным зудом, онемением и покалыванием пальцев рук и ног. При этом у некоторых пациентов в течение длительного времени сахарный диабет протекает бессимптомно, поэтому важно регулярно сдавать анализ крови и отслеживать уровень сахара вне зависимости от самочувствия».
Общие признаки, характерные для сахарного диабета любого типа:
- полидипсия — когда постоянно хочется много пить;
- частое и обильное мочеиспускание;
- чувство голода, возникающее на фоне резких перепадов уровня сахара в крови;
- повышенная утомляемость;
- при отсутствии лечения – снижение остроты зрения;
- порезы и ушибы плохо заживают;
- покалывание, боль, онемение в руках или ногах.

Если ребенок давно перестал мочиться в постель, но вдруг снова начал — причиной этого мог стать диабет. Обратите внимание, что причиной этого может быть не только сахарный диабет, но ещё и несахарный и почечный — исключить их может врач во время диагностики.
Диагностика
Когда у взрослого человека диагностируют сахарный диабет, часто ошибочно ставят диагноз «диабет 2-го типа». Трудности в постановке диагноза заболевания того или иного типа связаны с тем, что человек может заболеть в любом возрасте. А еще бывает так, что не у всех взрослых с диабетом 1-го типа появляются хоть какие-то признаки. В таком случае врач может обнаружить, что уровень сахара в крови высокий и назначит диету, физические упражнения и медикаменты. Сейчас все чаще диабет 2-го типа встречается у детей, особенно у тех, кто страдает ожирением.
В любом случае, если у вас или у кого-то из ваших знакомых диагностирован сахарный диабет, нужно наблюдаться у эндокринолога регулярно, не дожидаться индивидуальных реакций на типичные методы его лечения.
Для адекватной диагностики человеку необходимо обратиться к врачу общей практики, терапевту или эндокринологу. Уровень сахара определяется в плазме крови, а для того, чтобы его измерить, используют глюкометр. Если уровень сахара крови дважды натощак в спокойной обстановке превышает 7,0 ммоль/литр (или 11,1 не натощак и в неспокойной), можно с уверенностью говорить о наличии у человека сахарного диабета. При этом нормой является уровень сахара до 6,1 ммоль/литр. Есть другие виды нарушения углеводного обмена, при подозрении на которые врач назначит дополнительный анализ.
Также сахарный диабет 1-го и 2-го типа, предиабет и гестационный диабет диагностируют с помощью анализа крови на гликированный гемоглобин. Его результаты отражают изменения уровня глюкозы в крови за длительный период.
Любому человеку с симптомами диабета, необходимо пройти тестирование. Бывает, что у некоторых людей нет симптомов, но они могут иметь факторы риска развития этого заболевания — им тоже нужно пройти обследование. С помощью тестов, врачи могут быстро обнаружить диабет и быстро принять меры так, чтобы не допустить осложнений болезни.
Тестирование позволяет обнаружить и предиабет тоже. А своевременное внесение изменений в образ жизни помогает отсрочить или предотвратить развитие сахарного диабета 2-го типа.
Большинство тестов может показать только наличие диабета, но не определяет его тип. Чтобы выяснить тип, врач может назначить тест на поиск определенных антител в крови — таких, что ошибочно атакуют здоровые клетки поджелудочной железы. Наличие одного или нескольких типов антител, специфичных для диабета, часто встречается при диабете 1-го типа, но не при 2-ом типе или сахарном моногенном диабете.
А если у вас был диабет во время беременности, необходимо сдать анализы не позднее чем через 12 недель после рождения ребёнка, чтобы узнать, есть ли у вас диабет 2-го типа.
Осложнения
Диабет можно назвать образом жизни, ведь при своевременной диагностике и грамотном контроле заболевания качество жизни будет ничуть не хуже, чем у здоровых людей. Но недооценивать диабет тоже нельзя, ведь в определенных случаях это грозит развитием опасных осложнений.
Кетоацидоз
Если клетки тканей получают мало энергии, организм может начать расщеплять жир. Это приводит к образованию токсичных веществ — кетонов. Больному диабетом следует наблюдать за собой: потеря аппетита, слабость, рвота, лихорадка и боль в животе могут быть симптомами диабетического кетоацидоза (ДКА).
Это состояние встречается у людей с диабетом любого типа, оно довольно распространено и может стать причиной кетоацидотической комы.
Основные признаки ДКА:
- частое мочеиспускание;
- сильная жажда;
- боль в животе;
- сладковатый запах (или может напоминать ацетон) изо рта;
- сильная усталость и сонливость;
- чувство растерянности;
- потеря сознания.

Запах ацетона часто принимают за запах алкоголя. Если больной теряет сознание на улице, то этому человеку могут не оказывать помощь, потому что принимают за пьяного, а счёт идет уже на часы, порой на минуты. Человек может умереть.
Диабетический кетоацидоз — следствие высокого уровня глюкозы в крови (гипергликемии) и повышения количества кетонов в крови и моче. Чтобы проверить мочу на наличие избытка кетонов можно использовать тест-полоски, они продаются без рецепта.
Симптомы диабетического кетоацидоза обычно развиваются в течение 24 часов, но иногда проявляются быстрее. Если был обнаружен повышенный уровень кетонов в моче, — срочно вызывайте «скорую». Основной причиной ДКА может стать недостаток инсулина в организме, который заставляет организм расщеплять жир для получения энергии. В результате кетоны высвобождаются в организм по мере расщепления жира.
У пациентов с сахарным диабетом некоторые состояния могут повысить риск появления ДКА:
- наличие инфекции — гриппа или инфекции мочевыводящих путей (ИМП);
- нарушения плана лечения диабета – например, пропущенные приемы инсулина;
- травмы или операция;
- стресс;
- прием некоторых лекарств, таких как стероидные препараты;
- злоупотребление алкоголем;
- прием наркотиков;
- беременность;
- во время месячных.
Чтобы снизить риск возникновения диабетического кетоацидоза, важно соблюдать несколько правил:
- контролировать уровень сахара в крови;
- строго придерживаться плана лечения, не прекращать принимать инсулин без рекомендации врача;
- простудившись, следует проверять уровень сахара в крови и кетонов в моче чаще, чем обычно;
- не начинать принимать новые лекарства без предварительной консультации с врачом.
Гипогликемия
Когда диагностирован сахарный диабет, уровень глюкозы в крови может не только повышаться, но и понижаться. Если он падает ниже нормы — это гипогликемия. Если пациент принимает лекарства, снижающие уровень глюкозы в крови, в том числе инсулин, сахар может снизиться по разным причинам — если пропустить обед или получить физических нагрузок больше обычного.
Следует регулярно контролировать уровень сахара в крови, а также отслеживать симптомы гипогликемии: потливость, дрожь, слабость, голод, головокружение, головные боли, затуманенность зрения, учащенное сердцебиение. Лечение низкого уровня сахара в крови обеспечивается с помощью быстро усваиваемых углеводов, тут может помочь фруктовый сок, сладкий чай, леденец или таблетки глюкозы.
Тяжелая гипогликемия может вызвать повреждение мозга и привести к долгосрочным нарушениям деятельности центральной нервной системы. Такие осложнения могут возникнуть при приеме сахароснижающих препаратов первого поколения.
Кома
Самое опасное острое осложнение сахарного диабета ― это гипогликемическая кома, возникает когда сахар резко снижается. Без терапии спонтанно гипогликемическая кома может развиваться только в одном случае ― если у человека возникает опухоль поджелудочной железы.
Больные в состоянии комы живы, но не просыпаются, не могут целенаправленно реагировать на движения, звуки и другие виды стимуляции. Если кому не лечить, это может привести к летальному исходу.
Это осложнение относительно редко встречается при диагностированном диабете, но очень важно знать о ситуациях, которые повышают риск развития комы. Три наиболее распространенные причины комы у пациентов с сахарным диабетом:
- тяжелая гипогликемия;
- диабетический кетоацидоз;
- гипергликемическое гиперосмолярное состояние.
При тяжелой гипогликемии уровень сахара в крови очень сильно снижается, и если его не сбалансировать, может привести к потере сознания и коме.
Риск комы из-за гипогликемии становятся выше при передозировке инсулина, приема большого количества алкоголя или после изнурительных физических нагрузок. Если человек успел поймать тот момент, когда он еще понимает, что можно сделать, оптимальный вариант ― выпить сок или просто съесть кусок сахара.
В некоторых случаях человек может впасть в диабетическую кому, если у него были симптомы диабета 1-го типа, но их не обнаружили достаточно быстро. В таком случае развивается кетоацидоз и человек впадает в кому ещё до постановки диагноза. Примерно у 1 из 4 больных с диабетом 1-го типа регистрируют признаки кетоацидоза.
При сахарном диабете 2-го типа инсулин обычно помогает сбалансировать уровень кетонов. Однако, если уровень сахара в крови повысится слишком сильно, то у больных людей может развиться опасное состояние, называемое гиперосмолярным гипергликемическим состоянием (ГГС). Риск возрастает при отсутствии достаточного количества диабетических лекарств.
Основные симптомы ГГС: сильная жажда, дезориентация, тошнота и рвота. При наличии таких симптомов важно незамедлительно обратиться за медицинской помощью до того, как больной человек начнет терять сознание и впадет в кому.
Для профилактики этого осложнения важно отслеживать симптомы повышенного или пониженного уровня глюкозы в крови, употреблять как можно меньше алкоголя (и избегать его после физических нагрузок совсем). Старайтесь не допускать гипогликемии после тренировок, а при диабете 1-го типа не забывайте следить за уровнем кетонов.
Ретинопатии
Диабетическая ретинопатия — заболевание глаз, которое может вызвать потерю зрения у людей, страдающих диабетом. При этом осложнении поражаются кровеносные сосуды сетчатки глаза.
Больному диабетом необходимо хотя бы раз в год проходить обследование у офтальмолога. Ретинопатия поначалу может развиваться бессимптомно, но чем раньше её обнаружить, тем быстрее можно принять меры по предотвращению.
На ранних стадиях диабетической ретинопатии обычно нет никаких симптомов. Некоторые люди начинают замечать признаки изменений своего зрения, например, при чтении или разглядывании объектов вдалеке. Эти симптомы могут периодически проходить, а затем возвращаться.
На более поздних стадиях заболевания кровеносные сосуды сетчатки начинают кровоточить в стекловидное тело (гелеобразную жидкость в центре глаза). В таком случае пациент может увидеть тёмные плавающие пятна или полосы, которые выглядят как паутина. Иногда пятна проходят сами, но к врачу обратиться при этом всё равно необходимо. Если это не лечить, кровоизлияние может повториться
Диабетическая ретинопатия может привести к другим серьезным заболеваниям глаз.
Первое — диабетический макулярный отек (ДМО). Со временем примерно у половины пациентов с диабетической ретинопатией будет развиваться ДМО. Это происходит, когда кровеносные сосуды в сетчатке начинают пропускать жидкость, а затем вызывают отек в макуле (центральной зоне сетчатки). Из-за дополнительной жидкости в макуле зрение станет более расплывчатым.
Вторым опасным «зрительным» осложнением диабета является неоваскулярная глаукома. Диабетическая ретинопатия может привести к тому, что аномальные кровеносные сосуды начнут расти из сетчатки и заблокируют отток жидкости из глаза.
Третье — отслойка сетчатки, при которой могут образоваться рубцы в задней части глаза. Когда шрамы оттягивают сетчатку от задней части глаза, это называют тракционной отслойкой сетчатки.
Диабет повреждает кровеносные сосуды по всему телу. Повреждение глаз начинается тогда, когда сахар блокирует крошечные кровеносные сосуды, идущие к сетчатке, заставляя их истекать жидкостью или кровоточить. Чтобы восполнить эти закупоренные кровеносные сосуды, организм начнет выращивать в глазах новые кровеносные сосуды, но работать они будут хуже, они легко протекают и кровоточат.
Врач может обнаружить диабетическую ретинопатию в рамках обследования зрения. Осмотр простой и безболезненный — врач проведет осмотр глаз на наличие диабетической ретинопатии и других проблем со зрением. Если у пациента диабет, следует регулярно проходить такие осмотры, так как ретинопатия эффективнее всего лечится на ранних этапах.
Полинейропатия
Диабетическая полинейропатия ― это поражение нервных волокон. Существует несколько видов:
- периферическая нейропатия конечностей;
- висцеральная нейропатия — нервных волокон, которые иннервируют сердце, желудок, легкие, почки, половые органы.
Почти у половины людей с заболеванием в той или иной степени поражены нервы. Осложнение чаще встречается у тех, кто болеет диабетом уже несколько лет. Чтобы предотвратить или отсрочить повреждение нервов, важно поддерживать уровень глюкозы в крови на целевом уровне. Если нервы уже поражены, это поможет предотвратить или отсрочить дальнейшее развитие осложнения.
По некоторым оценкам, болезненная диабетическая нейропатия поражает от 16% до 26% людей с сахарным диабетом.
Определить, что у человека именно нейропатия, поможет проверка чувствительности: болевой, температурной и тактильной. С этим может помочь эндокринолог — существуют специальные процедуры и инструменты для диагностики этого осложнения. После этого врач сможет определить тяжесть и назначить соответствующее лечение.
Диабетическая стопа
Повреждение нервов при диабете может привести к потере чувствительности в ногах. Так, человек может не почувствовать порезы, волдыри или другие раны, а эти травмы могут в дальнейшем спровоцировать язвы и инфекции.
Повреждения двигательных волокон постепенно приводят к чрезмерному физическому напряжению и развитию анатомических деформаций в дальнейшем — искривлению стопы, когтистости пальцев ног. Отдельно описана так называемая стопа Шарко, когда возникают воспалительные процессы в костях плюсны. К тому же возрастает риск развития инфекций, а в сочетании с язвами это может быть опасно для жизни.
При ежегодном диабетическом скрининге назначают процедуры для выявления и наблюдения подобных нейропатических осложнений — это важная часть рутинных проверок.
Сопутствующие заболевания при диабете являются наиболее распространенной причиной нетравматической ампутации конечностей, причем язвы диабетической стопы предшествуют более чем 80% ампутаций у людей с сахарным диабетом. Причем после первой ампутации у людей с диабетом вероятность последующей ампутации в два раза выше, чем у людей без него.
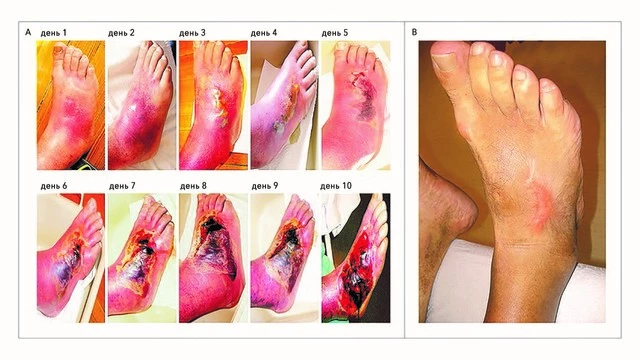
Лечение этого осложнения может занять много времени, в этом помогает разгрузка стопы, специальная ортопедическая обувь, сосудистые препараты, воздействующие на нервную трофику, лечение язв и малая гнойная хирургия.
Нефропатия
Сахарный диабет — заболевание, влияющее на кровеносные сосуды.
Почки несут в себе функцию детоксикации организма, они выводят из организма продукты жизнедеятельности тканей. Почки регулируют артериальное давление, вырабатывают некоторые гормоны, влияющие на кроветворение.
Если почки начинают выходить из строя, повышается уровень креатинина, который у человека в норме всегда присутствует, но его количество возрастает, и излишки поступают в кровь вместо того, чтобы выводиться.
Осложнения, связанные с почками, у диабетиков обычно называются диабетической нефропатией. По статистике, приблизительно у 40% больных диабетом развивается нефропатия, но её также можно предотвратить или отсрочить с помощью контроля артериального давления и уровня глюкозы в крови.
Через 10-15 лет лет может диабетическая нефропатия может развиться в хроническую почечную недостаточность и переводу пациента на гемофильтрацию – сеансов «искусственной почки». Это аппарат, в котором находится диализирующий, или очищающий, раствор. Человек вынужден будет ездить на процедуры «очистки крови».
Чтобы вовремя отследить возможные проблемы с почками, людям с диабетом раз в год нужно проходить скрининговый тест — простая проверка образца мочи на наличие в ней белка.
Артропатия
Артропатия возникает, когда состояние суставов ухудшается из-за повреждения нервов. В первую очередь это осложнение поражает стопы.
Суставы могут стать теплыми, покраснеть и распухнуть, а иногда становятся неустойчивыми или деформированными.
Чем раньше выявить это осложнение, тем эффективнее можно остановить прогрессирование. Важно снизить нагрузку на пораженные суставы, например с помощью ортопедических опор.
Как и в случае со многими другими осложнениями, контроль уровня глюкозы и физиотерапия могут замедлить прогрессирование этого состояния, но ограниченная подвижность может быть необратимой.
Диета при диабете
«С помощью диеты можно удерживать уровень глюкозы в крови на оптимальном уровне только при диабете 2-го типа. Специализированное питание предполагает исключение из рациона продуктов с высоким гликемическим индексом (быстрых углеводов). Запрещается употреблять сахар в любом виде, кондитерские изделия, шоколад, варенье, мед, мороженое, сдобу, острые, пряные, жареные блюда, алкогольные напитки, соки, виноград, бананы, изюм, финики. В неограниченном количестве можно и нужно есть огурцы, помидоры, нежирные сорта мяса и виды рыбы (в запеченном или отварном виде), творог и сыр до 4% жирности, грибы, бобовые, кабачки, баклажаны, все виды салата. Ежедневно следует выпивать дневную норму воды, также можно употреблять чай и некрепкий кофе без сахара. При этом важно питаться дробно, небольшими порциями по 5-6 раз в день, людям с избыточным весом рекомендуется придерживаться низкокалорийной диеты».
Лечение
Выбор стратегии лечения диабетического заболевания зависит от его типа. Распространенные методы лечения включают следование диабетической диете, регулярную физическую активность и прием лекарств. Реже проводят операции по снижению веса для любого типа и трансплантацию искусственной поджелудочной железы или ее части людям с сахарным диабетом 1-го типа.
Диета
При диабетической диете рекомендуют ограничить прием сладких напитков, а вместо сахара использовать заменители. Также ограничивают алкоголь. Некоторым людям с диабетом важно есть примерно в одно и то же время каждый день. В зависимости от рекомендованных лекарств или типа инсулина, больному может потребоваться съедать одно и то же количество углеводов в одно и то же время каждый день.
Лекарства
Людям с сахарным диабетом 1-го типа необходимо принимать инсулин, чтобы контролировать свой уровень сахара в крови. Некоторые больные с диабетом 2-го типа могут обеспечить его с помощью здорового выбора в питании и физической активности. Если этого недостаточно, нужно принимать лекарства.
Выбор лекарств основывается на типе диабета, ежедневном графике, стоимости и других условий здоровья.

Различные типы инсулина начинают работать с разной скоростью, и действие каждого из них длится разное время. Инсулин можно принимать с помощью шприца, инсулиновой ручки или помпы.
Инсулиновая помпа дает небольшие дозы в течение всего дня. Менее распространенные способы приема инсулина включают ингаляторы, инъекционные порты и струйные инжекторы.
Что такое инсулиновая помпа?
«Инсулиновая помпа подходит для людей, которые находятся на инсулинотерапии. Это специальный аппарат для непрерывной подачи инсулина в кровь. Инсулиновая помпа заменяет поджелудочную железу. Постоянно выделяет определенное количество ультракороткого инсулина или аналог инсулина короткого действия. Применяется чаще у пациентов с 1-м типом диабета, чаще у детей».
Для лечения диабета 2-го типа также существует несколько видов лекарств. Если со временем больному человеку требуется больше одного лекарства, врач может рекомендовать комбинированное средство.
Физические нагрузки
Физическая активность важна для контроля уровня глюкозы и поддержания здоровья. Если человек страдает от избыточного веса, сочетание активности с низкокалорийной диетой может улучшить состояние здоровья.
Специалисты рекомендуют хотя бы 30 минут умеренной или интенсивной физической активности в течении 5 дней в неделю. Прежде чем выбрать свой уровень физической нагрузки при диабете, необходимо проконсультироваться с врачом — он поможет рассчитать оптимальный уровень нагрузки и приема инсулина, если это необходимо.
Инсулинотерапия
Люди с сахарным диабетом 1-го типа обычно начинают с двух инъекций инсулина разного типа в день. Обычно это число со временем вырастает до трех или четырех инъекций инсулина различных типов в день. Типы инсулина зависят от уровня глюкозы в их крови. Три или четыре инъекции инсулина в день обеспечивают наилучший контроль уровня глюкозы в крови и могут предотвратить или отсрочить большинство диабетических осложнений.
Большинству больных с сахарным диабетом 2-го типа может потребоваться одна инъекция в день без приема дополнительных лекарств. Некоторым хватает однократной инъекции инсулина вечером (за ужином или перед сном) вместе с таблетками от диабета. В зависимости от прогрессирования заболевания, постепенно может понадобиться увеличить количество доз инсулина.
Что делать, если забыл ввести инсулин?
«Если человек, находящийся на инсулинотерапии забыл ввести препарат, то его действия зависят от того, какой тип инсулина и с какой частотой он применяет. Если пациент вводит продленный инсулин 2 раза в день, то при пропуске одной дозы коррекцию гипергликемии рекомендуется производить коротким инсулином в ближайшие 12 часов. Также снизить концентрацию глюкозы позволит увеличение физической нагрузки. Если человек вводит длинный инсулин 1 раз в сутки, то можно ввести половину необходимой дозы через 12 часов от пропущенной инъекции. В случае, если человек применяет короткий (болюсный) инсулин, то подколку можно сделать не позднее 2 часов от начала еды, также необходимо увеличить физическую нагрузку и обязательно контролировать уровень сахара в крови».
Психологическая помощь
Следовать здоровому образу жизни очень важно для людей с сахарным диабетом. Психолог может помочь человеку изменить свое поведение, чтобы постепенно улучшить пищевые привычки и увеличить уровень активности. Людям с диабетом может понадобиться помощь в эффективном планировании. Им нужно регулярно тестировать уровень глюкозы в крови, принимать лекарства и обеспечивать самоконтроль диабета.
Люди, больные диабетом, чаще страдают от депрессии, чем те, у кого диабета нет. Если больной находятся в депрессии, он скорее будет игнорировать свое лечение и не сможет выработать здоровые привычки в поведении. Справиться с такими состоянии может помочь психолог.
Народные средства
На данный момент не существует эффективных «народных» средств лечения сахарного диабета. Это опасное, неизлечимое заболевание, знание о котором каждый год совершенствуется и дополняется учеными. Не нужно полагаться на средства, у которых отсутствует доказательная база, или которые противоречат официальным рекомендациям диабетических сообществ.
Прогноз
Если не лечить диабет, он может вызвать тяжелые осложнения и смерть пациента. Плохо контролируемый диабет 1-го типа является фактором риска развития хронических осложнений: слепоты, почечной недостаточности, ампутаций и сердечных приступов.
В целом сердечно-сосудистые заболевания являются основной причиной смерти при сахарном диабете. С течением времени план лечения будет меняться. Это связано с тем, что резистентность к инсулину увеличивается с возрастом, а клетки, вырабатывающие инсулин в поджелудочной железе — «изнашиваются» по мере того, как поджелудочная железа пытается удовлетворить дополнительные потребности организма в инсулине.
Прогноз зависит от того, насколько хорошо больной человек контролирует свой уровень глюкозы и как хорошо выполняет рекомендации врача.
Профилактика
Снизить риски диабета можно несколькими способами. Для профилактики осложнений рекомендуется контролировать свой вес. Избыточная масса тела является наиболее важным фактором риска сахарного диабета 2-го типа. Если человек страдает от ожирения, то вероятность развития диабета у него в 20-40 раз выше, чем у человека с нормальным весом.
Потеря всего 7-10% от вашего текущего веса поможет сократить шансы развития диабета 2-го типа в два раза. Отсутствие физической активности способствует развитию заболевания, признаки диабета в таком случае у людей возникают чаще. Если регулярно заставлять мышцы работать, тем лучше их клетки смогут использовать инсулин и поглощать глюкозу. В свою очередь, это снижает нагрузку на поджелудочную железу.
Причем не обязательно делать много тяжелых физически изматывающих упражнений каждый день. Быстрая ходьба в течение получаса каждый день снижает риск развития диабета 2-го типа на 30%.
Заключение
Сахарный диабет — совокупность опасных заболеваний, которые можно контролировать. Своевременное обнаружение и бережное отношение к своему здоровью поможет избежать многих осложнений или вообще развития диабета. Для этого питайтесь сбалансированно, занимайтесь спортом и не злоупотребляйте алкоголем.
Источники
- Британское Диабетическое Общество — Diabetic Nephropathy
- Американская Диабетическая Ассоциация — Diabetes
- Национальная служба здравоохранения Великобритании — Diabetes
- Всемирная Организация Здравоохранения — Diabetes


 Врач - эндокринолог
Врач - эндокринолог ФНКЦ ФМБА РФ, врач-эндокринолог
ФНКЦ ФМБА РФ, врач-эндокринолог













