Определение ПМС
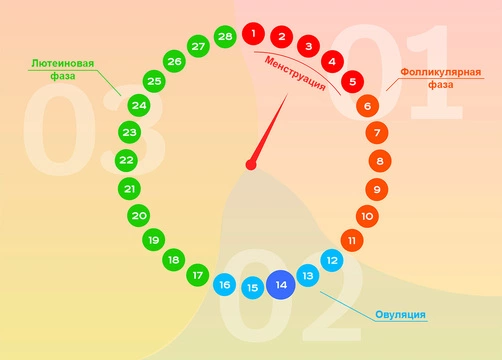
Предменструальный синдром (ПМС) или синдром предменструального напряжения — это комплекс симптомов, которые появляются за 7-10 дней до менструации, в лютеиновую фазу цикла, и проходят после ее начала (рис 1.). Для него характерны как психологические (раздражительность), так и физические (боль, отеки) проявления.
Почему он возникает?
Точно неизвестно, по каким причинам появляется ПМС, но связывают его в основном с эндокринными факторами. Предполагается, что на самочувствие влияют колебания уровней прогестерона и эстрогена в течение менструального цикла, а также изменения углеводного обмена и дефицит серотонина.
На появление ПМС также влияют:
- Возраст. Чем старше становится женщина, тем выше риск появления ПМС, но при этом он может возникать и у молодых.
- Вес. Недостаток веса увеличивает риск появления ПМС.
- Стресс и высокие интеллектуальные нагрузки. Синдром связывают с умственным и эмоциональным напряжением, хроническим стрессом.
- Синдром вегетососудистой дистонии. Комплекс симптомов, связанных с нарушением работы нервной системы — частое сердцебиение, головокружение, головные боли, дрожание рук, потливость, утомляемость и другие.
Классификация предменструального синдрома
В зависимости от симптомов предменструального синдрома выделяют четыре его формы:
- Нервно-психическая. В основном проявляется изменением эмоционального состояния. Симптомы могут быть очень разными: от слабости, апатии до высокой чувствительности к звукам или запахам, раздражительности, агрессивности. Также возможно снижение памяти, ухудшение концентрации внимания, тревожность, ощущение страха или тоски и другие изменения.
- Отечная. Проявляется в основном отеками рук, ног или лица, набуханием, болезненностью молочных желез, вздутием живота. Иногда добавляется потливость, зуд, слабость. Часто при этой форме мочеиспускание становится слишком частым или, напротив, редким.
- Цефалгическая. Состояние похоже на мигрень — могут появляться головные боли, головокружение, реакция на запахи, звуки, а также раздражительность, рвота, тошнота, проблемы с координацией движений.
- Кризовая. Артериальное давление становится высоким, возможна тахикардия (частое сердцебиение). Пульс быстро повышается даже при небольших нагрузках. Иногда это состояние сопровождается потливостью, чувством страха.
Течение ПМС может быть легким или тяжелым. При легком течении симптомы появляются незадолго до начала менструации. Они слабо выражены, почти не влияют на самочувствие. Один или два симптома могут быть более заметными. Если течение тяжелое, появляется от 5 до 12 симптомов, которые могут сохраняться до 14-16 дней. От двух до пяти признаков ПМС при этом сильно выражены.
Течение ПМС со временем может изменяться, и обычно выделяют три стадии:
- Стадия компенсации. Симптомы сохраняются в течение нескольких дней, исчезают с началом месячных. С каждым новым циклом они становятся все менее заметным.
- Стадия субкомпенсации. При начале менструации симптомы исчезают, но при этом с каждым новым циклом они становятся все более выраженными.
- Стадия декомпенсации. Период, когда признаки ПМС отсутствуют, становится все более коротким. Симптомы могут появляться задолго до менструации и не проходить даже после ее начала.
Опасен ли ПМС? Возможные осложнения
Некоторые заболевания и проблемы со здоровьем могут обостряться в начале ПМС³. Среди них:
- Тревожные расстройства, депрессия. Частично их симптомы похожи на проявления ПМС. Они могут усиливаться за несколько дней до менструации или во время нее.
- Синдром хронической усталости. Перед началом месячных может появляться апатия, быстрая утомляемость. Они усиливают синдром хронической усталости.
- Синдром раздраженного кишечника. В самом конце цикла его симптомы усиливаются. ПМС может сопровождаться нарушениями стула. В этом случае при синдроме раздраженного кишечника возможно вздутие живота, спазмы, боли, газы.
- Синдром болезненного мочевого пузыря. Среди его симптомов — частые позывы к мочеиспусканию, боли в области таза, недержание мочи при напряжении. При ПМС эти симптомы могут усиливаться.
При тяжелом течении предменструального синдрома со временем могут появляться осложнения:
- Миокардиодистрофия — поражение сердца, которое может сопровождаться болью, нарушением ритма, потерей сознания.
- Офтальмоплегическая мигрень. Головные боли, которые сопровождаются двоением в глазах, опущением верхнего века, постоянным расширением зрачка в глазу со стороны боли.
- Нарушения сна — тяжелая бессонница, связанная с ней постоянная сонливость днем.
- Циклические аллергические реакции с тяжелым течением.
- Стоматит, язвенный гингивит — воспаление слизистой полости рта.
- Нарушения дыхания — приступы удушья, кашля, одышка, затрудненное дыхание.
- Иридоциклит. Воспаление глазного яблока, при котором возникает боль в глазу, слезотечение, светобоязнь. Зрение может снижаться, возможно сужение зрачка, изменение рисунка и цвета радужки.
Эти осложнения появляются очень редко и только при атипичных формах ПМС. Самой серьезной угрозой при тяжелом течении предменструального синдрома является развитие невроза, депрессии, появление риска суицида.
Симптомы предменструального напряжения
За несколько дней до начала менструации предменструальный синдром появляется у многих женщин, но обычно он почти не влияет на их жизнь, не мешает привычной активности. ПМС может менять эмоциональное состояние, вызывать физические симптомы1 (рис. 2).

Психические проявления при ПМС включают:
- перепады настроения;
- раздражительность;
- тревожность;
- быструю утомляемость;
- эмоциональное напряжение;
- враждебное, агрессивное отношение к окружающим;
- беспокойство;
- беспричинную грусть;
- нарушения сна;
- снижение работоспособности, ухудшение концентрации внимания.
Важно! Чаще всего связанные с ПМС симптомы воспринимаются как плохое настроение, но при тяжелом течении они выражены сильно и могут вызывать невроз или депрессию, сильно влиять на поведение.
Среди физических проявлений ПМС можно выделить:
- дискомфорт или тяжесть, боли внизу живота;
- набухание и болезненность молочных желез;
- головные боли, похожие на мигрень (могут сопровождаться чувствительностью к звуку, свету);
- отечность: могут отекать руки и ноги, возможно вздутие живота;
- понос или запор;
- крапивницу, появление пигментации, угревую сыпь или другие высыпания на коже (иногда сопровождаются зудом);
- тянущие боли в пояснице;
- частое мочеиспускание;
- набор веса (или ощущение, что появился лишний вес);
- похожие на артрит суставные боли;
- изменения аппетита.
Во время ПМС могут быть и другие симптомы: у разных женщин он проявляется по-разному. Иногда эти проявления почти незаметны, и только немного усиливаются ближе к началу менструации. В других случаях ПМС сильно выражен, появляется циклично. Он может начинаться уже через неделю после завершения месячных и длиться до конца цикла.
Предменструальное дисфорическое расстройство (ПМДР)
Если ПМС протекает в очень тяжелой форме, диагностируют предменструальное дисфорическое расстройство. При таком расстройстве симптомы ПМС сильно выражены, появляются регулярно незадолго до месячных, влияют на повседневную активность. На ПМДР указывает наличие не менее пяти симптомов.²
При этом среди проявлений должен быть как минимум один симптом, связанный с эмоциональным состоянием:
- резкие перепады настроения;
- гнев, раздражительность;
- подавленность, тоска, чувство безнадежности;
- тревожность, нервозность, беспокойство или раздражительность.
При расстройстве также появляется как минимум один признак из списка ниже:
- снижение концентрации внимания;
- утомляемость, слабость;
- изменения аппетита (тяга к сладкому или другой определенной еде, переедание);
- дневная сонливость или бессонница;
- ощущение потери контроля;
- резкое снижение интереса к обычным занятиям;
- физические признаки ПМС.
ПМДР может быть опасным состоянием. Это расстройство резко снижает качество жизни, оно опасно депрессией, появлением суицидальных мыслей. Если ПМС протекает тяжело, нужно обратиться к гинекологу.
Диагностика ПМС
Для диагностики при сильном предменструальном синдроме нужно обращаться к гинекологу. Врач проведет осмотр, опрос. Ему нужно рассказать о симптомах, о том, как часто они появляются, как изменяются в течение цикла.
Появление симптомов ПМС связано со второй, лютеиновой фазой цикла, которая начинается после овуляции и продолжается до начала месячных. При диагностике подтверждают, что признаки ПМС возникают циклично. Это проще сделать при регулярном цикле. Если цикл нерегулярный, особенно важно заполнять менструальную карту, чтобы отслеживать появление симптомов и их связь с овуляцией и началом месячных. Менструальную карту нужно вести не меньше 2-3 месяцев. Это таблица или дневник, в котором нужно отмечать время появления и выраженность симптомов, связанных с ПМС. Вести его удобно, используя для этого одно из представленных на рынке мобильных приложений.

Для постановки точного диагноза врач может назначить дополнительные исследования:
- анализ крови для оценки уровней лютеинизирующего и фолликулостимулирующего гормона, общего и свободного тестостерона, прогестерона;
- общее исследование для оценки фаз цикла (измерение базальной температуры, анализы влагалищных мазков);
- УЗИ органов малого таза.
На ПМС могут быть похожи некоторые неврологические, гинекологические, сердечно-сосудистые и другие заболевания. Поэтому при любых необычных симптомах или проблемах со здоровьем нужно пройти обследование. Назначить его может гинеколог после общего осмотра. Врач может рекомендовать консультацию невролога, кардиолога или другого специалиста, а также ЭКГ, УЗИ надпочечников или другие исследования.
Предменструальные боли при эндометриозе
Сильные боли перед менструацией и во время нее могут быть связаны с эндометриозом— заболеванием, при котором разрастаются ткани эндометрия, функционального слоя, выстилающего матку. При эндометриозе месячные очень болезненные, обильные, а боль или напряжение может появляться еще до начала менструации. Новообразования при эндометриозе доброкачественные, но заболевание приводит к нарушению репродуктивной функции, сильным, регулярным болям. Другие симптомы ПМС при этом могут отсутствовать. При болезненных менструациях, обильном кровотечении (особенно со сгустками), болях внизу живота перед месячными нужно обследоваться у гинеколога.
Лечение предменструального синдрома
Предменструальный синдром не всегда хорошо лечится. Одни и те же способы могут помогать одним женщинам, но вообще не давать результата для других. Важно найти подход, который окажется эффективным. Для этого придерживаются определенной стратегии лечения, сначала используя общие методы, а затем, если результата нет, прибегая к лекарственной терапии². В редких случаях и при очень тяжелом течении предменструального синдрома лечение может быть хирургическим.
Общие методы
Лечение начинают с коррекции образа жизни. Уменьшить симптомы ПМС помогают:
- Соблюдение правильного режима труда и отдыха. Важно достаточно спать, не переутомляться, но при этом оставаться достаточно активной.
- Правильное питание. Выстраивать рацион лучше вместе с диетологом так, чтобы получить все необходимые микронутриенты. Лучше, если питание будет дробным, низкокалорийным.
- Лечение имеющихся гинекологических заболеваний. Нужно пройти обследование у гинеколога, вылечить все выявленные болезни, устранить воспаления, инфекции.
- Психотерапия. Если ПМС проявляется в основном изменениями эмоционального состояния, психотерапия поможет научиться их контролировать. Психические проявления предменструального синдрома могут появляться или становиться более выраженными из-за нерешенных личных проблем. Чтобы преодолеть их, нужно заниматься с психологом.
- Физическая активность. Уменьшить проявления ПМС помогают регулярные занятия спортом. Нагрузки не должны быть слишком интенсивными, и тогда они снизят раздражительность, тревожность, помогут нормализовать сон, ослабят физические симптомы. Можно заниматься йогой, плаванием или ходьбой.
- Антистрессовая терапия. Предменструальный синдром может протекать тяжелее под влиянием стресса. Чтобы снизить его уровень, врач может рекомендовать прием витаминов, использование техник релаксации, водные процедуры, массаж, контроль нагрузок.
Лекарственная терапия
ПМС связывают с нарушением гормонального фона. Если оно подтверждается анализами, врач может назначить гормональные препараты. Хорошие результаты может давать применение комбинированных оральных контрацептивов. Они назначаются, если женщина не планирует беременность. Врач может выписать пероральные прогестогены, прогестины, прогестерон в виде влагалищных свечей и другие гормональные средства. Если выявлено нарушение овуляции и повышение концентрации пролактина, возможно назначение дофаминергического препарата. При раздражительности, тревожности, других психических проявлениях предменструального синдрома назначают селективные ингибиторы высвобождения серотонина.
Также может применяться вспомогательное медикаментозное лечение:
- Нестероидные противовоспалительные препараты для уменьшения болевого синдрома перед началом менструации и во время нее.
- Мочегонные препараты, если ПМС сопровождается задержкой жидкости, отеками (в этом случае сначала уменьшают потребление соли).
- Прием витаминов. Всем женщинам фертильного возраста врачи рекомендуют профилактический прием фолиевой кислоты. Также при подтвержденном дефиците врач может рекомендовать прием магния, витамина B6, витамина D при их подтвержденном дефиците.

Медикаментозное лечение предменструального синдрома с помощью гормональных препаратов продолжается в течение 3 месяцев или более длительного срока. Принимать обезболивающие средства можно при появлении сильных болей, но лучше заранее проконсультироваться с врачом, чтобы подобрать препарат, уточнить дозировку. Лечить ПМС, самостоятельно подбирая гормональные, обезболивающие или мочегонные препараты нельзя — это чревато осложнениями, тяжелыми побочными эффектами.
Хирургическое лечение
В качестве хирургического лечения может проводиться билатеральная овариэктомия — удаление яичников. После операции прекращаются менструальные циклы и исчезают связанные с ними симптомы, а беременность становится невозможной. Способ применяется крайне редко, при очень тяжелом течении предменструального синдрома и при наличии сопутствующих заболеваний, также требующих удаления яичников (например, при наличии опухолей или крупных кист, воспаления, эндометриоза, тяжелого нарушения гормонального фона). Операция необратима, влияет на гормональный фон. После ее проведения нужна непрерывная поддерживающая гормональная терапия вплоть до наступления менопаузы.
Рекомендации по улучшению состояния
Существует несколько способов облегчить симптомы ПМС:
- Если есть сильные боли, можно принять обезболивающий препарат.
- Улучшить настроение при раздражительности, подавленности поможет шоколад.
- Если есть дискомфорт внизу живота, поможет легкое поглаживание по нему ладонью по часовой стрелке. Оно снимет спазм и уменьшит давление на брюшную полость.
- Чтобы самочувствие не ухудшалось, важно избегать тяжелых физических нагрузок, достаточно отдыхать.
- Боли внизу живота меньше ощущаются в позе эмбриона. Можно немного полежать на боку, подтянув колени к животу, чтобы расслабить тело. К животу можно приложить теплую грелку (но не стоит прикладывать лед или что-то очень горячее).
- Нужно спать не меньше 8 часов в сутки.
Можно ли облегчить ПМС с помощью питания?
Хорошо сбалансированный рацион помогает улучшить общее самочувствие и состояние здоровья, а также уменьшить проявления ПМС. Важно придерживаться здорового питания:
- есть больше белковых продуктов, клетчатки;
- уменьшить потребление соли, сахара, жирных, содержащих большое количество углеводов продуктов;
- есть чаще, небольшими порциями;
- пить больше чистой воды.
При тяжелом ПМС в меню нужно включить больше следующих продуктов:
- зелень, свежие овощи, фрукты;
- черный шоколад;
- рыба (лососевые, тунец);
- оливковое масло;
- крупы, зерновые продукты (перловая крупа, темный рис, кунжут и другие);
- имбирь;
- куркума;
- зеленый чай.
Чтобы проявления ПМС не усиливались, нужно есть меньше продуктов, богатых простыми углеводами (выпечка, кондитерские изделия, сладости и другие). Также нужно ограничить употребление копченого, жареного и жирного, чипсов, снеков и другой соленой пищи, алкоголя, кофе и продуктов или напитков, содержащих кофеин. Чем ближе к началу менструации, тем меньше должно быть таких продуктов в рационе.
Профилактика
В профилактике предменструального синдрома поможет соблюдение следующих рекомендаций:
- Нужно снизить уровень стресса, уменьшить его влияние.
- В течение всего месяца важно регулярно выполнять спортивные упражнения (например, заниматься аэробикой, йогой, фитнесом или плаванием).
- Необходимо придерживаться здорового питания.
- Тем, кто курит, важно отказаться от курения — оно может делать симптомы ПМС более тяжелыми. Также нужно ограничить употребление кофе и алкоголя.
Если есть сопутствующие заболевания, нужно наблюдаться у врачей. Если ПМС проявляется в основном изменениями эмоционального состояния, нужно регулярно посещать психотерапевта. При отеках нужны консультации терапевта и нефролога. Если при ПМС болит голова, есть похожие на мигрень симптомы, нужно наблюдение у невропатолога. При высоком артериальном давлении периодически нужно получать консультации терапевта или кардиолога.
Заключение
Предменструальный синдром чаще всего доставляет только небольшой дискомфорт и не сильно влияет на жизнь женщины. Если его симптомы усиливаются или начинают мешать, нужно обратиться к гинекологу, чтобы получить рекомендации и убедиться, что проблема связана именно с менструальным циклом, а не с другими заболеваниями. Врач поможет найти способы контролировать эмоциональное состояние и избавиться от недомогания при ПМС.
Источники
- Jamie Eske, What to know about premenstrual syndrome (PMS). MedicalNewsToday, 2019.
- JoAnn V. Pinkerton, Предменструальный синдром (ПМС). Справочник MSD, 2019.
- Preenstrual syndrome (PMS). The Office on Women's Health, 2018














