Причины
ХОБЛ возникает под влиянием следующих факторов:
- курение;
- гиперчувствительность дыхательных путей;
- перенесенные респираторные инфекции (наибольший риск представляет облитерирующий бронхиолит);
- наследственная предрасположенность;
- производственная пыль;
- загрязненный воздух (выхлопные газы, смог).
Курение – главная причина развития хронической обструктивной болезни легких. Почти 90% больных – курильщики со стажем².
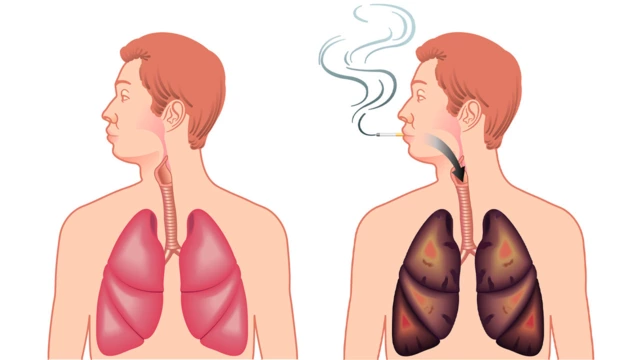
ХОБЛ широко распространена среди рабочих, занятых на вредных производствах. Регулярное вдыхание пыли, содержащей кремний и кадмий – один из главных факторов риска, с которым сталкиваются люди, работающие в горнодобывающей промышленности. В группе повышенного риска – металлурги, шахтеры, строители². При этом курение существенно увеличивает вероятность развития ХОБЛ.
Опасно не только активное, но и пассивное курение
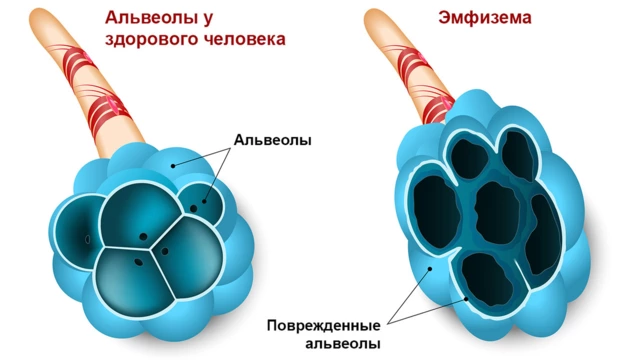
«Курение – основной фактор риска развития ХОБЛ. 80-90% пациентов с ХОБЛ либо курят, либо длительное время регулярно курили. Табачный дым разрушает перегородки между альвеолами (важными элементами легких), нарушая процесс газообмена и обеспечение организма кислородом. В итоге развивается эмфизема легких и появляется одышка. При этом хроническое раздражение и воспаление дыхательных путей при курении приводит к сужению их просвета и активному выделению слизи. Это вызывает кашель и развитие хронического бронхита.
Негативный эффект производит не только активное, но и пассивное курение. Восприимчивость к описанным изменениям у каждого человека своя. Но поражения однозначно не происходят одномоментно, поэтому негативные последствия курения проявляются через несколько лет».
Симптомы
ХОБЛ в большинстве случаев встречается у людей старше 40 лет и развивается практически незаметно для пациента, поскольку на ранних стадиях болезни клинические проявления выражены незначительно¹. По мере прогрессирования болезни появляются следующие симптомы:
- Одышка. Возникает при физической нагрузке и бывает как экспираторной (когда затруднен выдох), так и смешанной. Это основной симптом ХОБЛ3. Нередко при одышке отмечается так называемое свистящее дыхание.
- Кашель. На ранних этапах болезни он возникает редко и практически не вызывает беспокойства у пациента, однако со временем усиливается, перерастая в продолжительные приступы.
- Мокрота. Поначалу мокрота при кашле выделяется в небольших количествах по утрам. По мере прогрессирования болезни ее количество увеличивается. При обострении ХОБЛ в мокроте появляются гнойные примеси.
- Чувство тяжести в грудной клетке. Возникает в результате невозможности полностью выдохнуть воздух из легких. Это ощущение появляется на поздних стадиях болезни, когда экспираторная одышка достигает своего пика.
- Повышенная утомляемость. Из-за нарушения газообмена и невозможности нормально дышать существенно снижается работоспособность. В результате у пациента уменьшается объем мышц и в ряде случаев развивается дефицит массы тела³.

Медленно, но опасно
В течение многих лет ХОБЛ может протекать бессимптомно, незаметно прогрессируя. Такое неспешное развитие заболевания чревато тем, что человек долгие годы не обращает внимания на слабовыраженные симптомы и недооценивает опасность ситуации. В результате обращается к врачу на поздних стадиях болезни, когда изменения в легких уже необратимы.
Классификация
ХОБЛ классифицируется по степени тяжести клинических проявлений. Перед описанием критериев поясним значение ключевых показателей:
1. Объем форсированного выдоха (ОФВ1). Показатель отражает объем воздуха, который пациент способен выдохнуть за одну секунду с максимальной скоростью.
2. Форсированная жизненная емкость легких (ФЖЕЛ). Это объем воздуха, который пациент может выдохнуть после максимально глубокого вдоха. Как и в случае с ОФВ1, объем измеряется в литрах.
При классификации ХОБЛ специалисты выделяют четыре стадии4, ориентируясь на степень тяжести течения болезни:
1. Легкая. Отмечается кашель и умеренное выделение мокроты. ОФВ1 – не менее 80%, ФЖЕЛ – 70% от нормы.
2. Средняя. Кашель и выделения мокроты усиливаются, присоединяется одышка, возникающая при физической нагрузке. Начинаются эпизоды обострений. ФЖЕЛ – 50%, ОФВ1 – 70%.
3. Тяжелая. Помимо усиливающегося кашля с мокротой, одышка возникает даже при незначительной нагрузке. Обострения учащаются. ФЖЕЛ – 30%, ОФВ1 – ниже 50%.
4. Крайне тяжелая. Одышка в состоянии покоя, симптомы «легочного сердца». Хронические обострения начинают представлять опасность для жизни пациента. ОФВ1/ ФЖЕЛ – менее 30%.
Обострения ХОБЛ считаются хроническими в том случае, если они регистрируются не реже 3 раз в год, несмотря на проводимую терапию.
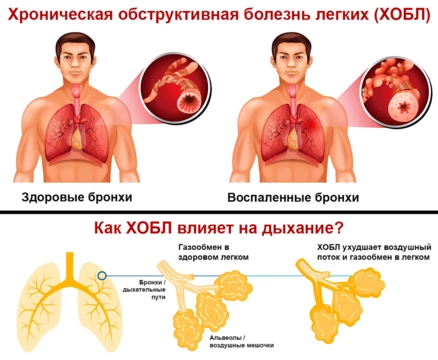
Осложнения
К числу наиболее распространенных осложнений ХОБЛ относятся4:
- Воспаление легких. Это состояние способно привести к острой дыхательной недостаточности.
- Бронхоэктазы. В бронхах возникают участки растяжения и деформации, что ухудшает их функциональные возможности. Процесс деформации сопровождается воспалительно-гнойными явлениями.
- Пневмоторакс. За счет скопления воздуха в плевральной полости у пациента возникают нарушения дыхания и кровообращения.
- Тромбоэмболия легочной артерии. Это жизнеугрожающее состояние, при котором легочная артерия или ее ветви закупорены тромбами.
- Легочное сердце – увеличение в объеме правого желудочка сердца, которое может сочетаться с его дилатацией (расширением). В результате таких изменений у пациента возникает недостаточность кровообращения.
Диагностика
При диагностике ХОБЛ врач придерживается следующих принципов:
- выявление факторов риска;
- получение клинических данных для подтверждения обструкции легких;
- мониторинг жизненной емкости легких.
В первую очередь специалист собирает историю болезни. Если пациент жалуется на кашель с выделениями мокроты и затрудненное дыхание, при этом выясняется, что признаки ХОБЛ были и у его ближайших родственников, это является достаточным основанием для назначения специальных исследований.
При осмотре у пациента отмечаются следующие изменения:
- учащенное дыхание;
- одышка;
- деформация пальцев;
- бочкообразная форма грудной клетки;
- западение межреберных промежутков при дыхании;
- ограниченная подвижность грудной клетки при дыхании.
На поздних стадиях болезни отмечается цианоз (кожа становится бледно-синей) и отечность.
После сбора анамнеза и физикального осмотра специалист назначает комплекс диагностических исследований:
- Спирометрия. Это исследование определяет жизненную емкость легких (ОФВ1 / ФЖЕЛ) и оценивает степень обструкции.
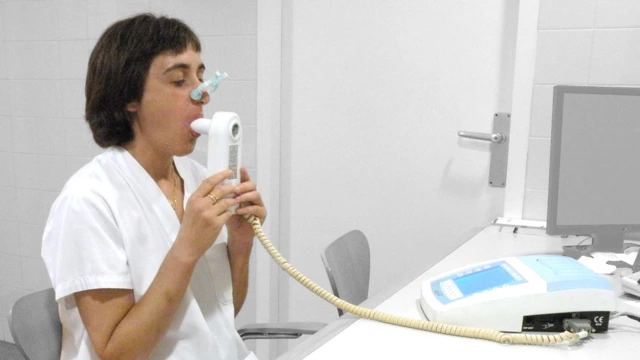
Спирометрия – один из методов диагностики ХОБЛ. Фото: Jmarchn / Wikipedia (Creative Commons Attribution-Share Alike 3.0 Unported license) - КТ/МРТ грудной клетки. Эти методы помогают получить как послойное, так и трехмерное изображение легких. По результатам исследования врач может оценить степень патологических изменений в легких и бронхах пациента.
- Рентгенография грудной клетки. При ХОБЛ на снимках определяется уплощение диафрагмы, повышенная воздушность легочных полей и слабый сосудистый рисунок. При помощи этого исследования специалист может исключить онкологические заболевания или туберкулез, которые нередко протекает со сходной симптоматикой.
- Общий анализ крови. В стадии ремиссии у некоторых пациентов отмечается эритроцитоз, слегка пониженная СОЭ, повышенный уровень гемоглобина и вязкости крови. В период обострения болезни наблюдается лейкоцитоз и повышение СОЭ.
- Исследование мокроты. Главная цель анализа – получить представление о составе микрофлоры для того чтобы правильно подобрать антибиотик. В периоды ремиссии мокрота слизистая, светло-серого цвета, не более 3 лейкоцитов в поле зрения. В периоды обострения ее количество существенно увеличивается, цвет меняется на желто-зеленый, а количество нейтрофильных лейкоцитов увеличивается до 30 в поле зрения. В рамках дифференциальной диагностики проводится дополнительное исследование на микобактерии туберкулеза и атипичные клетки.
- ЭКГ. Электрокардиографию назначают для того чтобы исключить заболевания сердца как причину одышки у пациента. Для ХОБЛ характерны признаки легочного сердца, при которых электрическая ось на ЭКГ смещается вправо.
- Фибробронхоскопия. Исследование проводится при помощи гибкого эндоскопа, который пациенту вводят через нос после предварительной местной анестезии, которая помогает устранить неприятные ощущения и подавляет кашлевой рефлекс. При помощи фибробронхоскопии специалист изучает состояние слизистой бронхов, что позволяет провести дифференциальную диагностику с другими заболеваниями.
- Исследование газов крови. Это исследование проводят пациентам с критически низкими показателями ОФВ1 (ниже 35%). Для анализа берется артериальная кровь.
- Эхокардиография. Проводится пациентам на 3 и 4 стадиях болезни, страдающих от симптомов легочного сердца. При эхокардиографии врач получает данные о давлении в легочной артерии, степени гипертрофии сердечных камер и правого желудочка.
Когда обратиться к врачу?
«К основным симптомам ХОБЛ относятся одышка при физической нагрузке, снижение переносимости физических нагрузок и хронический кашель с выделением мокроты. Все это должно заставить обратиться к врачу для проведения диагностики. Основной метод исследования – спирометрия (функция внешнего дыхания). Обязательно выполняется бронхорасширяющая проба, т.к. именно значение показателей после этой пробы является одним из критериев для постановки диагноза ХОБЛ. Рентгенография органов грудной клетки показана всем пациентам с ХОБЛ для исключения сопутствующих заболеваний. По назначению врача для исключения риска легких возможно проведение КТ-сканирования органов грудной клетки».
Лечение
Терапевтические мероприятия при ХОБЛ преследуют две основные цели: устранение симптомов болезни и профилактика ее рецидивов. Выбор медикаментов зависит от стадии заболевания и выраженности симптомов.
Медикаментозное
При лечении ХОБЛ используются преимущественного препараты для расширения бронхов (бронходилататоры), основной способ применения – ингаляционный. Он обеспечивает быстрый эффект и не требует профессиональных навыков в использовании. Для системного лечения используются также инъекции и таблетированные формы.
Препараты, используемые при лечении ХОБЛ:
- Бронходилататоры. Применяются для расширения просвета бронхов, улучшения поступления воздуха в легкие и отхождения мокроты (индакатерол, фенотерол, сальбутамол, формотерол).
- Метилксантины. Расслабляют гладкую мускулатуру бронхов, снимая бронхоспазм, обладают легким противовоспалительным эффектом (доксофиллин, теофил, теотард).
- Глюкокортикостероиды. Применяются ингаляционно для того чтобы уменьшить воспалительные процессы в легочной ткани (беклометазон, будесонид, флутиказон), снизить выраженность клинических проявлений и предотвратить рецидив болезни.
- Муколитики. Препараты этой группы помогают разжижить мокроту и улучшить ее отхождение (амброксол, ацетилцистеин, карбоцистеин).
Выбор бронходилататоров осуществляется с учетом выраженности клинических проявлений болезни, сопутствующих заболеваний и возраста пациентов.

Препараты этой группы оказывают хороший терапевтический эффект, повышая жизненную емкость легких, однако имеют ряд противопоказаний, главный из которых – заболевания сердца. Дело в том, что бронходилататоры способны вызвать нарушения сердечного ритма, поэтому эти медикаменты с большой осторожностью применяются у пожилых людей и пациентов, страдающих различными заболеваниями сердечно-сосудистой системы.
В случае обострения болезни, вызванного бактериальной инфекцией, назначается курс антибиотиков (амоксициллин, азитромицин, кларитромицин, цефуроксим). Их подбором занимается лечащий врач, исходя из результатов анализов и определения чувствительности патогенной микрофлоры к антимикробным препаратам.

Антибиотик должен назначить врач!
Самостоятельно выбирать антибиотики не рекомендуется, поскольку нужно иметь представление, на какой вид бактерий следует воздействовать. Неправильно выбранный препарат не только не даст нужного эффекта, но и может привести к развитию аллергических реакций. Кроме того, пациент не сможет самостоятельно рассчитать дозировку и продолжительность курса, что сформирует устойчивость бактерий к антибиотикам.
Оксигенотерапия
При ХОБЛ показано лечение кислородом – оксигенотерапия. При недостаточном поступлении кислорода в легкие нарушаются обменные процессы, снижается работоспособность, ухудшается сон, развивается депрессия. Кислородотерапия показана пациентам, у которых в результате обструкции легких развивается дыхательная недостаточность.
Пациент дышит кислородом, поступающим из баллона, через носовой катетер или кислородную маску. В зависимости от степени дыхательной недостаточности суточная продолжительность оксигенотерапии варьируется от 10 до 20 часов. При выраженной дыхательной недостаточности используется инвазивный метод оксигенотерапии, когда кислород подается пациенту через эндотрахеальную трубку.
Эффекты кислородотерапии:
- восполнение дефицита кислорода в тканях и устранение явлений гипоксии;
- уменьшение одышки;
- нормализация работы сердца;
- улучшение метаболических процессов;
- повышение работоспособности;
- улучшение психоэмоционального состояния;
- нормализация сна.
Оперативное лечение
На 3 и 4 стадиях болезни, когда жизненная емкость легких существенно снижена, пациенту рекомендуется оперативное лечение. Основное показание – верхнедолевая эмфизема легких и значительное снижение работоспособности. Суть операции проста: часть легкого удаляется, что способствует уменьшению невентилируемых участков, а также улучшает работу дыхательных мышц.
При крайне тяжелой степени ХОБЛ, когда ОФВ1 составляет не более 25% от нормы, рекомендована трансплантация легких (в некоторых случаях в комплексе с сердцем) для улучшения качества жизни пациента5.
Прогноз и профилактика
На прогноз влияет сразу несколько факторов: многое зависит от возраста пациента и стадии, на которой было выявлено заболевание. Большую роль играют сопутствующие заболевания. Например, риск рецидивов существенно повышают пневмокониоз, заболевания сердечно-сосудистой системы, метаболический синдром и сахарный диабет 2 типа, бронхоэктазы и онкологические новообразования³. Кроме того, многое будет зависеть от того, насколько пациент прислушивается к врачебным рекомендациям (в медицине это называется приверженностью лечению). При своевременном обращении к специалисту прогноз благоприятный.
Ключевым моментом в первичной профилактике ХОБЛ является отказ от курения. Хотя именно в этом вопросе врачи сталкиваются с наибольшими сложностями, поскольку убедить курильщика с многолетним стажем отказаться от своей привычки крайне тяжело. Поэтому в некоторых случаях помимо медикаментов, снижающих потребность в курении, врачи назначают антидепрессанты: препараты этой группы помогают эффективнее преодолеть синдром отмены (проще говоря, никотиновую ломку). При отказе от сигарет у курильщиков вырабатывается нейромедиатор эпинефрин, который вызывает ощущение подавленности и стресса. Правильно подобранные антидепрессанты помогают блокировать этот процесс.
Существует также вторичная профилактика, главная цель которой – предотвращение рецидивов заболевания, связанных с сезонным ростом респираторных инфекций. Для этого применяют противогриппозную и поливалентную пневмококковую вакцины5.
В качестве профилактики заболевания необходимо также обеспечить умеренную физическую нагрузку – лучше всего подойдут ходьба и специализированные комплексы лечебной физкультуры, которые в числе прочего способствуют укреплению дыхательной мускулатуры.
Почему ХОБЛ входит в тройку заболеваний с самой высокой смертностью во всем мире?
«Все просто: показатели курения в мире до сих пор высоки, несмотря на все предпринимаемые усилия по борьбе с этой вредной привычкой. Именно курение является основной причиной развития ХОБЛ. Негативный эффект усиливает неблагоприятная экология, работа на вредном производстве».
Заключение
Хроническая обструктивная болезнь легких способна не только привести к ряду тяжелых осложнений, существенно снижающих качество жизни, но и стать причиной смерти пациента. Поэтому самолечение в данном случае недопустимо. Чтобы избежать тяжелых последствий, следует обращаться к врачу при первых признаках болезни и неукоснительно выполнять его предписания, касающиеся лечения и коррекции образа жизни. Только в этом случае прогноз будет благоприятным.
Источники
- Т.В. Бараховская // Хроническая обструктивная болезнь легких.
- Википедия // Хроническая обструктивная болезнь легких.
- Министерство Здравоохранения Российской Федерации // Профессиональная хроническая обструктивная болезнь легких.
- В.В. Гноевых // Хроническая обструктивная болезнь легких - методические рекомендации.
- В.П. Царев, И.Л. Арсентьева // Хроническая обструктивная болезнь легких.
- Wikipedia // Chronic obstructive pulmonary disease.


 врач-пульмонолог первой категории, врач-терапевт
врач-пульмонолог первой категории, врач-терапевт Врач-пульмонолог и врач-терапевт в клинике DocDeti
Врач-пульмонолог и врач-терапевт в клинике DocDeti













