Что представляет собой заболевание
Мастопатия — наиболее распространенная болезнь молочных желез у женщин². С этой проблемой сталкивается 30-70% женщин в возрасте 30-50 лет⁸. Встречается она и у мужчин, но в очень редких случаях.
Всемирная организация здравоохранения определяет мастопатию как фиброзно-кистозную болезнь. Она характеризуется тем, что в молочных железах нарушается соотношение эпителия и соединительной ткани⁷. Женская грудь состоит из нескольких компактно расположенных долек железы, между которыми находится соединительная ткань. При мастопатии она отекает и увеличивается в объеме (гипертрофируется). Из отдельных желез выходят млечные протоки, по которым во время лактации поступает молоко. При данной патологии эпителий протоков значительно разрастается (происходит его пролиферация).
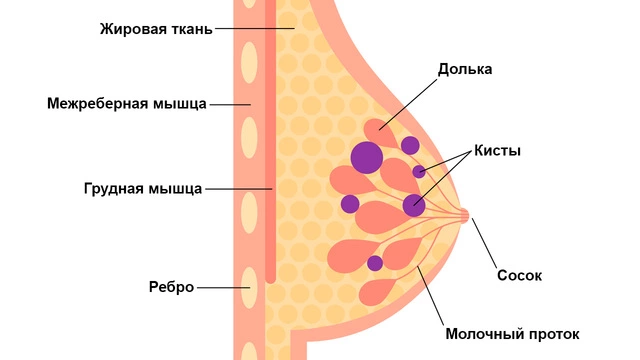
В результате этих процессов в груди появляются доброкачественные новообразования в виде уплотнений различного размера — от горошины до грецкого ореха. В тканях происходят регрессивные изменения, которые могут привести к перерождению новообразований в злокачественную опухоль.

Мастопатия и рак груди
К мастопатии следует относиться со всей серьезностью, так как доброкачественные новообразования часто перерождаются в злокачественные, а в 46% случаев рак молочной железы сочетается с фиброзно-кистозной мастопатией². Риск развития онкологии в 3-5 раз выше на фоне доброкачественных патологий молочной железы и в 30-40 раз выше на фоне узловой формы мастопатии⁷.
Симптомы мастопатии
У мастопатии может быть несколько вариантов клинических проявлений. Обнаружение хотя бы одного из перечисленных симптомов — весомая причина как можно скорее обратиться к врачу-маммологу.
Уплотнения в молочных железах
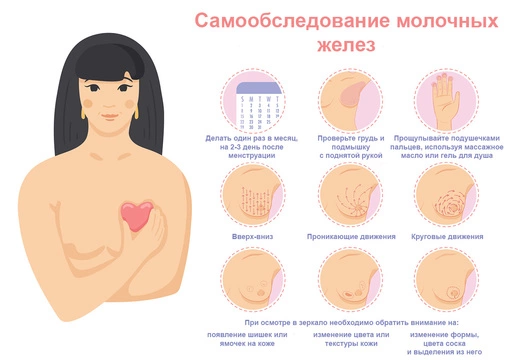
Каждой женщине после 30 лет рекомендуется как минимум раз в полгода проходить осмотр у врача на предмет возможных изменений в тканях молочных желез. Но проще всего выявить проблему во время самодиагностики, которую также нужно регулярно проводить всем женщинам.
При ощупывании груди можно заметить небольшие уплотнения — это первые тревожные признаки мастопатии. Они имеют четкие границы, подвижны, могут локализоваться в одном месте или распространяться по всему объему молочных желез. В начале патологического процесса уплотнения мелкие, но со временем они увеличиваются.

- Сядьте или встаньте без одежды и без бюстгальтера перед зеркалом, свесив руки вдоль тела.
- Проверьте симметричность груди, нет ли на ней ямочек, изменений в размере или форме.
- Проверьте, не вывернуты ли ваши соски внутрь, нет ли из них выделений.
- Осмотрите грудь, подняв руки над головой и сжав ладони вместе. Также проверьте подмышечные впадины — не увеличены ли лимфоузлы.
- Приподнимите грудь, чтобы проверить симметричность груди в этом положении. Затем проведите аналогичный ручной осмотр:
Затем проведите аналогичный ручной осмотр:
- Лежа. Выберите кровать или другую плоскую поверхность, чтобы лечь на спину. В положении лежа ткань молочной железы расправляется, в таком положении грудь легче прощупывается.
- В душе. Намыльте пальцы и грудь мылом, чтобы пальцы скользили по коже более плавно.
Источник: клиника Мэйо
Болезненные ощущения
В большинстве клинических случаев симптомы мастопатии появляются за несколько дней до начала менструации, во второй фазе цикла. Они включают в себя³:
- боль в молочной железе — обычно ноющую или тупую;
- ощущение, будто ткани груди стали более грубыми;
- чувство увеличения объема молочной железы;
- головную боль, схожую с мигренью;
- дискомфорт внизу живота;
- проблемы с кишечником (метеоризм, запоры);
- повышенную нервную возбудимость;
- чувства страха, беспокойство.
Эти признаки проходят, когда начинается менструация. Если пациентка при ощупывании груди нашла плотные новообразования и при этом замечает у себя перечисленные выше нарушения, с большой долей вероятности это мастопатия.
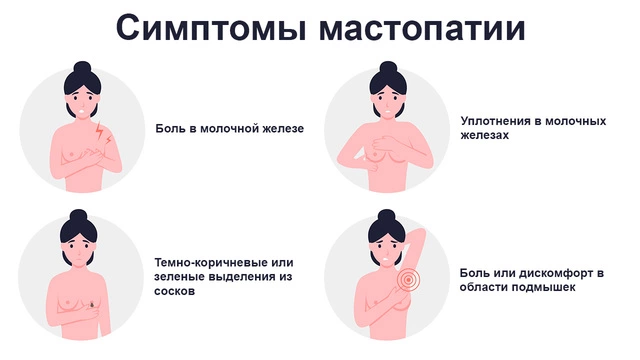
Дополнительные признаки
При других формах мастопатии дополнительно могут появляться следующие симптомы:
- при фиброзной форме — выделение из сосков жидкости;
- при кистозной форме — прозрачные выделения из сосков, увеличение и болезненность лимфоузлов в районе груди, под мышками;
- при фиброзно-кистозной форме возможно сочетание признаков предыдущих форм.
Выделения можно заметить в виде пятен на белье или при надавливании на сосок. Обычно они прозрачные или имеют желтоватый цвет. Если же выделения коричневатого или зеленоватого цвета — это говорит о том, что произошло инфицирование тканей и из молочных желез выделяется гной. Более подробно о формах заболевания мы расскажем ниже.
Как долго развивается мастопатия?
Первые признаки мастопатии могут появиться еще в 18-20 лет, однако не доставлять девушке особого дискомфорта. Но чаще всего это происходит уже после 35 лет. Развивается болезнь зачастую годами (нередко более 10 лет), поэтому многих женщин успокаивает и вводит в заблуждение отсутствие постоянных болезненных ощущений. Они длительное время откладывают поход к врачу. Между тем мастопатия молочной железы не проходит сама по себе, а только прогрессирует, поэтому лечить ее нужно обязательно.
Лечение мастопатии
В зависимости от формы и стадии болезни лечение может быть как медикаментозным, так и хирургическим.
Гормонотерапия
Наиболее важная цель — нормализация уровня гормонов. Для ее реализации врач назначает гормональные препараты— антиэстрогены. Например, широко используются лекарства на основе действующего вещества тамоксифен. В препаратах нового поколения используется индолкарбинол².
Часто в терапии мастопатии также используются гестагены — в основном искусственные гормоны дигидрогестерон, хлормадинон ацетат и другие. В схему лечения также включают специфические агонисты дофаминовых рецепторов. В частности, это лекарства с действующим веществом бромокриптин.
Видео 1. Что делать при мастопатии? Как не пропустить рак молочной железы?
Возможна терапия с помощью гонадотропинов, например препаратов на основе действующего вещества даназол. Оно оказывает прямое действие на выработку гормонов. Программа терапии может включать в себя и назначение агонистов гонадотропин рилизинг-гормона (ГнРг) — это лекарства на основе нафарелина и трипторелина. Они способствуют уменьшению содержания в крови половых гормонов, что предотвращает разрастание соединительной ткани.
С успехом применяют комбинированные пероральные контрацептивы. Они способствуют подавлению синтеза андрогенов, рецепторов эстрогенов, выравнивают чрезмерные колебания гормонов².
Курс лечения гормонами составляет 3-6 месяцев. Улучшение обычно отмечается после 10-12 недель приема. Сейчас медицина разработала множество лекарств от мастопатии. У каждого препарата есть серьезные противопоказания, побочные эффекты, поэтому гормонотерапия должна проводиться исключительно под контролем опытного врача и подбираться индивидуально.

- Массаж и физиопроцедуры.
- Париться в бане или сауне.
- Принимать гормональные препараты без согласования с врачом.
- Загорать не рекомендуется.
Витаминотерапия
Пациенткам чаще всего выписывают витамины группы А, В, Е. Они способствуют нормализации выработки эстрогенов, уменьшению разрастания соединительной ткани, из которых, в основном, состоят новообразования молочной железы.
Хирургические операции
Проводят в основном при узловой форме, когда новообразования превышают 2 см и очень быстро увеличиваются: в 2 раза за 3 месяца. В таких случаях есть риск их перерождения в злокачественную опухоль.
Диета при мастопатии
Научно доказана связь между этим заболеванием и нарушением функций кишечника³. У большинства женщин с мастопатией в анамнезе хронические запоры, изменения в микрофлоре кишечника. Проблемы с гормонами связаны с недостатком клетчатки в рационе. Поэтому при мастопатии рекомендуется употребление пищи, богатой грубоволокнистой клетчаткой. Нужно вводить в рацион больше:
- зеленого горошка;
- авокадо;
- красной и черной фасоли;
- брюссельской капусты;
- брокколи;
- спаржи;
- моркови;
- бананов;
- персиков;
- груш;
- яблок.
В выработке гормонов (а также в обмене эстрогенов) активно участвует печень. Поэтому важно наладить ее правильную работу. Для этого нужно отказаться от жирной пищи, алкоголя, любых веществ, оказывающих токсическое влияние на печень. В пище должно присутствовать много витаминов, так как они усиливают действие лекарственных препаратов, укрепляют иммунитет. Рекомендуются цитрусовые фрукты, плоды шиповника, черная смородина, черноплодная рябина, вишня, малина.
Мастопатия и беременность
Мастопатия не относится к противопоказаниям для зачатия и вынашивания ребенка. Напротив, беременность в большинстве случаев положительно сказывается на выработке гормона прогестерона, который способствует снижению риска мастопатии. Кормить грудью тоже можно. Однако проводить активное лечение болезни во время беременности нельзя, так как большинство гормональных препаратов противопоказаны в этот период.
Диагностика
При первых тревожных симптомах следует обратиться к врачу-маммологу. Он проведет осмотр, пальпацию молочных желез, лимфоузлов под мышками, ключицами и выпишет направления на обследования.
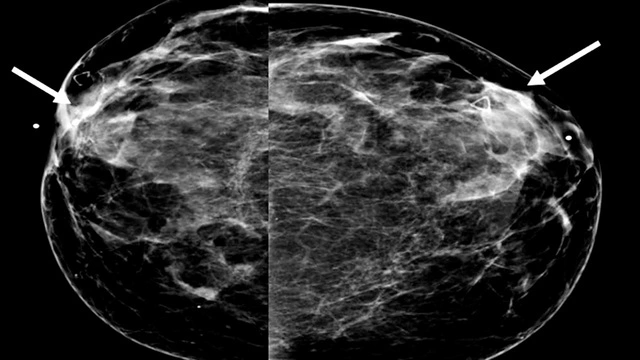
Изменения в тканях хорошо видны на снимке УЗИ. Это безболезненное и безопасное обследование, которое позволяет выявить любые нарушения в тканях молочной железы. Проводится также маммография, однако этот метод менее эффективен при обнаружении новообразований размером меньше 2-5 мм⁶.
В сложных случаях для уточнения доброкачественности уплотнений делают пункцию с забором биоматериала и последующим цитологическим анализом.
Причины мастопатии
Долгие годы велись споры по поводу того, что именно вызывает мастопатию. В данный момент большинство ученых сходится во мнении, что причина — в гормональных расстройствах. Функции молочных желез в любой период жизни женщины зависят от большого количества гормонов. Если в женском организме возникает проблема с выработкой того или иного гормона, нарушаются функции молочных желез, происходят изменения в их тканях⁶. Наиболее важные гормоны:
- эстрогены — женские половые гормоны, увеличение количества которых вызывает разрастание эпителия в млечных протоках;
- прогестерон — половой гормон, влияющий на беременность, менструацию, контролирует и уменьшает активность эстрогенов;
- пролактин — этот гормон отвечает за развитие молочных желез и их функции при беременности, лактации, а также за контроль выделения прогестерона.
Гормональный дисбаланс чаще всего заключается в недостаточной выработке прогестерона⁶. При его дефиците эпителий млечных протоков начинает разрастаться под влиянием эстрогенов. Еще одна проблема, которая приводит к мастопатии груди — чрезмерная выработка пролактина. В период беременности это нормальное явление — гормон стимулирует обменные процессы в женской груди. Однако вне беременности большой объем пролактина вызывает патологические изменения в тканях.
Причиной нарушений выработки гормонов могут стать:
- Патологии гипофиза, гипоталамуса.
- Гинекологические болезни.
- Сахарный диабет.
- Проблемы с обменом липидов (жиров и жироподобных веществ).
- Болезни щитовидной железы.
- Сексуальные расстройства.
- Патологии печени, желчных путей.
Факторы риска
Существует несколько основных факторов, в наибольшей степени способствующих формированию и прогрессированию различных форм мастопатии³:
- возраст старше 35-40 лет;
- поздняя первая беременность;
- нерегулярная половая жизнь и сексуальное воздержание;
- искусственное прерывание беременности на ранних сроках (способствует перестройке молочной железы и разрастанию тканей);
- короткий период грудного вскармливания или его отсутствие после рождения ребенка;
- нейроэндокринные нарушения, связанные с функциями гипофиза;
- высокая масса тела и ожирение (особенно в сочетании с сахарным диабетом, артериальной гипертензией);
- постоянные стрессы, длительное нервное напряжение (влияют на выделение гормонов);
- ранняя первая менструация и поздняя менопауза.
Важную роль играет генетическая предрасположенность: женщинам, у которых по материнской линии есть случаи этого заболевания, следует регулярно проходить диагностику состояния молочных желез.
Стадии развития
Ученые выделяют три основные фазы развития мастопатии, связывая их с возрастом пациенток³.
- Первая фаза приходится чаще всего на 20-30-летний возраст. Она характеризуется лишь болезненностью и увеличением молочных желез за неделю до месячных.
- Вторая фаза проходит в возрасте 30-40 лет. Болезненные ощущения становятся постоянными и проходят только через 1-2 недели после окончания менструации. При пальпации в тканях заметны уплотнения.
- Третья фаза — в возрасте от 40 лет. Боли периодические и менее интенсивные. Однако при пальпации хорошо заметно множество уплотнений различного размера. Могут быть выделения из соска.
Это общая типология, и у каждой пациентки могут быть индивидуальные особенности развития заболевания.
Формы заболевания
На основании диагностических данных врач-маммолог устанавливает форму мастопатии. Она может быть узловой, когда уплотнения в тканях напоминают узелки. По мере увеличения они могут достигать размеров грецкого ореха. Вторая форма заболевания — диффузная мастопатия. В новообразованиях при этой форме могут преобладать железистые, фиброзные или кистозные компоненты. Она делится на несколько видов:
- фиброзная — проявляется отеком, увеличением соединительной ткани между долями молочных желез;
- кистозная — в тканях появляются четко выделенные полости с жидкостью;
- фиброзно-кистозная — с симптомами, характерными для обеих форм.
В зависимости от формы болезни врач назначит наиболее эффективное лечение. Самостоятельная постановка диагноза, назначение препаратов и самолечение могут дать обратный эффект и вызвать ухудшение. Есть существенная разница в терапии различных форм мастопатии, поэтому самолечение может быть опасным.
Прогноз и профилактика
При соблюдении рекомендаций врача прогноз благоприятный. Избавиться от симптомов можно за 3-6 месяцев. В качестве профилактических мер специалисты рекомендуют женщинам любого возраста:
- вести регулярную половую жизнь;
- соблюдать диету;
- придерживаться здорового образа жизни;
- носить бюстгальтер по размеру;
- ежемесячно проводить самодиагностику молочных желез.
Заключение
Мастопатия — заболевание, которое характеризуется медленным развитием в течение многих лет. Однако нельзя недооценивать его опасность. Кроме того, что оно может доставлять женщинам значительный дискомфорт, влиять на эстетику груди, существует большой риск развития злокачественной опухоли. Поэтому при первых симптомах следует обратиться к врачу. Современная гормонотерапия позволяет в течение нескольких месяцев избавиться от болезни.
Источники
- Арабачян М.И., Соловьев В.И., Борсуков А.В. Эволюция методов лечения кистозной формы мастопатии // Вестник Смоленской государственной медицинской академии. — 2018. — Т. 17, № 4. — С. 151-156.
- Высоцкая И.В., Летягин В.П., Левкина Н.В. Гормональная терапия диффузной мастопатии // Опухоли женской репродуктивной системы. — 2014. — № 3. — С. 53-57.
- Горин В.С., Емельянова О.В., Резниченко Е.В., Портнова А.В. Принципы лечения мастопатии // Сибирский медицинский журнал. — 2008. — № 8. — С. 9-14.
- Коган И.Ю. Мастопатия: новые подходы к диагностике и патогенетической терапии // Журнал акушерства и женских болезней. — 2010. — Том LIX. Выпуск 1. — С. 66-70.
- Максимов М.Л. Лечение мастопатии и масталгии // Лечащий врач. — 2014. — № 12. — С. 25-27.
- Манушарова Р. А., Черкезова Э. И. Лечение диффузной фиброзно-кистозной мастопатии // Лечащий врач. — 2006. — № 3. — С. 44-47.
- Манушарова Р. А., Черкезова Э. И. Лечение фиброзно-кистозной мастопатии // Медицинский совет. — 2008. — № 3-4. — С. 20-26.
- Чечулина О. В. Патогенетическая терапия мастопатий // Лечащий врач. — 2013. — № 11. — С. 30-33.














