Что такое лимфаденит?
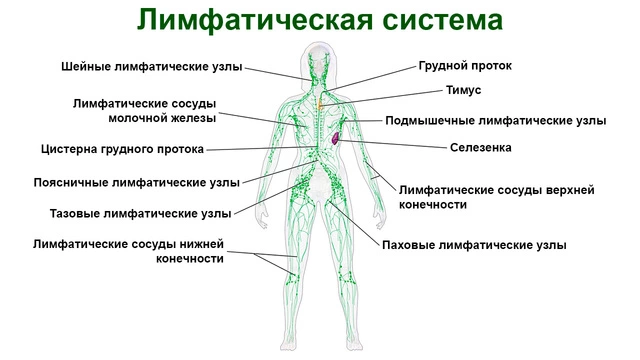
Лимфаденит — состояние, при котором воспаляются, увеличиваются в размерах лимфоузлы, входящие в состав лимфатической системы (рис. 1)¹. Почти всегда это происходит из-за того, что в них попадает инфекция. Воспаление лимфатических узлов может сопровождать многие инфекционные бактериальные, вирусные, грибковые заболевания. Чаще всего поражаются шейные, подмышечные, паховые лимфоузлы. Реже воспаляются брыжеечные лимфатические узлы, расположенные в брюшной полости.
Симптомы лимфаденита
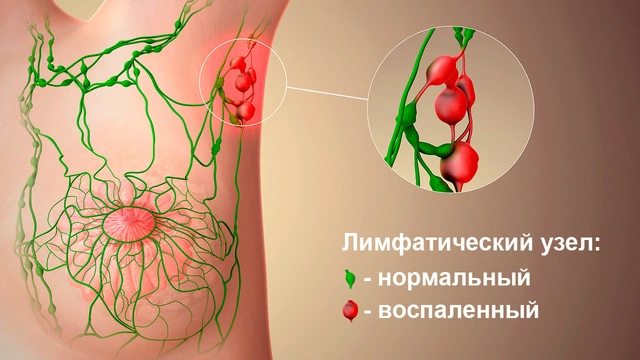
Основные признаки лимфаденита связаны с воспалением лимфатических узлов:
- лимфаденопатия (увеличение лимфоузлов);
- лимфоузлы становятся болезненными, особенно при прощупывании;
- окружающая их кожа может отекать, краснеть².
При гнойном воспалительном процессе кожа над лимфоузлом краснеет, становится горячей, а внутри прощупывается гнойный инфильтрат. Он может прорываться через кожу (выглядит как зеленоватая или белая жидкость). Воспаленные лимфатические узлы при этом остаются подвижными: они не спаиваются с кожей, окружающими их тканями или между собой.
В числе связанных с лимфаденитом симптомов — признаки общей интоксикации. Возможно повышение температуры тела, слабость, вялость. Лихорадка может сопровождаться потливостью, головной болью, ломотой в суставах, мышцах, но в некоторых случаях недомогания нет вообще. Лимфаденит у детей вызывает не только увеличение и болезненность лимфоузлов, но и снижение аппетита, нарушение сна.

Сигнал о болезни
Воспаление лимфоузлов нередко предупреждает о болезни и даже указывает, что это может быть за заболевание, например:
- При простуде или гриппе часто воспаляются шейные и подчелюстные лимфатические узлы.
- При воспалении и инфекции в полости рта воспаляются лимфоузлы на нижней челюсти.
- При мононуклеозе, свинке, краснухе, ветрянке и некоторых других инфекциях воспаляется сразу несколько групп лимфоузлов.
- При инфекциях мочеполовой системы воспаляются лимфатические узлы в паху.
Когда лимфаденит сопровождает основное заболевание, симптомы этой болезни появляются вместе с признаками воспаления лимфоузлов. Например, при тонзиллите, простуде или гриппе это может быть сильная боль в горле, насморк и кашель, высокая температура. При мастите во время грудного вскармливания воспаляется молочная железа, внутри нее появляются уплотнения, она становится болезненной, повышается температура тела. При стоматите воспаляется слизистая оболочка полости рта и увеличивается подчелюстной лимфоузел.
Лечение лимфаденита
Врач назначает лечение лимфаденита, учитывая причины воспаления лимфоузлов: лечить нужно не только его, но и спровоцировавшее его заболевание. Лечение может быть медикаментозным, физиотерапевтическим, хирургическим².

Можно ли греть воспаленные лимфоузлы?
При лимфадените нельзя греть, охлаждать, массировать лимфатические узлы или воздействовать на них любым другим способом — это может вызвать осложнения, ухудшить состояние, спровоцировать распространение инфекции. Если лимфатические узлы воспаляются, болят, увеличились в размере, важно не пытаться лечить их самостоятельно — нужно сразу же обращаться к врачу.
Медикаментозное лечение
При медикаментозной терапии врач назначает антибиотики. При лимфадените могут использоваться:
- пенициллины — амоксициллин, ампициллин;
- цефалоспорины — цефалексин, цефуроксим, цефепим;
- хинолоны — ципрофлоксацин, левофлоксацин, спарфлоксацин.
Все это — препараты широкого спектра действия. Если они оказываются неэффективными, выполняют пункцию лимфатического узла. Полученное содержимое исследуют на чувствительность микроорганизмов к конкретным антибактериальным препаратам.
Важно помнить, что выбирать и принимать антибиотики самостоятельно, без назначения врача нельзя. Это может спровоцировать аллергию, нарушение работы органов пищеварения и другие осложнения, но главный риск в том, что возбудитель инфекции может стать устойчивым к антибактериальным препаратам, и тогда вылечить болезнь не удастся.

Когда при лимфадените назначают антибиотики?
Антибиотики при лимфадените назначаются при условии, что есть явные признаки инфекционного воспаления увеличенных лимфатических узлов. Если таких признаков нет, антибактериальная терапия назначается только в случае, если анамнез и результаты диагностики указывают на вероятные инфекции — например, больной недавно перенес острое инфекционное заболевание, а результат анализа крови говорит о наличии бактериальной инфекции (увеличенная СОЭ, высокий уровень лейкоцитов, нейтрофилов, низкий или нормальный уровень лимфоцитов). Если признаков бактериальной инфекции нет, антибиотики не назначают — их применение не даст эффекта и даже может быть опасным.
При связанном с вирусной инфекцией лимфадените для лечения назначают противовирусные препараты. Чтобы уменьшить воспаление и боль, снизить температуру, используют противовоспалительные лекарства (в том числе местные средства в виде мазей или гелей). Терапевт также может рекомендовать прием антигистаминных средств, чтобы уменьшить воспаление.
Физиотерапия
При лечении лимфаденита применяется несколько методов физиотерапии:
- Ультравысокочастотная терапия (УВЧ). Уменьшает воспаление, помогает снять боль, отеки.
- Ультразвуковая терапия (УЗТ). Применяется для снятия воспаления.
- Электрофорез. Применяется для доставки лекарственных веществ в ткани под действием постоянного электрического тока.
Физиотерапевтические процедуры проводятся курсами, применяются при гнойных, абсцедирующих лимфаденитах вместе с основным лечением.
Хирургическое лечение
При гнойном лимфадените лимфатические узлы воспалены, увеличены, внутри них образуется гной. Чтобы убрать его, нужно хирургическое лечение. Гнойники вскрывают, их содержимое удаляют, выполняют обработку антисептическими препаратами. В зависимости от того, как расположен, насколько велик гнойный очаг, лечение проводится под местной или общей анестезией. В ране для оттока гноя оставляют дренаж. Рану обрабатывают, пока не прекратится воспаление, а затем убирают дренаж, ушивают ее края.
Осложнения лимфаденита
Лимфаденит — опасное состояние, которое может приводить к нескольким серьезным осложнениям:
- Флегмона — острое гнойное воспаление без четких границ пораженной области. При флегмоне температура тела становится очень высокой (выше 39°C), пораженное место сильно отекает, болит, появляется озноб, слабость. Флегмона может угрожать жизни, больному нужна неотложная помощь.
- Хроническое воспаление. Лимфаденит может становиться хроническим, и тогда пораженный лимфоузел будет воспаляться каждый раз при переохлаждении, простуде, снижении иммунитета.
- Сепсис — заражение крови, при котором инфекция быстро распространяется по всему организму. Это тяжелое состояние, угрожающее жизни. Больному нужна неотложная медицинская помощь.
- Тромбофлебит — воспаление венозной стенки с образованием тромба в просвете сосуда. При тромбофлебите повышается температура тела, в области тромбированных вен появляются боли, венозный отток нарушается, что вызывает отек.
- Образование лимфатических свищей. Они появляются, если при нагноении лимфатического узла воспаленные и здоровые ткани разграничиваются. На месте воспаленных тканей формируется капсула. Внутри нее накапливается гной. Со временем капсула прорывается, образуется свищ, и гной выходит через него наружу.
- Лимфедема. Развивается, если лимфоузел рубцуется и нарушается отток лимфы. Из-за этого лимфатическая жидкость накапливается в тканях. Это вызывает отек конечностей⁵.
Все эти заболевания долго и сложно лечатся, а иногда полностью избавиться от них так и не удается.

Чтобы исключить осложнения, после лечения лимфаденита важно наблюдаться у терапевта, периодически сдавать анализы крови, контролировать общее состояние здоровья. Необходимо убедиться в том, что причины лимфаденита устранены, а инфекция вылечена.
Диагностика лимфаденита
Если лимфатические узлы воспаляются, увеличиваются в размерах, становятся болезненными, нужно обращаться за диагностикой к терапевту. Обследование при лимфадените проводят в несколько этапов:
- осмотр, опрос;
- лабораторная диагностика;
- инструментальная диагностика;
- обследование у врачей узкой специализации.
На первом этапе терапевт осмотрит больного. Нужно будет рассказать о том, как давно начали болеть и увеличиваться лимфоузлы, какие еще симптомы появлялись, какие заболевания есть сейчас или были перенесены недавно. Врачу также нужно сообщить следующую информацию:
- Была ли в последние трое суток высокая температура (выше 38°C), боли, локальные изменения кожных покровов.
- Есть ли сильная потливость по ночам.
- Не было ли сильного (больше, чем на 10%) похудения за последние шесть месяцев.
- Особенности образа жизни, профессии, рода занятий.
- Были ли выезды за границу (в особенности в экзотические страны или страны с неблагоприятной эпидемиологической обстановкой) за последние шесть месяцев.
- Контактировал ли человек с животными.
- Были ли перенесенные инфекционные заболевания, есть ли хронические заболевания, какие лекарственные препараты принимает человек.
Вся эта информация важна, чтобы определить болезнь, из-за которой воспалились лимфоузлы, а также отличить лимфаденит от других состояний, связанных с их увеличением.
Во время осмотра терапевт измерит температуру тела, оценит состояние слизистых, кожи, обратит внимание на признаки болезней сердца, легких, эндокринных нарушений, а также наличие следов от укусов насекомых, кошачьих царапин, татуировок, имплантов. Врач прощупает лимфатические узлы, чтобы оценить их размер, плотность, подвижность.

Лимфаденит — это рак?
При лимфоме и лимфолейкозе лимфатические узлы увеличиваются так же, как и при их воспалении, но это — разные состояния. Лимфаденит не является раком. Он связан с инфекцией, с ее распространением по лимфатической системе. Рак лимфатических узлов развивается намного реже, чем воспаление. На этапе диагностики терапевт обязательно проведет исследования, чтобы отличить лимфаденит от рака. Для этого сдают анализы крови, выполняют пункции, а также УЗИ лимфатических узлов³.
Терапевт назначит лабораторные анализы:
- клинический анализ крови;
- клинический анализ мочи;
- биохимический анализ мочи;
- анализ крови на ВИЧ, сифилис, гепатиты B и C.
Дополнительно может проводиться УЗИ лимфатических узлов, КТ или МРТ брюшной полости, грудной клетки и т.п. (в зависимости от локализации воспаленных лимфоузлов). Если обследование выявляет, с каким именно заболеванием связан лимфаденит, дальше занимаются его диагностикой.
Если поставить диагноз не удается, терапевт может направить больного к онкологу или гематологу. Обследоваться у них нужно, если:
- воспаление сохраняется больше двух месяцев;
- нет признаков инфекции, но есть симптомы интоксикации;
- прием антибиотиков не дает результата;
- увеличена печень или селезенка;
- результаты лабораторного анализа показывают изменение показателей периферической крови.
Также в случае, если поставить диагноз не удается, но есть подозрение на опухолевое поражение, может проводиться биопсия лимфатического узла⁴.
Прогноз и профилактика
Если обратиться к врачу вовремя, прогноз при лимфадените чаще всего благоприятный — воспаленный лимфатический узел удается вылечить, и все его функции сохраняются. Прогноз также может зависеть от того, какие именно причины вызвали воспаление лимфоузлов.
Для профилактики лимфаденита нужно контролировать состояние здоровья, вовремя и правильно лечить инфекционные заболевания, укреплять иммунитет. Существует несколько общих рекомендаций по предупреждению болезни:
- правильное питание (рацион должен быть сбалансированным и полезным);
- отказ от вредных привычек (не курить, употреблять меньше алкоголя);
- физическая активность;
- соблюдение режима дня;
- снижение уровня стресса и достаточное количество сна;
- профилактика инфекций (вакцинация, соблюдение правил личной гигиены и мер предосторожности);
- обращение к врачу при появлении инфекций или любых других заболеваний.
Нужно как можно быстрее проконсультироваться с терапевтом, если есть признаки воспаления лимфатических узлов, они увеличиваются в размерах или становятся болезненными.
Причины лимфаденита
Чаще всего лимфаденит развивается на фоне других заболеваний, активирующих иммунитет⁵. Важно понимать, какая именно болезнь вызвала воспаление лимфоузлов — от этого зависит тактика лечения. Причиной могут быть инфекционные воспалительные заболевания, местные заболевания кожи, гнойные раны. В числе возможных причин воспаления лимфатических узлов следующие заболевания:
- периодонтит (осложнение кариеса и пульпита);
- отит;
- тонзиллит;
- грипп;
- ангина;
- туберкулез;
- заболевания, передающиеся половым путем, включая гонорею, сифилис, ВИЧ и другие;
- остеомиелит (воспаление костной ткани);
- чума;
- эпидермальная киста с нагноением, карбункул или фурункул.
Причины лимфаденита влияют на то, как протекает воспаление, каким является риск осложнений.
Классификация
Существует много видов лимфаденита. Они различаются по тому, какие именно лимфатические узлы воспалены, по причинам воспаления, по его течению. На этапе диагностики врач определяет, к какому типу относится лимфаденит, и назначает лечение с учетом этого⁵.
Лимфаденит может быть специфическим или неспецифическим:
- Специфический лимфаденит связан с основным заболеванием, от него прямо зависит течение и лечение воспалительного процесса. Возбудителем могут быть чумные, туляремийные палочки, бледные трепонемы, микобактерии туберкулеза, бруцеллы, актиномицеты.
- При неспецифическом лимфадените воспаление начинается в лимфатических узлах, и его вызывают вирусы, грибы или бактерии. Терапия проводится с учетом типа возбудителя инфекции.
Острый и неострый лимфаденит протекает по-разному:
- Острый лимфаденит протекает в несколько стадий (катаральный, серозный, гнойный), сопровождается увеличением лимфоузлов в размерах, их болезненностью, постепенным распространением воспаления.
- В хроническую форму лимфаденит переходит, если острое воспаление не было вылечено. В этом случае в периоды ремиссии никаких симптомов нет, но они появляются каждый раз при снижении иммунитета.
Лимфаденит проходит несколько стадий:
- Катаральная — болезненность, увеличение, уплотнение лимфоузла. Возможно повышение температуры, слабость, головная боль.
- Серозная — воспалительный процесс распространяется на окружающие ткани, боль усиливается, кожа в области лимфоузла краснеет, температура тела повышается.
- Гнойная — внутри лимфатического узла образуется и накапливается гной, вокруг него формируется капсула. Ткани вокруг капсулы отекают, могут срастаться с ней. Без лечения капсула может расплавляться, и тогда гной выходит за ее пределы. После этого возможно дальнейшее распространение воспалительного процесса или переход лимфаденита в хроническую форму.
- Гиперпластическая — хроническое течение лимфаденита, при котором структура лимфоузла изменяется. Его ткани становятся более плотными, могут разрастаться, возможен их распад и некроз. На этой стадии воспалительный процесс начинается каждый раз при снижении иммунитета, переохлаждении или влиянии других провоцирующих факторов.
Воспаление затрагивает те лимфатические узлы, которые находятся ближе всего к источнику инфекции. По локализации лимфаденит может быть шейным, подчелюстным, подмышечным и паховым. Расположение воспаленных лимфоузлов позволяет судить о возможных причинах лимфаденита:
- Если воспалены передние или задние шейные лимфоузлы, причиной могут быть ЛОР-заболевания, заболевания полости рта, инфекционный мононуклеоз. Также среди возможных причин сифилис, гонорея, ВИЧ, туберкулез.
- Подчелюстные лимфатические узлы воспаляются из-за инфекций полости рта или верхних дыхательных путей при стоматите, гингивите, периодонтите, некоторых «детских» болезнях, включая коклюш, паротит, скарлатину. Такой лимфаденит у взрослых встречается реже, чем у детей.
- Подмышечные лимфоузлы воспаляются сравнительно редко. Чаще всего это связано с гнойными ранами, карбункулами, фурункулами. Такой лимфаденит может быть вызван маститом (воспаление молочной железы, часто связанное с грудным вскармливанием).
- Паховый лимфаденит чаще всего вызван половыми инфекциями: сифилисом, гонореей, хламидиозом и другими. Реже он появляется из-за фурункулов, инфицированных ран, остеомиелита, рожистого воспаления. Воспаляться могут и любые другие лимфатические узлы, но это происходит очень редко.
Заключение
Лимфаденит может быть опасным состоянием. Если лимфатические узлы воспалились, увеличились в размере, болят, нужно как можно быстрее обратиться к терапевту, чтобы определить причину воспаления и спланировать правильное лечение. При лимфадените нельзя лечиться самостоятельно или ждать, пока воспаление пройдет — это может привести к тяжелым осложнениям.
Источники
- A. Damian Dhar. Лимфаденит. Справочник MSD. 2019
- Kati Blake. Lymph Node Inflammation. Healthline. 2018.
- Никонов М. Ю. Лимфаденит и лимфолейкоз: своевременная диагностика и лечение.
- Национальное гематологическое общество. Национальные клинические рекомендации по диагностике лимфаденопатий. 2018.
- Титаренко И.В., Смирнов А.Б. Лимфаденит. 2019.














