Что такое аллергия
Аллергия развивается, когда иммунная система неоправданно бурно реагирует на контакт организма с определенными веществами (аллергенами). Аллергическими болезнями называют ряд патологий, связанных с гиперчувствительностью иммунной системы к каким-либо агентам (антигенам) окружающей среды, обычно безвредных для большинства людей.
Статистика аллергии
В различных регионах России, согласно данным Института иммунологии МЗ РФ, распространенность аллергических болезней от 15 до 35%. Всемирная организация аллергии (WAO) сообщает, что примерно 40% населения планеты имеет сенсибилизацию хотя бы к одному белку, от 10 до 30% населения мира страдает от аллергического ринита, от лекарственной аллергии – до 10%. Крапивница (аллергическая сыпь на теле) в течение жизни хоть раз возникает примерно у 20% людей. Количество больных аллергическими заболеваниями растет угрожающими темпами.
Примерно у половины людей умерших от тяжелой аллергии после укуса насекомых, ранее не выявлялось опасных аллергических реакций.
Как развивается аллергия
В нескольких простых словах опишем механизм аллергии и объясним некоторые термины. Антиген – любое вещество, рассматривающееся организмом как чужеродное, стимулирующее выработку специфических антител. Если антиген вызывает аллергические реакции, то он называется аллергеном. Появление у организма повышенной чувствительности к антигену называется сенсибилизацией к нему. Когда предрасположенный человек впервые взаимодействует с аллергеном, у него не возникает аллергии, для сенсибилизации требуется некоторое время. Она завершается выработкой специфических антител – иммуноглобулинов Е (Ig E) или реагинов, которые циркулируют в крови.
При аллергической реакции повторное воздействие аллергена провоцирует выброс большого количества биоактивных веществ иммунными клетками, преимущественно это медиаторы воспаления и гистамин. Это может приводить к развитию как относительно легких местных реакций (покраснение, зуд, местное воспаление), так и тяжелых и опасных для жизни (анафилактический шок) последствий.
Аллергия – один из нескольких типов гиперчувствительности. Другие типы связаны не с иммуноглобулином Е, а с другими механизмами, например клеточным иммунитетом (ревматоидный артрит), атакой IgM и IgG на клетки (ревматическое поражение сердца), образованием иммунокомплексов (контактный дерматит). Эти патологии не являются предметом данной статьи.
Медицинские услуги
Диагностические исследования
Симптомы аллергии
Проявления аллергии зависят от разных факторов, включая вид аллергена, путь его попадания в организм, уровень сенсибилизации. Симптомы могут быть разной выраженности, как местными, так и общими, в диапазоне от зуда до шока.
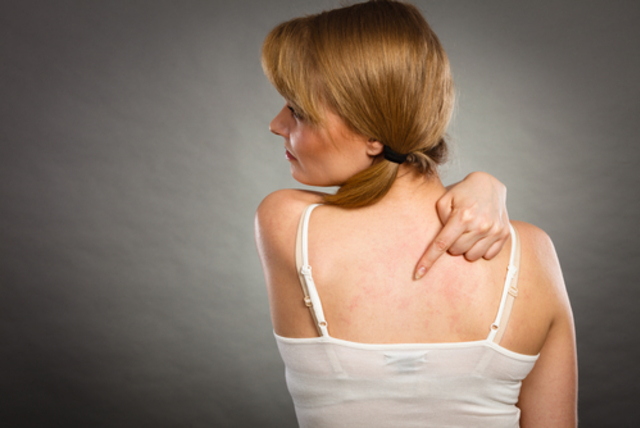
Крапивница – одно из характерных проявлений аллергии, встречающееся при ее разных видах. Это сыпь в виде волдырей (зудящих, приподнятых над кожей, часто сливающихся), которые могут быть разного размера, телесного или красного цвета, овальной или круглой формы. Острая крапивница обычно проходит в течение суток.
Отек Квинке (ангионевротический отек) – состояние, родственное крапивнице, но захватывающее более глубокие слои кожи. Проявляется отечностью лица или его частей (губы, век, языка), реже – конечностей. Отеки плотной консистенции, в пораженной области отмечается боль или жар. В тяжелых случаях может развиться удушье.
Сенная лихорадка (поллиноз, аллергический ринит).
Аллергическая реакция на пыльцу, обычно развивается обычно в сезон цветения растений.
- зуд в носу, глазах или нёбе;
- чихание;
- ринорея (жидкие, слизистые выделения из носа);
- заложенность носа;
- конъюнктивит («красные» глаза, слезотечение).
Пищевые аллергии.
Проявляются, когда аллергены присутствуют в пище.
- ощущение покалывания во рту;
- отек губ, языка, лица, глотки;
- нарушения глотания;
- рвота, кишечные колики;
- крапивница;
- анафилаксия.
Аллергия на укусы насекомых.
Может возникать и после укусов паукообразных, многоножек, медуз.
- отечность на большой площади вокруг укуса;
- зуд или крапивница по всему телу;
- кашель, тяжесть в груди, свистящее дыхание, одышка;
- анафилаксия.
Лекарственная аллергия.
Опасное состояние, нередко приводит к тяжелым последствиям.
- аллергическая сыпь;
- зуд кожи;
- отечность лица;
- свистящее дыхание;
- анафилаксия.
Аллергия на коже (атопический дерматит).
- зуд;
- отечность участка кожи;
- покраснение;
- шелушение кожи.
Анафилаксия (анафилактический шок).
Угрожающее жизни состояние. Первая помощь при нем описана ниже, в соответствующем разделе статьи.
- падение кровяного давления;
- резкая слабость;
- кожные реакции, включая крапивницу, бледность кожу или прилив крови;
- отек лица и гортани;
- спазм дыхательных путей, проявляющийся громким дыханием;
- тяжелая одышка;
- слабый и быстрый пульс;
- тошнота, рвота, диарея;
- головокружение, потеря сознания.
Причины развития аллергии
Выделяют внутренние (связанные непосредственно с человеческим организмом) и внешние факторы риска развития. С учетом интенсивного роста заболеваемости аллергическими болезнями в последние годы, особое значение придается именно внешним факторам, особенно инфекциям, загрязнению окружающей среды и изменениям в диете.
Аллергические болезни часто передается от родителей к детям. Наследуется не конкретный вид аллергии, а отклонения в иммунной системе, общая склонность. Риск появления заболевания меняется с возрастом, группе риска находятся дети, у мальчиков возможность заболеть выше, чем у девочек. Большинство страдающих сенной лихорадкой и астмой заболели в возрасте до 10 лет.
Хронический стресс увеличивает риск аллергии и усиливает аллергические реакции. Это объясняется влиянием нервной системы на иммунитет. Борьба со стрессом облегчает аллергические симптомы у тех, кто подвержен этому феномену.
Согласно гигиенической гипотезе аллергии, в настоящее время люди живут в слишком стерильной среде. Организм меньше сталкивается с различными патогенами, иммунной системе «не хватает работы». Поэтому иммунитет атаковать безобидные антигены, реагировать на пыльцу, белки пищи и так далее. Этой теорией объясняют рост заболеваемости, который начался с индустриализацией, и большую заболеваемость в индустриальных станах.
Количество пищевых аллергенов огромно, но 90% всех аллергических реакций вызывают молоко, соя, яйца, арахис, рыба, моллюски и лесные орехи (Kagan, R. S., 2003).

Наиболее частыми аллергенами являются:
- аллергены, содержащиеся в воздухе (пыльца, перхоть животных, плесень, пылевые клещи);
- определенные виды пищи;
- яды насекомых (пчел, ос);
- лекарства (пенициллин и др.);
- латекс и другие, вызывающие кожные реакции.
Диагностика аллергии
Точный диагноз дает ключ к эффективной борьбе с ней, поскольку наиболее действенным способом лечения является избегание аллергенов. Диагностика аллергии начинается с того, что доктор подробно расспрашивает пациента о симптомах, истории их появления и развития, семейной истории аллергии, особенностях работы, сопутствующих заболеваниях, принимаемых лекарствах. Если пациент вел дневниковые записи, связанные с болезнью, они помогают в установлении диагноза. Обследование, помимо врачебного осмотра, может включать и дополнительные методы, например исследование функции легких.
Наличие иммуноглобулинов Е против определенных антигенов узнают при помощи кожных проб и анализа крови.
Кожные пробы
Для проведения кожных аллергологических проб небольшое количество предполагаемых аллергенов или их экстрактов наносят на небольшие участки кожи, которые размечают ручкой. На коже в этих местах делают небольшие царапины (скарификационный тест) или проколы (прик-тест). Иногда аллергены вводятся внутрикожно при помощи шприца, но суть исследования не меняется. Для теста обычно используют кожу спины или внутренней поверхности предплечья.
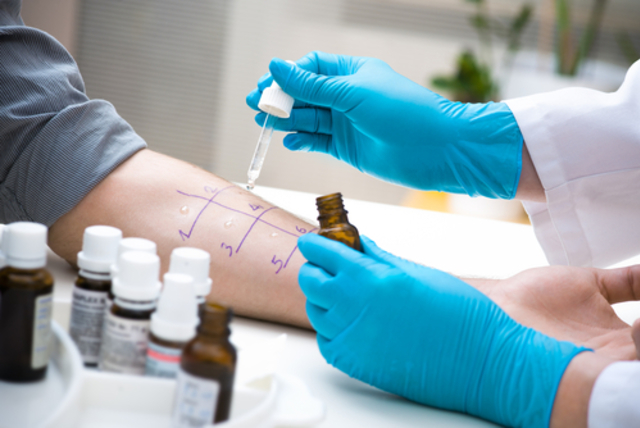
При аллергии воспалительная реакция на месте введения аллергена наступает в течение часа. Выраженность реакции может различаться в зависимости от выраженности сенсибилизации: от легкого покраснения до папулы в виде выразительного комариного укуса. Оценка результатов производится аллергологом по специальной шкале.
С помощью патч-тестов или аппликационных проб выявляют аллергены при контактном дерматите. Для этого на кожу клеятся пластыри с различными аллергенами. Кожная реакция оценивается минимум дважды, через 48 чесов после нанесения пластыря и через два-три дня.
Анализ крови
Определение специфических реагинов в крови имеет ряд достоинств, оно практически не имеет противопоказаний. Одного теста достаточно для проверки на большое количество антигенов. В отличие от кожных проб, этот тест не может спровоцировать анафилактический шок, не противопоказан при кожных болезнях и после приема антигистаминных препаратов.
Основные методики:
- радиоаллергосорбентный тест (RAST);
- иммуноферментный анализ (ИФА, ELISA, EIA);
- флуоресцентный иммуноферментный анализ (FEIA);
- хемилюминесцентный тест (MAST).
Кроме того, существуют провокационные пробы для диагностики аллергии:
- Провокационные пробы. Небольшое количество аллергена вводится а организм оральным, ингаляционным или другим путем. Проводится только под надзором аллерголога, используется для диагностики лекарственных и пищевых аллергий.
- Элиминационно-провокационные пробы. Пациента инструктируют, как избегать определенного аллергена в течение некоторого времени. Затем, когда аллергические симптомы спадают, аллерген снова перестают контролировать и наблюдают за реакцией.
Лечение аллергии
Аллергию нужно лечить. Нередко люди отказываются от лечения, когда способны терпеть симптомы болезни. Это рискованно, поскольку, постоянная аллергия без лечения грозит осложнениями. Например, к аллергическому воспалению в носу и околоносовых пазухах может присоединиться инфекция, развивается гнойное воспаление.
Лучший метод борьбы с симптомами аллергии – избегать аллергенов настолько, насколько возможно. Это может включать диетические меры, удаление аллергенов из жилища и других мест, где человек проводит время. Например, при реакции на плесень следует поддерживать в доме сухость, обустроить вентиляцию, не допускать сырости. При гиперчувствительности к пылевым клещам нужно использовать пылезащитные подушки и одеяла, отказаться от ковров на полу. И так далее.
Лекарства для лечения аллергии:
- Антигистаминные препараты (лоратадин и др.) блокируют гистамин, ответственный за основные проявления болезни. Они могут успокаивать зуд, снимать высыпания и другие симптомы.
- Кортикостероидные гормоны или кортикостероиды.
- В виде спреев используются при аллергическом рините.
- Оральные кортикостероиды могут назначаться при выраженных аллергических реакциях.
- В инъекциях это важное средство помощи при тяжелых формах– анафилактическом шоке, отеке Квинке.
- Стабилизаторы тучных клеток предотвращают выделение гистамина из клеток. Принимаются внутрь, доступны в виде капель в нос и в глаза.
- Антагонисты лейкотриеновых рецепторов (монтелукаст) применяют при бронхиальной астме.
- Деконгестанты. Не являются в строгом смысле противоаллергическими препаратами, но часто используются против заложенности носа при аллергическом рините.
Иммунотерапия или гипосенсибилизация может быть эффективна при гиперчувствительности к аллергенам внешней среды, на укусы насекомых и при бронхиальной астме. Ее принцип заключается во введении нарастающих доз аллергена в организм, чтобы иммунная система изменила свою реакцию на него. Ее эффект может длиться сравнительно долгое время, даже в течение нескольких лет после окончания лечения. Аллергены могут вводиться под язык (сублингвально), инъекционно или перорально.
Неотложная помощь при аллергии
Наиболее опасным проявлением аллергии является анафилактический шок. Полноценную помощь при нем могут оказать только врачи, но спасение жизни человека зависит от грамотности действий окружающих. При шоке человек может умереть в течение часа, обычные антигистаминные таблетки ему не могут помочь.
Анафилактический шок наиболее часто провоцируют:
лекарства;
пища (особенно арахис, рыба, моллюски);
укусы насекомых, пауков, медуз.
30% перенесших анафилактический шок переносят его более одного раза в течение жизни (Tejedor-Alonso MА, 2015)
Первая помощь (согласно рекомендациям Клиники Мэйо):
- немедленно звоните по местному номеру неотложной помощи;
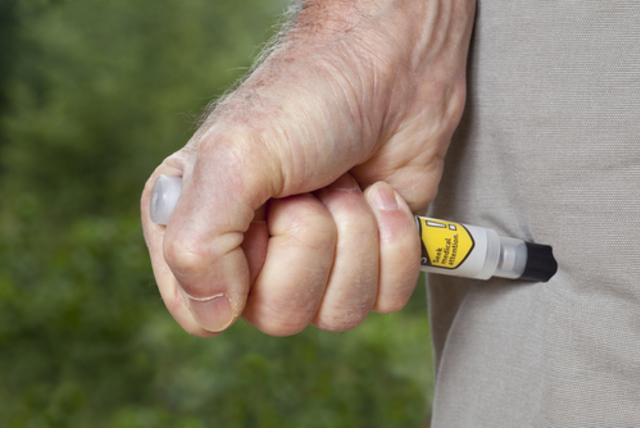
- спросите пострадавшего или окружающих, есть ли у кого-то шприц-ручка с адреналином или эпинефрином (EpiPen и другие);
- если пострадавший хочет использовать свою шприц-ручку, предложите помощь, обычно лекарство вводится в бедро;
- пострадавший должен оставаться в положении лежа на спине;
- в случае рвоты или кровотечения изо рта, голову следует повернуть набок для предупреждения захлебывания;
- ослабьте тугую одежду пострадавшего, укройте его;
- не давайте пострадавшему пить;
- если дыхание прекратилось, начинайте сердечно-легочную реанимацию до приезда «неотложки». Дыхание рот в рот не требуется, следует лишь сжимать грудную клетку с частотой примерно 120 нажатий в минуту. Для этого руки берутся в замок и ставятся на нижнюю треть грудины, они должны оставаться прямыми в локтях.
- ждите «неотложку» даже если симптомы пошли на спад, при анафилаксии они могу повториться, человеку требуется хотя бы несколько часов наблюдения в больнице.
Профилактика аллергии
Меры, которые могли бы предотвратить развитие аллергии, не разработаны. Существуют предположения, что диета матери во время беременности и кормления грудью, а также прием пробиотиков могут влиять на появление аллергий у ребенка, но эти гипотезы не получили подтверждения. Поэтому, когда говорят о предупреждении аллергии, обычно имеется в виду вторичная профилактика, контроль течения уже развившегося заболевания. В первую очередь это избегание аллергенов, тактика которого различна при разных видах аллергии.