Основные инфекции, влияющие на беременность
Когда женщина планирует беременность, одним из первых ее действий должна стать проверка на ToRCH-инфекции, которые влияют на внутриутробное развитие плода. Она входит в «золотой стандарт» диагностики при подготовке к вынашиванию ребенка и отвечает на два вопроса: больна ли женщина в настоящее время и болела ли она раньше. Сдают соответствующие анализы за 3-5 месяцев до предполагаемой беременности. В список ToRCH входят:
- To — токсоплазмоз;
- R — краснуха;
- C — цитомегаловирусная инфекция;
- H — герпес.
Другие анализы касаются выявления у будущей мамы ВИЧ, гепатита, инфекций, передаваемых половым путем (ИППП), урогенитальных инфекций.
Может ли инфекция передаться плоду, если она есть у матери?
Инфекционные заболевания передаются вертикально, то есть от матери к плоду. Практически все вирусы, упомянутые в этой статье, находясь в активном состоянии, беспрепятственно проходят через плаценту и плодные оболочки. Поэтому выявить их наличие в организме и начать лечение нужно еще при планировании беременности. Также, если женщина не имеет приобретенного иммунитета к какой-то болезни и против нее возможна иммунизация, ее следует провести.
Почему нужно сдавать анализы на инфекцию до беременности?
Основная цель — определить, есть ли у женщины антитела (то есть иммунитет) к опасным вирусам. Если они присутствуют в организме, можно спокойно планировать беременность.
Вторая цель — выявить скрытые вирусы, которые могут нести опасность для ребенка в случае обострения инфекции. Например, генитальный герпес может иметь рецидивирующую форму. Тогда в период подготовки к беременности у женщины может не быть явных его симптомов, однако она продолжает оставаться его носителем. Такие случаи — не противопоказание к беременности. За выявленной инфекцией просто нужно будет наблюдать и тщательно следить за здоровьем, чтобы продлить ремиссию.
Какие анализы на инфекции сдать до беременности?
- «Скрининговые анализы крови на ВИЧ, гепатиты В и С, сифилис.
- Анализ крови на наличие антител к TORCH-инфекциям (цитомегаловирус, герпес, краснуха, токсоплазмоз). Для подтверждения выявленной инфекции проводят ПЦР-тест.
- Мазок отделяемого половых органов на инфекции (гонококк, хламидии).
- Врач также может рекомендовать диагностику папилломавируса в слизистой шейки матки (PAP-тест).
Диагностику проводят за 2-3 месяца до планируемой беременности. Если результат одного из анализов положительный, нужно консультироваться с врачом по поводу лечебных и профилактических мер.
Другие анализы и обследования
Будущим родителям также нужно сдать общий и биохимический анализ крови, общий анализ мочи, анализ на определение группы крови и резус-фактора (при наличии резус-отрицательной крови — резус-антитела), анализ крови на гормоны, в том числе на гормоны щитовидной железы. Мужчине желательно пройти исследование спермы и секрета предстательной железы (по показаниям врача-специалиста), а женщине — УЗИ-диагностику органов малого таза (яичников и матки) и обследование молочных желез (УЗИ или маммография)».
Провериться относительно наличия в организме возбудителей опасных заболеваний нужно и мужчине, ведь многие вирусы содержатся в сперме и передаются половым путем. Сдать все необходимые анализы врачи советуют примерно за 2 месяца до планируемой даты зачатия (рис. 1).
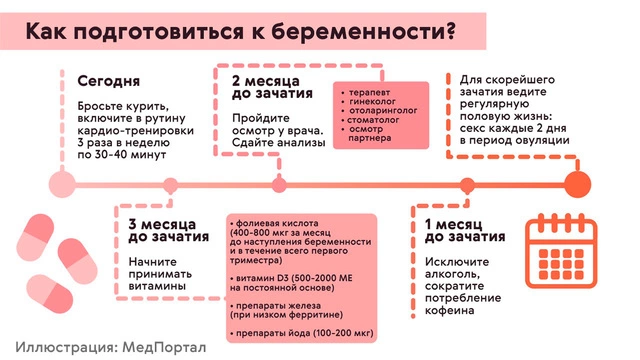
Лечение инфекций до беременности
Если результат анализов на вирусы или микроорганизмы был положительным, женщине или обоим партнерам нужно пройти антивирусную или антибактериальную терапию. Важно сделать это именно на этапе планирования. Эффективность терапии высокая. Даже в случае заражения ВИЧ женщины, прошедшие лечение, практически в 100% рожают неинфицированных детей. Если ВИЧ выявлен у мужчины, обоим партнерам нужно пройти консультацию у врача по поводу безопасного зачатия.
Лечение инфекций во время беременности
Если женщина подхватила вирус уже во время вынашивания ребенка или случилось обострение хронического заболевания, лечение начинают как можно раньше и только под наблюдением опытных врачей — акушера-гинеколога, инфекциониста. Течение инфекционных болезней при беременности можно контролировать и тем самым снизить риски осложнений у ребенка. Разработаны эффективные протоколы ведения пациенток с различными вирусными инфекциями.
Назначение препаратов зависит от срока беременности (многие лекарства запрещено применять в I триместре), выраженности симптомов, состояния здоровья пациентки. Например, для купирования обострения различных форм герпеса назначают ациклические нуклеотиды — ацикловир, валацикловир, фамцикловир⁷. Если мать является носителем гепатита B, новорожденному в первые часы после родов вводят вакцину и иммуноглобулин.
Микоплазмоз можно лечить на ранних сроках с помощью антибиотиков широкого спектра действия⁶. При лечении бактериального вагиноза со II триместра разрешены препараты на основе действующих веществ метронидазол и клиндамицин⁴. При инфекциях мочевыводящих путей назначают пенициллины и цефалоспорины, которые считаются относительно безвредными.
Какие анализы на инфекции нужно сдать во время беременности
Список анализов стандартный. На 8-10 неделе проходит плановая сдача анализов на ВИЧ, гепатиты В и С, сифилис, ToRCH-инфекции. Делается мазок на флору и онкоцитологию из шейки матки.
Токсоплазмоз
Заболевание вызывает внутриклеточный паразит — токсоплазма. В быту его носителями часто становятся кошки. Если женщина перенесла болезнь за полгода до беременности, токсоплазмоз не навредит малышу. Опасным является заражение именно в период вынашивания ребенка, особенно в первый триместр. Риски для плода: поражения печени, селезенки, органов зрения, центральной нервной системы. Возможен летальный исход.
Выявление инфекции входит в комплексный анализ на ToRCH-инфекции, поэтому отдельно его сдавать не нужно. Основные показатели анализа — это наличие/отсутствие антител к токсоплазме IgG и IgM.
- Если оба показателя отрицательные, нужно пройти повторный анализ во время беременности (раз в 3 месяца).
- Если присутствуют IgG и отсутствуют IgM, то у женщины выработан иммунитет.
- Если отсутствуют IgG и присутствуют IgM, нужно спустя 3 недели сдать повторный анализ, чтобы исключить ложные результаты или начало активной инфекции.
- Если оба показателя положительные, возможно, инфекция активно развивается и нужно сдать тест на зрелость (авидность) антител.

Есть кошка? Проверить!
Если у вас дома есть кошка, при подготовке к беременности лучше проверить ее на токсоплазмоз и при необходимости провести лечение. В период беременности нельзя контактировать с экскрементами животных или гладить уличных котов.
Краснуха
Это болезнь, вызванная вирусом, который передается воздушно-капельным путем. Увы, выявленная в I триместре краснуха, — показание к прерыванию беременности. Вирус вызывает хромосомные изменения, которые приводят к проблемам с умственным и физическим развитием плода. Дети с синдромом врожденной краснухи могут родиться с пороком сердца, глухотой, поражениями глаз. При заражении на II-III триместре ребенка сохраняют, однако есть риск отставания в физическом развитии.
Заражение происходит от человека, который является носителем инфекции. Чаще всего это дети дошкольного и младшего школьного возраста, поэтому при планировании беременности и во время нее желательно ограничить контакты с ними. Краснуха у детей всегда проходит с ярко выраженными симптомами, а вот у взрослых может протекать и бессимптомно. Поэтому, чтобы избежать риска заражения, за 2-3 месяца до предполагаемой беременности нужно сделать прививку от краснухи. Это касается женщин, которые не были привиты и не болели, а потому не имеют защитных антител.
Цитомегаловирус
Болезнь передается контактным путем — через жидкости, выделяемые организмом: слюну, кровь, грудное молоко, сперму, вагинальные выделения. Заразиться им можно, в основном, половым путем. Бытовой путь, например, через поцелуи, возможен только от носителя с явными симптомами. Возможно также заражение через переливание донорской крови.
При заражении женщины в I триместре вирус передается внутриутробно. В 30% случаев это приводит к гибели плода. В остальных — к тяжелым поражениям центральной нервной системы. Если инфекция попала к матери в III триместре, опасности для жизни плода она не представляет. У новорожденного могут отсутствовать любые симптомы, однако иногда они проявляются со временем⁵.
Наличие специфических антител IgG к цитомегаловирусу говорит о том, что женщина уже сталкивалась с возбудителем и риск острой инфекции во время беременности минимален.
Видео 1. ТоRCH-инфекции: цитомегаловирус. Источник: youtu.be
Герпес
Вирус герпеса бывает двух типов. Первый передается воздушно-капельным и контактно-бытовым (при поцелуях) путями. Второй (генитальный) поражает половые органы, передается при сексуальных контактах.
Герпетическая инфекция — одна из наиболее агрессивных по отношению к плоду. Заражение в I триместре приводит к выкидышу, во II и III — к развитию у ребенка пороков сердца, анемии, аномалий глазных тканей, заболеваний головного мозга, легких.
Особую опасность представляет первичный генитальный герпес, которым женщина заражается до беременности или в период вынашивания ребенка. В этом случае риск поражения плода очень высок⁷. Если женщина ранее была заражена генитальным герпесом, нужно обязательно сдать анализ и убедиться, что инфекция находится в стадии ремиссии. Антитела к вирусу герпеса или сам вирус выявляют в ходе комплексного анализа на ToRCH-инфекции.
Как не допустить заражения герпесом?
При наличии антител к герпетической инфекции и при отсутствии симптомов женщине опасаться нечего. Однако если у одного или обоих партнеров в организме присутствует активный вирус герпеса и бывает более 3 обострений в год, они оба должны пройти противогерпетическую вакцинацию. В РФ применяется вакцина «Витагерпавак». Курс состоит из 5 инъекций⁷. Повторный курс показан через 6 месяцев.
Гепатит B

Этот вирус вызывает у новорожденных тяжелые поражения печени и желчевыводящих путей. Однако заражение в 90-98% случаев происходит при родах — во время контакта младенца с кровью матери. И лишь в 2-10% случаев инфекция попадает к плоду через плаценту.
Опасность гепатита напрямую зависит от того, когда была инфицирована мать. Заражение происходит только от носителя через кровь, слюну, мочу, сперму. Если вирус латентно присутствовал в организме еще до беременности, особой угрозы для новорожденного он не представляет. В этом случае гепатит B (как и гепатит С) не является противопоказанием к вынашиванию ребенка. Безопасным считается и кормление ребенка грудью. Если же инфицирование произошло в I-II триместрах, есть риск прерывания беременности и рождения ребенка с недостаточной массой тела.
Для диагностики следует сдать анализ Anti-HCV-total (наличие/отсутствие антител к антигенам вируса гепатита).
ВИЧ
ВИЧ-инфекция — это одно из наиболее тяжелых заболеваний, однако она не является противопоказанием к беременности, если уже присутствует у женщины на момент зачатия. Мать заражается половым путем. Ребенку ВИЧ передается внутриутробным способом, а также при родах или грудном вскармливании. Наибольшие риски неприятных последствий есть, если заражение матери произошло за 6 месяцев или во время беременности.
Каждая женщина при постановке на учет в женской консультации обязательно сдает анализ на ВИЧ. Если вирус выявлен, но никаких действий для профилактики его передачи плоду не проведено, риск внутриутробного заражения составляет 30%. При проведении профилактических мер он снижается до 2%. К таким мерам относят антиретровирусную терапию, роды с помощью кесарева сечения и отказ от грудного вскармливания.
Диагностика ВИЧ-инфекции – это отдельное исследование HIV Ag/Ab Combo на наличие/отсутствие антител и антигенов.
Урогенитальные инфекции
Для беременных наибольшую опасность представляют несколько наиболее распространенных заболеваний этой группы. Они могут быть вызваны бактериями (уреаплазма, стрептококки, эшерихии, хламидии, гонококки), грибами или простейшими паразитами. Более чем в 10% случаев диагностируют заражение несколькими бактериями одновременно⁷. Для выявления инфекции делают мазок отделяемого из половых органов.
Хламидиоз
Встречается у 5-6% беременных. Причина — заражение бактериями, поражающими мочеполовую систему. Риски для плода возникают не во всех случаях, а только при воспалении. Оно может вызвать плацентарную недостаточность, что приводит к ухудшению поступления кислорода к плоду. Лечат хламидиоз антибиотиками как до, так и во время вынашивания ребенка.
Гонорея
Наличие этой инфекции еще до беременности может привести к преждевременным родам в III триместре. Инфицирование плода происходит всегда, а его последствия проявляются уже в первые месяцы жизни малыша. Это дерматит, артрит, конъюнктивит, а также смертельно опасные осложнения — эндокардит, менингит, пневмония. Выявить гонорею и провести ее лечение нужно до родов, а еще лучше — до зачатия ребенка.

Сифилис
Эта инфекция может принести огромный вред плоду — недоразвитие ЖКТ с последующей его непроходимостью, внутриутробный остеохондроз. Присутствует высокий риск выкидыша. Малыш всегда заражается от матери через плаценту или при родах. Если мать заразилась во время вынашивания ребенка или непосредственно перед зачатием, сифилис лечат с помощью антибиотиков на 20-24 неделе беременности, когда сформированная плацента позволяет плоду полностью получать лекарства.
Трихомониаз
Причина — в заражении простейшими паразитами трихомонадами, которые вызывают воспаление влагалища, шейки матки, что при отсутствии лечения приводит к преждевременным родам, замершей беременности. Зачастую трихомониаз выявляют уже во время вынашивания ребенка, а до этого мать является пассивным носителем. Начать лечение можно на любом сроке. Избавиться от паразитов нужно обязательно до родов, так как заражение ребенка, в основном, происходит при его прохождении через родовые пути.
Бактериальный вагиноз
Распространенное заболевание, его диагностируют у 10-21% беременных. Грозит преждевременными родами (с кесаревым сечением), рождением маловесных детей, а после родов — эндометритом у матери. Единственный способ избежать проблем — раннее выявление и начало лечения.
Кандидозный вульвовагинит
Распространенная патология, которая встречается у 35% пациенток, вынашивающих ребенка. Причина — в поражении вульвы и влагалища грибками кандида. Осложнения при беременности — такие же, как и при бактериальном вагинозе. Для лечения используют противогрибковые препараты.
Видео 2. Может ли инфекция спровоцировать выкидыш? Рассказывает акушер-гинеколог Елена Никологорская. Источник: youtu.be
Инфекции мочевыводящих путей (ИМП)
ИМП выделяют в отдельную группу инфекционных заболеваний, влияющих на беременность. В основном, опасность заключается в высоком риске:
- преждевременных родов (15-20% случаев при заражении);
- гипотрофии плода (дефицит массы тела, 12-15%);
- хронической внутриутробной гипоксии плода (кислородного голодания, 25-30%)³.
Чаще всего заражение происходит одновременно несколькими видами бактерий. Наиболее распространены энтеробактерии (около 90% клинических случаев) и стафилококки (около 10%). У матери они вызывают заболевания нижних мочевых путей (уретрит, цистит, бессимптомная бактериурия) и верхних (абсцесс или карбункул почки, пиелонефрит).
Профилактика
При планировании ребенка лучшей профилактикой является раннее выявление вирусных инфекций. При наличии в организме антител к вирусам риск заражения минимален. Если же антител нет, нужно строго соблюдать рекомендации врачей, чтобы избежать заражения в течение беременности:
- Чтобы не заразиться токсоплазмозом, достаточно избегать мест, где живут кошки.
- От краснухи нужно сделать прививку — она позволяет организму выработать иммунитет, который будет защищать от болезни в течение 20 лет.

Прививаться от краснухи нужно до беременности. Если она уже наступила, прививка категорически запрещена!
- От гепатита B проводится курс из трех прививок, которые затем обеспечивают пожизненную защиту.
- Обнаружение латентной (спящей) формы цитомегаловируса или герпеса не несет прямой опасности для плода. В этом случае врач порекомендует укреплять иммунитет. При обострении заболевания проводят лечение противовирусными препаратами, иммуномодуляторами.
Общие рекомендации по профилактике
- Во время секса использовать презервативы;
- тщательно мыть руки;
- в людных местах носить маску, после посещения — промывать нос солевым раствором;
- избегать контактов с непастеризованными продуктами, особенно мясом;
- избегать посещения мест с людьми, которые потенциально могут быть носителями инфекции.
Заключение
Инфекционное заражение плода во время беременности чревато значительными осложнениями в виде выкидышей, поражения органов и систем ребенка. Чтобы избежать этих проблем, нужно планировать беременность — сдать необходимые анализы, пройти вакцинацию. Беременным женщинам необходимо тщательно следовать профилактическим рекомендациям и обязательно обследоваться на инфекции. При возникновении обострения инфекционного заболевания нужно немедленно обратиться к врачу и начать лечение.
Источники
- Гуменюк Е.Г. и др. Роль инфекции в этиологии неразвивающейся беременности // Вестник РУДН, серия Медицина. Акушерство и гинекология. — 2012. — № 5. — С. 212-217.
- Дружинина Е.Б., Маранян А., Протопопова Н.В. Урогенитальные инфекции во время беременности // Бюллетень ВСНЦ СО РАМН. — 2006. — № 1 (47). — С. 93-94.
- Каптильный В.А. Инфекция мочевыводящих путей во время беременности // Архив акушерства и гинекологии им. В.Ф. Снегирева. — 2015. — № 2 (4). — С. 10-19.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин. — М., 2019. — 56 с.
- Луценко М.Т., Андриевская И.А., Довжикова И.В. Морфофункциональная характеристика формирования связи эмбриона с плацентой при обострении у беременной цитомегаловирусной инфекции // Бюллетень физиологии и патологии дыхания. — 2013. — Выпуск 50. — С. 68-73.
- Тейлор-Робинсон Д., Ламонт Р.Ф. Микоплазменная инфекция при беременности // Акушерство и гинекология. — 2013. — № 1. — С. 58-67.
- Тютюнник В.Л., Кан Н.Е., Михайлова О.И. Патогенетические аспекты герпетической инфекции и ее влияние на течение беременности // Акушерство и гинекология. — 2016. — № 2. — С. 39-43.
- Тютюнник В.Л. и др. Терапия урогенитальных инфекций в период беременности // Медицинский совет. — 2017. — № 2. — С. 62-65.


 Врач-акушер-гинеколог, хирург
Врач-акушер-гинеколог, хирург Клинический госпиталь на Яузе Заведующий отделением гинекологии, Врач-гинеколог, хирург
Клинический госпиталь на Яузе Заведующий отделением гинекологии, Врач-гинеколог, хирург













